Реферат: Анатомия и заболевания носа
Раздел: Рефераты по медицине
Тип: реферат
АНАТОМИЯ И ЗАБОЛЕВАНИЯ НОСА
Анатомия носа
Различают наружный нос (nasus externus) и полость носа (cavum nasi). Наружный нос состоит из костного и хрящевого отделов, которые, соединяясь, образуют трехгранную пирамиду. Основу наружного носа составляют носовые кости. Они прикрепляются сверху к носовой части лобной кости и, соединяясь друг с другом по середине, образуют спинку носа. К носовым костям латерально с обеих сторон примыкают лобные отростки верхней челюсти. Оба эти костные образования снизу соединяются с хрящевой частью наружного носа, вместе с которыми образуют боковые поверхности пирамиды (скат носа). Основа хрящевого отдела наружного носа - латеральный хрящ, верхний край которого граничит с носовой костью одноименной стороны и частично с лобным отростком верхней челюсти. Верхние грани латеральных хрящей составляют продолжение спинки носа, примыкая в этом отделе к хрящевой части верхних отделов перегородки носа. Нижняя грань латерального хряща граничит с большим хрящом крыла, который также является парным. Большой хрящ крыла имеет медиальную и латеральную ножки. Соединяясь по середине, медиальные ножки образуют кончик носа, а нижние отделы латеральных ножек являются краем носовых отверстий (ноздрей). Между латеральным и большим хрящами крыла носа в толще соединительной ткани могут располагаться сесамовидные хрящи, разной формы и величины. Крыло носа, кроме большого хряща, включает соединительнотканные образования, из которых формируются задненижние отделы носовых отверстий. Внутренние отделы ноздрей образованы подвижной частью перегородки носа. Наружный нос покрыт такой же кожей, как лицо. Наружный нос имеет мышцы, которые предназначены для сжимания носовых отверстий и оттягивания книзу крыльев носа. Кровоснабжение наружного носа обеспечивает глазная артерия (a. ophtalmiса), дорсальная носовая (a. dorsalis nasi) и лицевая (a. facialis) артерии. Венозный отток осуществляется через лицевую, угловую и частично глазную вены, что в ряде случаев способствует распространению инфекции при воспалительных заболеваниях наружного носа на синусы твердой мозговой оболочки. Лимфоотток из наружного носа происходит в подчелюстные и верхние околоушные лимфатические узлы. Двигательную иннервацию наружного носа обеспечивает лицевой нерв, чувствительную - тройничный (I и II ветви).
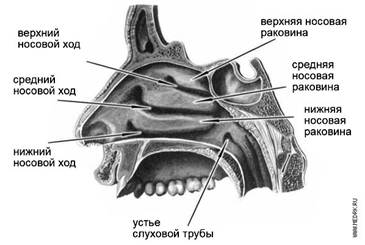
Анатомия полости носа более сложная. Полость носа располагается между передней черепной ямкой (сверху), глазницами (латерально) и полостью рта (снизу). Спереди полость носа посредством ноздрей сообщается с внешней средой, сзади с помощью хоан - с областью носоглотки. Различают четыре стенки полости носа: боковую (латеральную), внутреннюю (медиальную), верхнюю и нижнюю. Наиболее сложное строение имеет боковая стенка носа, образованная несколькими костями и несущая носовые раковины. Из костных образований ее составляют носовые кости, верхняя челюсть, слезная кость, решетчатая кость, нижняя носовая раковина, вертикальная пластинка небной кости и крыловидный отросток клиновидной кости. На боковой стенке имеются три продольных выступа, образованных раковинами. Наиболее крупной является нижняя носовая раковина, это - самостоятельная кость, средняя и верхняя раковины представляют собой выросты решетчатой кости. Нижняя стенка полости носа (дно полости носа) является фактически твердым небом, она образована небным отростком верхней челюсти (в передних отделах) и горизонтальной пластинкой небной кости. У переднего конца дна носа имеется канал, который служит для прохождения носонебного нерва (n. nasopalatinus) из полости носа в полость рта. Горизонтальная пластинка небной кости ограничивает нижние отделы хоан. Внутренняя (медиальная) стенка полости носа является перегородкой носа. В нижних и задних отделах она представлена костными образованиями (носовым гребнем небного отростка верхней челюсти, перпендикулярной пластинкой решетчатой кости и самостоятельной костью - сошником). В передних отделах к этим костным образованиям примыкает четырехугольной формы хрящ перегородки носа (cartilage septi nasi), верхний край которого образует передний отдел спинки носа. Задний край сошника ограничивает хоаны медиально. В передненижнем отделе хрящ перегородки носа примыкает к медиальным отросткам большого хряща крыла носа, которые вместе с кожной частью перегородки носа составляют ее подвижную часть. Верхняя стенка полости носа (крыша) в передних отделах образована носовыми костями, лобными отростками верхней челюсти и частично перпендикулярной пластинкой решетчатой кости. В средних отделах верхнюю стенку образует решетчатая (продырявленная) пластина (lamina cribrosa) решетчатой кости, в задних - клиновидная кость (передняя стенка клиновидной пазухи). Клиновидная кость формирует верхнюю стенку хоаны. Решетчатая пластинка пронизана большим количеством (25-30) отверстий, через которые идут ветви переднего решетчатого нерва и вена, сопровождающая переднюю решетчатую артерию и соединяющая полость носа с передней черепной ямкой. Пространство между перегородкой носа и носовыми раковинами называется общим носовым ходом. В боковых отделах полости носа соответственно трем носовым раковинам имеются три носовых хода. Нижний носовой ход (meatus nasi inferior) сверху ограничен нижней носовой раковиной, снизу - дном полости носа. В передней трети нижнего носового хода, на расстоянии 10 мм от переднего конца раковины, находится отверстие носослезного канала. Латеральная стенка нижнего носового хода в нижних отделах толстая (имеет губчатое строение), ближе к месту прикрепления нижней носовой раковины значительно истончается, в связи с чем пункцию верхнечелюстной пазухи производят именно на этом участке: отступя 2 см от переднего конца нижней раковины. Средний носовой ход (meatus nasi medius) расположен между нижней и средней носовыми раковинами. Его латеральная стенка представлена не только костной тканью, но и дупликатурой слизистой оболочки, которая носит название "фонтанелы" (роднички). Если частично удалить среднюю носовую раковину, то откроется полулунная расщелина (hiatus semilunaris), в передненижних отделах ограниченная костной пластинкой (крючковидным отростком), в задневерхних -костным пузырьком (bulla etmoidalis). В передних отделах полулунной щели открывается устье лобной пазухи, в средних отделах - передние и средние клетки пазух решетчатой кости, а в задних отделах имеется углубление, образованное дупликатурой слизистой оболочки и называемое воронкой (infundibulum), которое заканчивается отверстием, ведущим в верхнечелюстную пазуху. Верхний носовой ход (meatus nasi superior) располагается между верхней и средней носовыми раковинами. В него открываются задние клетки решетчатой кости. Клиновидная пазуха открывается в клиновидно-решетчатое углубление (recessus spheno-ethmoidalis). Полость носа выстлана слизистой оболочкой, которая покрывает все костные отделы стенок, в связи с чем контуры костного отдела сохраняются. Исключение составляет преддверие полости носа, которое покрыто кожей и имеет волоски (vibrissae). В этой области эпителий остается многослойным плоским, как в области наружного носа. Слизистая оболочка полости носа покрыта многорядным цилиндрическим мерцательным эпителием.
В зависимости от особенностей строения слизистой оболочки полости носа различают респираторный и обонятельный отделы. Респираторный отдел занимает область от дна полости носа до середины средней носовой раковины. Выше этой границы мерцательный цилиндрический эпителий замещается специфическим обонятельным. Для респираторного отдела полости носа характерна большая толщина слизистой оболочки. В ее подэпителиальном отделе содержатся многочисленные альвеолярно-трубчатые железы, которые по характеру секрета делят на слизистые, серозные и смешанные. Для респираторной части слизистой оболочки характерно наличие в ее толще пещеристых сплетений - варикозно-расширенных венозных влагалищ, имеющих мышечную стенку, благодаря чему они могут сокращаться в объеме. Пещеристые сплетения (кавернозные тела) обеспечивают регуляцию температуры воздуха, проходящего через полость носа. Кавернозная ткань содержится в толще слизистой оболочки нижних носовых раковин, расположенной по нижнему краю средней носовой раковины, в задних отделах средней и верхней носовых раковин. В обонятельном отделе, кроме специфического обонятельного эпителия, имеются опорные клетки, которые являются цилиндрическими, но лишены ресничек. Железы, имеющиеся в этом отделе полости носа, выделяют более жидкий секрет, чем железы, находящиеся в респираторной части. Дополнительным приспособлением для вентиляции воздуха служат околоносовые пазухи, sinus paranasales, также выстланные слизистой оболочкой, являющейся непосредственным продолжением слизистой носа.
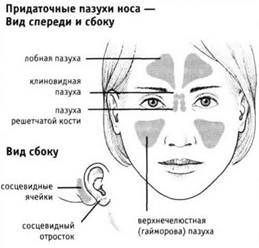
1) верхнечелюстная (гайморова) пазуха, sinus maxillaris; широкое на скелетированном черепе отверстие гайморовой пазухи закрывается слизистой оболочкой, за исключением небольшой щели;
2) лобная пазуха, sinus frontalis;
3) ячейки решетчатой кости, cellulae ethmoidales, составляющие в целом sinus ethmoidalis;
4) клиновидная пазуха, sinus sphenoidalis.
Заболевания носа
1. Врожденные аномалии наружного носа – обусловлены нарушением эмбрионального развития, встречаются относительно редко. Это полное отсутствие или недостаточное развитие носа, избыточный рост его частей, ненормальное расположение и развитие всего носа или его отделов. В практике отмечены следующие врожденные уродства:
• двойной нос;
• расщепление носа;
• формирование носа в один или два хобота;
• отсутствие одной или обеих половин наружного носа;
• свищи или кисты носа;
• пороки развития носовых раковин;
• атрезия хоан.
Нередко сочетаются с пороками развития других органов и частей тела, например с незаращением твердого или мягкого неба, верхней губы, с недоразвитием конечностей.
Лечение: только хирургическое. Показания к операции зависят от характера аномалии, степени дефекта и наличия других пороков развития. Менее тяжелы и более доступны для хирургического лечения свищи спинки носа и дермоидные кисты, возникающие в связи с нарушением эмбрионального развития зачатков эпителия. Обычно киста находится под кожей спинки носа в области соединения носовых костей с хрящом. Киста может открываться свищом, из которого выступают волосы. Операции производят в раннем детском возрасте, что позволяет добиться лучших косметических результатов и предупреждает неправильное развитие костей лица в связи с уродством.
2. Врожденная атрезия хоан возникает в связи с тем, что в эмбриональном периоде мезенхимальная ткань, закрывающая в виде мембраны просвет хоан, полностью или частично не рассасывается. В дальнейшем эта мембрана чаще всего окостеневает (образуется костная атрезия хоан) или превращается в соединительную ткань. Двусторонняя атрезия хоан может явиться причиной асфиксии и смерти новорожденного, поскольку у него нет рефлекса открывать рот для дыхания, если отсутствует дыхание через нос. При частичной атрезии хоан также возникают патологические явления в виде неправильного развития лицевого скелета, в частности передние верхние зубы растут неправильно, формируется высокое небо, а если атрезия односторонняя, то образуется высокое небо только с одной стороны, носовая перегородка отклоняется в сторону атрезии.
Диагностика: с помощью зондирования, вливания в нос через катетер воды (при полной атрезии она выливается обратно). С помощью стекловолокнистой оптики можно обнаружить как полное, так и частичное заращение хоан.
Лечение. Необходимо раннее оперативное вмешательство на первом году жизни. В случаях, когда заращение хоан угрожает жизни, необходимо оперировать новорожденного. При операции убирают костные пластинки, закрывающие просвет хоан, раневую поверхность и оголенную кость закрывают лоскутами слизистой оболочки на ножке для предупреждения рецидива атрезии. Соединительно—тканную мембрану иссекают, через нос в хоану вводят трубку из мягкой пластмассы для формирования просвета хоаны. У новорожденных при полной атрезии хоан и угрозе асфиксии троакаром делают прокол заращения и через нос вводят для дыхания катетер.
Фурункул носа
1. Фурункул носа – острое воспаление волосяной сумки или сальной железы. Этиология:
• местное снижение устойчивости кожи и всего организма к стафилококковой и стрептококковой инфекции;
• общие заболевания – диабет, нарушение обмена веществ, гиповитаминоз, переохлаждение организма.
В детском возрасте фурункулы чаще бывают у ослабленных детей. Нередко возникает несколько фурункулов не только в области носа, но и на других частях тела (фурункулез). Если два или больше фурункулов сливаются и образуется карбункул, местная и общая воспалительные реакции резко возрастают.
Патогенез. В воспалительном инфильтрате, окружающем волосяную сумку, происходит тромбоз мелких венозных сосудов, поэтому увеличение инфильтрата угрожает распространением тромбоза по венозным путям в область sinus cavernous или другие сосуды черепа и развитием внутричерепного осложнения или сепсиса.
2. Клиника. Постоянный симптом – резкая боль в области воспалительного очага; ограниченный, покрытый гиперемированной кожей конусовидный инфильтрат, на верхушке которого обычно через 3–4 дня появляется желтовато—белого цвета головка – гнойник. В течение 4–5 последующих дней – созревание гнойника и разрешение воспаления. Неблагоприятное местное течение фурункула, развитие карбункула, как правило, сопровождаются субфебрильной или фебрильной температурой, повышением СОЭ, лейкоцитозом, увеличением и болезненностью регионарных лимфатических узлов.
Диагностика. У больных с тяжелым или затяжным течением фурункула носа, а также с фурункулезом необходимо исследовать кровь и суточную мочу на сахар для исключения диабета. В момент высокого подъема температуры нужно исследовать кровь на стерильность с целью раннего выявления сепсиса. Из гнойника берут мазок для определения микрофлоры и ее чувствительности к антибиотикам. При тяжелом течении систематически исследуют неврологическую симптоматику, формулу крови, ее свертывающую систему, осматривают глазное дно, измеряют температуру через каждые 3 ч.
3. Лечение. В легких случаях течения фурункула носа, когда местная реакция незначительна, а общее состояние остается нормальным, лечение проводится амбулаторно; как правило, оно консервативное. Назначаются антибактериальный препарат внутрь (тетрациклин), поливитамины, местно кварц и УВЧ, кожу вокруг фурункула обрабатывают борным спиртом. До периода созревания фурункула местно применяется ихтиоловая мазь. Тактика лечения меняется при появлении вокруг фурункула инфильтрата, распространяющегося на окружающие участки носа и лица, ухудшении общего состояния или появлении каких—то других отягощающих признаков. Учитывая возможность возникновения тяжелых осложнений, такого больного госпитализируют. Основа лечебной тактики – большие дозы антибиотиков. Противопоказано при выраженном вокруг фурункула инфильтрате назначать физиотерапию, так как ее местное сосудорасширяющее действие может явиться причиной прогрессирования тромбоза и распространения тромбов по венозным путям в полость черепа. В тяжелых случаях (развитие сепсиса) целесообразно применение внутривенно лазеротерапии.
При затяжном течении– аутогемотерапия и общеукрепляющее лечение.
Острый ринит
Острый насморк (острый ринит) – неспецифическое воспаление слизистой оболочки полости носа. Это заболевание относится к наиболее частым как у детей, так и у взрослых.
В клинике различают:
• острый катаральный ринит;
• острый катаральный ринофарингит;
• острый травматический ринит.
Этиология острого катарального насморка: понижение местной и общей реактивности организма и активация микрофлоры в полости носа. Происходит при общем или местном переохлаждении, которое нарушает защитные нервно—рефлекторные механизмы. Ослабление местного и общего иммунитета при переохлаждении (простуда) всего тела или его частей (ноги) ведет к нарастанию патогенности сапрофитирующих в полости носа микробов, в частности стафилококков, стрептококков, особенно у людей, не закаленных к холоду и резким переменам температуры. Воздействие простуды быстрее проявляется у лиц со сниженной резистентностью.
Острый травматический насморк: обычно обусловлен травмой слизистой оболочки инородными телами или манипуляциями, в том числе хирургическими, в полости носа. Бывает вызван профессиональным фактором или условиями окружающей среды: частицы минеральной пыли, химическое воздействие дыма, газа.
Патологоанатомические изменения слизистой оболочки носа – в первые часы заболевания слизистая оболочка гиперемированная и сухая. Затем образуется обильный серозный выпот. Эпителий и субмукозный слой пропитываются лимфоцитами, цилиндрический эпителий теряет реснички, в экссудате увеличивается количество слизи, собственный слой слизистой оболочки постепенно инфильтруется лейкоцитами, кавернозные пространства заполнены кровью.
Клиника. Для острого катарального ринита характерны острое внезапное начало и поражение сразу обеих половин носа. При травматическом остром рините процесс может ограничиваться одной половиной носа. Выделяют:
• сухую стадию раздражения – продолжается несколько часов, редко длится в течение 1–2–х суток, начинается с ощущения сухости, напряжения, жжения, щекотания в носу, часто в глотке и гортани, беспокоит чиханье. Одновременно недомогание, познабливание, тяжесть и боль в голове, чаще в области лба, температура тела может повыситься до субфебрильных. В этой стадии слизистая оболочка гиперемированная, сухая; она постепенно набухает, а носовые ходы суживаются. Дыхание через нос постепенно нарушается, ухудшается обоняние, понижается вкус, появляется закрытая гнусавость;
• стадию серозных выделений – нарастание воспаления, появляется большое количество прозрачной водянистой жидкости, пропотевающей из сосудов. Затем постепенно увеличивается количество слизи за счет усиления функции бокаловидных клеток и слизистых желез, поэтому отделяемое становится серозно—слизистым, содержит хлорид натрия и аммиак, что обусловливает раздражающее действие на кожу и слизистую оболочку. В этой связи могут появиться краснота и припухлость кожи входа в нос и верхней губы.
После появления обильного отделяемого из носа исчезают симптомы первой стадии – ощущение сухости, напряжения и жжения в носу. Появляются слезотечение, часто конъюнктивит, резко нарушается дыхание через нос, продолжается чиханье, беспокоят покалывание и шум в ушах. При передней риноскопии гиперемия слизистой оболочки выражена меньше, чем в первой стадии, но она резко отечна, с цианотичным оттенком;
• стадию слизисто—гнойных выделений – начинается на 4–5–й день от начала заболевания, характеризуется появлением слизисто—гнойного, вначале сероватого, потом желтоватого и зеленоватого отделяемого, что обусловлено наличием в нем форменных элементов крови – лейкоцитов, лимфоцитов, а также отторгшихся эпителиальных клеток и муцина. Эти признаки указывают на кульминацию развития острого катарального насморка. В последующие несколько дней количество отделяемого уменьшается, припухлость слизистой оболочки исчезает, носовое дыхание и обоняние восстанавливаются. Спустя 14 дней от начала заболевания острый насморк прекращается.
При остром рините умеренное раздражение распространяется на слизистую оболочку околоносовых пазух, о чем свидетельствуют боль в области лба и переносицы.
В ряде случаев при хорошем иммунобиологическом состоянии организма острый катаральный ринит протекает абортивно в течение 2–3–х дней; при ослабленном состоянии защитных сил может затянуться до 3–4–х недель со склонностью к переходу в хроническую фирму.
Течение острого ринита в значительной мере зависит от состояния слизистой оболочки полости носа до заболевания. Если она атрофична, то реактивные явления (припухлость, гиперемия) будут меньше выражены, острый период будет короче. При гипертрофии слизистой оболочки, наоборот, острые явления и тяжесть симптомов будут выражены намного резче и длительнее.
Обычно тяжело протекает острый катаральный ринофарингит у детей—атрофиков (гипотрофиков). Как в раннем, так и в старшем детском возрасте острый катаральный ринит может иметь нисходящий характер, вызывая трахеит, бронхит и воспаление легких.
Лечение. Как правило, амбулаторное. В редких случаях тяжелого насморка, сопровождающегося высокой температурой тела, рекомендуется постельный режим. Больному лучше находиться комнате с теплым и увлажненным воздухом, что уменьшает тягостное ощущение сухости, напряжения и жжения в носу. Диета не должна быть раздражающей. Нужно следить за своевременностью физиологических отправлений (стул, мочеиспускание). Абортивное течение острого катарального насморка в первые дни можно вызвать применением тепловых, отвлекающих и потогонных процедур. С целью воздействия на нервно—рефлекторные реакции в области носа применяют УФО подошв ног (эритемная доза), горчичники на икроножные области, УФ, УВЧ или диатермию на нос.
Медикаментозная терапия у взрослых: основа – применение сосудосуживающих и противомикробных препаратов. Восстановление носового дыхания значительно улучшает самочувствие больного, уменьшает количество отделяемого из носа, способствует уменьшению явлений воспаления слизистой оболочки носа.
С этой целью применяют препараты местного симптоматического действия – эфедрин, галазолин, отривин, санорин – во всех стадиях острого насморка. Более длительно действуют галазолин – после вливания по 5 капель препарата в каждую половину носа сосудосуживающий эффект сохраняется около 4–6 ч; вливание капель повторяют 2–3 раза в сутки.
Во второй стадии заболевания с успехом применяются препараты серебра – 3–5 %-ный раствор колларгола или протаргола, а при появлении корок – орошение физиологическим раствором 3–4 раза в день.
При выраженной воспалительной и микробной реакции показаны инсуффляции смеси нескольких сульфаниламидных препаратов.
Основные формы хронического ринита
Основные формы хронического насморка – катаральная, гипертрофическая, атрофическая – неспецифические дистрофические процессы слизистой оболочки и в ряде случаев костных стенок полости носа.
Хронический катаральный (простой) насморк. Причины:
• затянувшийся или повторяющийся острый насморк;
• длительное воздействие различных раздражителей – химических, термических, механических;
• раздражение слизистой оболочки носа гнойным секретом при заболеваниях придаточных пазух носа;
• длительное расстройство кровообращения в слизистой оболочке носа: пороки сердца, миокардиты, нефриты, эмфизема, бронхоэктазы, эндокринные заболевания.
Клиника. Периодическая заложенность носа и обильное слизистое отделяемое. При риноскопии видны разлитая застойная гиперемия и равномерная отечность слизистой оболочки. Больные указывают, что левая половина носа заложена при положении на левом боку, правая – на правом, носовое дыхание затруднено в положении лежа на спине. Общее состояние обычно не страдает.
Полное исчезновение отечности слизистой оболочки носа после закапывания 2–3 %-ного раствора кокаина с адреналином или 0,1 %-ного раствора нафтизина указывает на хронический (простой) насморк. Если отечность не исчезает после закапывания сосудосуживающих средств, следует говорить о хроническом гипертрофическом насморке.
Хронический гипертрофический насморк – следствие хронического катарального (простого) насморка. Обычно развивается в результате длительного воздействия неблагоприятных факторов (пыль, газы, неподходящий климат). Причинами часто бывают хронический воспалительный процесс в придаточных пазухах носа или аденоиды. Характеризуется разрастанием соединительной ткани главным образом в местах скопления кавернозной ткани (передний и задний концы нижней и средней носовых раковин).
Клиника. Постоянные выделения и закладывание носа, тяжесть в голове и головная боль, снижение обоняния. Чаще поражаются передние и задние концы нижних и средних раковин. Цвет раковин бледно—розовый, иногда с синюшным оттенком.
Хронический атрофический насморк. Причины:
• неблагоприятные климатические условия;
• профессиональные вредности;
• часто повторяющийся острый насморк;
• инфекционные болезни;
• хирургические вмешательства в носу.
Клиника. Ощущение сухости в полости носа, трудное высмаркивание, понижение обоняния; нередки носовые кровотечения. Риноскопически определяются широкая носовая полость из—за атрофии главным образом нижних носовых раковин, скопление густого секрета, который местами, засыхая, образует корочки.
ЛЕЧЕНИЕ. Зависит от формы.
Хронический катаральный насморк. Для лечения используют вяжущие вещества: 3–5 %-ный раствор протаргола – по 5 капель в каждую половину носа 2 раза в день или смазывают слизистую ваткой, накрученной на зонд и смоченной 3–5 %-ным раствором ляписа. Курс – 10 дней. Рекомендуют тепловые процедуры на нос – УВЧ или микроволны и эндоназально УФ через тубус. В последующем чередуют курсы вливания в нос капель пелоидина (вытяжка из лечебной грязи), ингаляции бальзамических растворов (бальзам Шостаковского, разведенный в 5 раз растительным маслом, эвкалиптовый).
Хронический гипертрофический насморк – при небольшой гипертрофии, когда после анемизации (смазывания сосудосуживающим препаратом) слизистая оболочка сокращается и носовое дыхание улучшается, применяют наиболее щадящие хирургические вмешательства: прижигания химическими веществами (ляпис, трихлоруксусная и хромовая кислоты), гальванокаустику, подслизистую ультразвуковую дезинтеграцию носовых раковин, криовоздействие, лазеродеструкцию их или подслизистую вазотомию.
При выраженной гипертрофии и значительном нарушении дыхания через нос, когда и после анемизации носовое дыхание достаточно не улучшается, показана частичная резекция гипертрофированных носовых раковин (щадяшая конхотомия).
Прижигание химическими веществами нужно производить с осторожностью, чтобы не повредить окружающую ткань.
Электрокаустика производится специальным инструментом – гальванокаутером, с помощью которого осуществляют более глубокую деструкцию утолщенной слизистой оболочки. Носовое дыхание обычно улучшается через 2–3 недели.
Криовоздействие – деструкция слизистой оболочки замораживанием сопровождается небольшими реактивными явлениями.
Подслизистая вазотомия – выполнение небольшого вертикального разреза на переднем конце раковины (после инфильтрационной анестезии). Через этот разрез с помощью распатоpa производится подслизистое разрушение кавернозной ткани раковины в виде узкого канала от переднего до заднего конца раковины по верхней и нижней ее плоскости. Последующее рубцевание кавернозной ткани уменьшает объем раковины и увеличивает просвет носовых ходов.
Резекция гиперплазированных участков носовых раковин – производится в поликлинической операционной или в стационаре. Следует иметь в виду, что конхотомию всегда необходимо производить щадяще, так как полное удаление раковины может привести к тяжелой форме атрофии слизистой оболочки носа.
Атрофический ринит. Рекомендуется симптоматическое лечение. Для удаления корок нужно систематически 1 или 2 раза в день орошать носовую полость с помощью пульверизатора изотоническим раствором хлорида натрия с добавлением в него йода (на 200 мл раствора 6–8 капель 10 %-ной йодной настойки). Периодически применяют раздражающую терапию – смазывание слизистой оболочки носа йод—глицерином один раз в день в течение 10 дней, что усиливает деятельность желез слизистой оболочки. Проводят лечение вливанием капель 1–2 %-ного масляного раствора цитраля в нос, по 5 капель в каждую половину его 2 раза в день в течение недели.
Озена
Озена, или зловонный насморк, – атрофический процесс слизистой оболочки и костных стенок полости носа, сопровождающийся образованием секрета, засыхающего в зловонные корки, которые плотным слоем покрывают слизистую оболочку. Отличие от простого атрофического насморка: при озене атрофический процесс характеризуется распространением на костные стенки полости носа, особенно на кость раковин, продуцированием быстро засыхающего отделяемого с сильным специфическим неприятным запахом, которого не бывает при атрофическом насморке.
Этиология и патогенез. В нашей стране озена встречается относительно редко, в основном у женщин; начало ее относится к молодому возрасту. Важным представляется тот факт, что при этом заболевании более чем у 80 % больных имеет место инфицирование организма клебсиеллой озены (Абель—Левенберга), одновременно у большинства больных наблюдается железодефицитная анемия. Заболевание продолжается всю жизнь; в период менструаций оно обостряется, во время же беременности и лактации, а также к старости симптомы его заметно смягчаются.
Клиника. Жалобы на сильную сухость в носу, образование большого количества корок, наличие неприятного для окружающих характерного запаха, затруднение носового дыхания и резкое снижение или отсутствие обоняния. При риноскопии в обеих половинах носа хорошо видны буроватые или желто—зеленые темные корки, которые покрывают слизистую оболочку носа и часто заполняют почти всю его полость. Процесс может распространяться на носоглотку, средний отдел глотки и даже на гортань и трахею. После удаления корок носовая полость представляется расширенной, местами на слизистой оболочке имеется низкий желто—зеленый экссудат. В начале заболевания атрофический процесс поражает в основном нижнюю раковину, но затем охватывает, как правило, все стенки. Полость носа становится такой широкой, что при риноскопии обозреваются задняя стенка носоглотки, устья слуховых труб, иногда можно видеть и верхнюю раковину. В первый период заболевания аносмия обычно обусловлена корками, покрывающими обонятельную выстилку; в дальнейшем она становится эссенциальной, что связано с атрофией обонятельной области.
Часто озена сопровождается выраженным атрофическим фарингитом и ларингитом, а иногда атрофическим трахеитом. Характерно почти полное исчезновение запаха из носа после удаления корок. В некоторых случаях бывает седловидный нос; при этом необходимо исключить сифилис носа, сопровождающийся изъязвлениями слизистой оболочки, что не характерно для озены. Наряду с учетом клинических проявлений заболевания определенное значение в диагностике имеет бактериологический метод, а также серологический – реакция связывания комплемента (РСК) с озенозным антигеном.
Лечение. Патогенетическое лечение – железотерапия препаратами, предназначенными для внутривенного или внутримышечного введения (феррум—лек, эктофер), и антимикробная терапия антибиотиками, оказывающими действие на клебсиеллу (стрептомицин, кефзол). Симптоматическое лечение направлено на устранение тяжелых проявлений озены – корок и зловонного запаха. Для удаления корок и предупреждения их накопления – ежедневно орошают полость носа из пульверизатора различными растворами, применение которых следует чередовать, используя каждый по 2–3 недели. Рекомендуют изотонический или 1 %-ный раствор хлорида натрия с добавлением йода, 2 %-ный щелочной раствор, смесь из 10 мл салициловой кислоты, 20 г хлорида натрия, 20 г бикарбоната натрия – по половине чайной ложки на стакан воды для орошения носа. При наличии большого количества корок и гнилостного запаха рекомендуется пульверизация раствором стрептомицина в течение нескольких дней; для размягчения корок – индифферентное масло. После промывания носа размягченные корки следует полностью удалить, а очистившуюся слизистую оболочку слегка припудрить смесью ментола (0,3 г) и борной кислоты (10 г). Если наступает значительное улучшение, можно ограничиться пульверизацией физиологическим раствором.
Наряду с местным лечением можно рекомендовать витаминотерапию, биостимуляторы (алоэ). Хирургическое вмешательство сводится главным образом к сужению носовых ходов, однако оно, как и протеинотерапия, не нашло широкого применения при озене.
Вазомоторный ринит
Различают две формы вазомоторного ринита: аллергическую и нейровегетативную.
Этиология аллергической формы: аллерген – вещество, к которому имеется сенсибилизация организма. Попадание вещества на слизистую верхних дыхательных путей и всасывание его немедленно вызывают приступ ринита.
Этиология нейровегетативной формы: органические и функциональные изменения нервной системы, расстройства эндокринной функции.
Аллергический ринит:
• сезонная форма связана с пыльцой цветущих растений, часто называется сенным насморком, сенной лихорадкой. Повторяется ежегодно в одно и то же время в период цветения какого—то одного, а иногда и нескольких растений. Длительные и многократные обострения ринита с нарушением вазомоторных механизмов слизистой оболочки носа способствуют переходу сезонной формы заболевания в постоянную, однако в этом случае в период цветения растения, пыльца которого является основным аллергеном, течение заболевания приобретает более тяжелый характер;
• постоянная форма обусловлена различными веществами (аллергены), с которыми человек постоянно контактирует (домашняя пыль, шерсть животных).
В диагнозе аллергического ринита учитываются сведения из анамнеза о непереносимости тех или иных веществ, данные аллергологического исследования, клиническая и риноскопическая картины.
Нейровегетативная форма вазомоторного ринита в своей основе содержит нарушение нервных механизмов, обусловливающих нормальную физиологию носа, в результате чего обычные раздражители вызывают гиперергические реакции слизистой оболочки носа.
В анамнезе заболевания и при специальном аллергологическом исследовании не обнаруживается этиологическая роль каких—либо веществ—аллергенов.
Клиника. Основные симптомы обеих форм вазомоторного ринита:
• пароксизмальное чиханье – связано с появлением зуда в носу, а иногда и в полости рта и глотки;
• носовая гидрорея – отделимое бывает обильным, водянистым или слизистым;
• затруднение носового дыхания – обусловлено набуханием слизистой оболочки, в основном нижних и средних носовых раковин
Риноскопические признаки обеих форм вазомоторного ринита: отечность и бледность слизистой оболочки, сизые (синюшные) или белые пятна на ней.
Аллергическая форма характеризуется увеличением количества эозинофилов в крови и появлением их в носовой слизи, хотя выраженность этих признаков вариабельна.
Общее состояние при вазомоторном рините существенно не страдает, однако в большей или меньшей степени выраженное отделяемое из носа, постоянное затруднение носового дыхания, гипосмия, довольно тягостны, ухудшают самочувствие, нарушают трудоспособность.
Лечение. Аллергическая форма – разработки индивидуальных мер защиты больного от попадания в его организм аллергена, к которому имеется сенсибилизация.
Специфическая гипосенсибилизация применима, когда точно определен аллерген, вызывающий заболевание. Проводится в условиях аллергологической лаборатории, поскольку при введении аллергена возможны тяжелые аллергические реакции. Найденный аллерген приготовляют в больших разведениях и микродозами, постепенно увеличивая их, вводят больному подкожно или эндоназально на слизистую оболочку носа ежедневно в течение нескольких недель. Такое введение аллергена позволяет организму выработать к нему защитные блокирующие антитела, что в различной степени снижает сенсибилизацию к данному аллергену.
Неспецифическая гипосенсибилизация применима при аллергической, вазомоторной формах ринита, включает применение антигистаминных препаратов (диазолин, фенкорол), гормональных средств (преднизолон, дексаметазон), гистаминовую гипосенсибилизаиию, проводимую по тому же принципу, что и специфическая гипосенсибилизация. Целесообразно также назначать препараты кальция, серы, витамины.
При обеих формах вазомоторного ринита показаны местные методы лечения: эндоназальные новокаиновые блокады, внутрислизистое введение кортикостероидов, прижигание рефлексогенных зон слизистой оболочки носа крепкими кислотами, склерозирующая терапия.
Местное применение сосудосуживающих капель в нос при вазомоторном рините оказывает отрицательное влияние на течение заболевания – это дает кратковременное улучшение носового дыхания. Необходимо на краткий период назначить для вливания в каждую половину носа 3 %-ный раствор колларгола, 2 %-ный раствор преднизолона или гидрокортизона, 1 %-ный раствор димедрола.
Внутриносовая блокада производится 1–2 %-ным раствором новокаина, который инъецируют по 2 мл в слизистую оболочку передних концов нижних носовых раковин. Предварительно с целью анестезии место вкола смазывают 1 %-ным раствором дикаина или 5 %-ным раствором кокаина. Блокады делают один раз в 3 дня; проводят 10 блокад на курс лечения.
При аллергических формах в начале заболевания или в целях предупреждения очередного обострения применяется препарат вилозен, обладающий иммуномодулирующей активностью.
Методы физиотерапии: электрофорез различных лекарственных веществ – 5 %-ного раствора хлорида кальция, в который можно добавлять 1 %-ный раствор димедрола из расчета 1: 1; эндоназальный фонофорез гидрокортизона с помощью ультразвукового генератора (аппарата «Луч–2»). Иногда целесообразна иглотерапия.
Длительное течение часто обусловливает увеличение объема носовых раковин, образование полипов и постоянное затруднение носового дыхания. Наиболее рациональная тактика – оперативное вмешательство: подслизистая вазотомия нижних носовых раковин, щадящая нижняя конхотомия, полипотомия, криохирургия.
Инородные тела полости носа
Инородные тела полости носа чаще встречаются в детском возрасте. Могут попадать в нос через хоаны при рвоте и через наружную поверхность носа при травмах. Инородным телом полости носа может оказаться оставленная при операции или после тампонады часть марлевой турунды или ваты. Вследствие неправильного развития в носовой полости может оказаться зуб (резец или клык). Иногда инородное тело носа покрывается постепенно увеличивающимся слоем известковых и фосфорных солей кальция, образуя ринолит (носовой камень). Обычно инородные тела локализуются в нижнем и общем носовых ходах.
Клиника. Постоянное раздражение и травмирование инородным телом вызывает хроническое гнойное воспаление слизистой оболочки носа; нередко наблюдается рост грануляций вокруг инородного тела. Такой процесс сопровождается выделением гноя, который временами становится кровянистым и зловонным.
Лечение. Удаление инородного тела, что в ряде случаев легко осуществить высмаркиванием соответствующей половины носа. Но чаще инородные тела плотно зажаты в носовых ходах, и их необходимо удалять инструментами под местной аппликационной анестезией 5 %-ным раствором кокаина. Округлые инородные тела следует извлекать крючком, так как попытка удаления пинцетом приводит к проталкиванию его вглубь носа; плоские и матерчатые предметы можно удалять пинцетом. Крупные ринолиты иногда не удается извлечь целиком. Их нужно раздробить в полости носа, а если это не удается, удаление следует произвести с помощью хирургического подхода через преддверие полости рта. У детей нередко целесообразно прибегнуть к кратковременному наркозу.
Деформации перегородки носа
Этиология деформаций перегородки носа может быть обусловлена физиологическими, травматическими и компенсаторными факторами. Физиологическое искривление наступает при несоответствии в росте носовой перегородки и костной рамки, в которую она вставлена. Рост перегородки несколько опережает рост лицевого скелета, поэтому возникает ее искривление. В детском возрасте физиологические искривления перегородки носа незначительны и бывают редко; чаще встречаются у юношей и взрослых.
Травматическое искривление обусловлено неправильным срастанием ее отломков после травмы. Компенсаторное искривление возникает при давлении на перегородку со стороны одной половины носа различных образований – полипов, увеличенной средней или нижней раковины, опухоли.
Клиника. Различают три вида деформации – искривление, гребень и шип; нередко встречаются их сочетания. У взрослых чаще всего имеется в той или иной степени выражение искривление или отклонение от средней линии носовой перегородки, которое обычно не нарушает носового дыхания и поэтому не требует лечения. Искривления встречаются как в вертикальной, так и в горизонтальной плоскостях в переднем и заднем отделах перегородки.
Деформация перегородки носа суживает носовые ходы, затрудняя дыхание через нос; чем больше искривление, тем более затруднено прохождение воздуха через нос. Однако иногда значительное искривление перегородки не вызывает заметного нарушения носового дыхания потому, что воздух достаточно свободно проходит над или под искривлением, и наоборот – незначительное искривление перегородки, чаше у входа в нос, может резко нарушать носовое дыхание.
Основная жалоба – нарушение носового дыхания, в ряде случаев отмечаются головная боль, выделения из носа, периодические боли в ухе, сухость в горле и др. Возникновение головной боли при деформациях носовой перегородки объясняется тем, что искривленная часть перегородки соприкасается с противоположной латеральной стенкой носа, давит на нее, раздражая слизистую оболочку, что вызывает рефлекторные симптомы и, в частности, головную боль, а иногда приступы бронхиальной астмы и эпилепсии, расстройство половой сферы и др. Кроме того, могут возникнуть катаральные и застойные изменения в слизистой оболочке носа, обусловленные как давлением на нее искривленных частей перегородки, так и нарушением проходимости носовых ходов.
Лечение – хирургическое: подслизистая резекция искривленной части перегородки. Показания к операции:
• затруднение носового дыхания через одну и обе половины носа, обусловленное деформацией перегородки носа;
• вторичные патологические изменения, вызванные искривлением перегородки: хроническое воспаление слизистой оболочки носа, головная боль, гайморит, этмоидит и т. д.
В редких случаях, когда деформация перегородки сопровождается косметическим дефектом наружного носа, производят вначале подслизистое иссечение искривленной части перегородки, а затем выпрямляют спинку носа.
Подслизистая резекция перегородки носа производится как в условиях поликлинической операционной, так и в стационаре.
Чаще всего операция производится в сидячем или полулежачем положении в операционном кресле лучше с помощью микроскопа или иной оптики.
Носовое кровотечение
Кровоточение из носа – симптом местного поражения носа или общего заболевания, причины делят на местные и общие. Кровотечения из других отделов дыхательных путей бывают намного реже, чем из носа.
Наиболее часто кровоточащий участок – передненижний отдел перегородки носа (зона Киссельбаха): кровотечения из этого участка в большинстве случаев необильные, обычно не угрожающие жизни больного.
Причины кровотечения из носа:
• травма;
• хирургические вмешательства;
• доброкачественные, злокачественные новообразования носа и его околоносовых пазух, язвы сифилитической, туберкулезной природы;
• общие заболевания: гипертоническая болезнь, застой крови при пороках сердца, эмфизема легких;
• геморрагические диатезы: гемофилия, болезнь Верльгофа, геморрагический васкулит;
• заболевания органов кроветворения: лейкоз, гипо—и авитаминозы, пониженное атмосферное давление.
Клиника. Выделение крови из носа у одних начинается неожиданно, другие отмечают продромальные явления – головную боль, шум в ушах, головокружение, зуд, щекотание в носу. Кровь в нос может затекать из других отделов верхних дыхательных путей – глотки, гортани, трахеи, легких, в редких случаях даже из среднего уха через слуховую трубу.
Кровь – чистая, обычного вида, стекание ее по задней стенке глотки хорошо видно, особенно при запрокидывании головы, в то время как кровь из нижних отделов дыхательных путей в той или иной мере вспенена, фарингоскопически не определяется ее стекание. Различают:
• незначительное кровотечение – несколько миллилитров выделяются каплями, прекращается часто самостоятельно;
• умеренное кровотечение – от нескольких десятков миллилитров до 200 мл у взрослого;
• сильное кровотечение – превышает 200 мл, иногда достигая 1 л и более, представляет непосредственную угрозу жизни больного.
Посттравматические кровотечения из носа – обильны, рецидивируют через несколько дней, даже недель. Большая потеря крови – падение артериального давления, учащение пульса, резкая слабость.
Рецидивирующие формы кровотечения – нередко возникает психическое расстройство: потеря ориентировки во времени и месте пребывания, двигательное беспокойство, паническое состояние.
ЛЕЧЕНИЕ
Наиболее простой метод – введение на 15–20 мин в передний отдел кровоточащей половины носа шарика стерильной ваты, смоченной 3 %-ным раствором перекиси водорода. Пальцем придавливают крыло носа, чтобы вата была прижата к носовой перегородке. Больному придают сидячее положение, к носу прикладывают пузырь со льдом. Показание к этому методу – незначительное кровотечение из переднего отдела носовой перегородки.
При незначительных повторных кровотечениях из передних отделов носа можно инфильтрировать кровоточащий участок 1 %-ным раствором новокаина либо прижечь ляписом, хромовой кислотой. Перед прижиганием нужно остановить или уменьшить кровотечение прижатием к кровоточащему участку ваты, смоченной перекисью водорода, обезболить слизистую прикладыванием к ней турунды, смоченной 5 %-ным раствором анестетика. Прижигание можно произвести и гальванокаутером.
Умеренно выраженные кровотечения – при глубокой локализации источника кровотечения следует произвести переднюю тугую тампонаду кровоточащей половины носа. Предварительно обезболивают 2–3–кратным смазыванием слизистой анестетиком.
Переднюю тампонаду носа делают с помощью длинной (60–70 см), узкой турунды. Ее пропитывают гемостатическим составом и слегка отжимают, протягивая между сжатыми браншами пинцета. Тампонирование производят упорядоченным укладыванием турунды на дно носа от его входа до хоан. Носовыми щипцами Гартмана турунду охватывают, отступая 6–7 см от ее конца, и вводят по дну носа до хоан, пинцет вынимают из носа и вводят вновь без турунды для того, чтобы прижать уже уложенную петлю турунды ко дну носа, затем вводят новую петлю турунды и т. д. Верхние отделы носа при необходимости тампонируют последовательным заполнением полости турундой без петлевой укладки. В части случаев приходится тампонировать обе половины носа. При введении тампона следует соблюдать осторожность, чтобы не поранить слизистую. Передний тампон удаляют через 1–2 суток после предварительного пропитывания его раствором перекиси водорода. В тех случаях, когда кровотечение было сильным или после удаления тампона возобновилось, оставляют тампон в полости носа на несколько дней. В тяжелых случаях тампон оставляют на 6–7 дней, ежедневно пропитывая его (при помощи шприца с иглой) раствором пенициллина, аминокапроновой кислоты.
Сильное кровотечение сопровождается быстрой кровопотерей, показана немедленная передняя тампонада носа, при массивном непрекращающемся истечении крови – и задняя тампонада. Эффективный хирургический метод остановки тяжелого носового кровотечения – операция на решетчатом лабиринте: разрушаются клетки решетчатой кости с подходом через верхнечелюстную пазуху. Операция заканчивается тампонадой области решетчатой пазухи и носовой полости через верхнечелюстную пазуху (чаще всего турундой, пропитанной йодоформом), с выведением конца тампона в нижний носовой ход через контрапертуру.
Для задней тампонады готовят и стерилизуют тампоны: марлю складывают в несколько слоев таким образом, чтобы получился тампон в виде тюка 3 × 2,5 × 2 см, перевязывают его крест—накрест двумя длинными шелковыми нитками, одну нитку после перевязки отрезают, а три оставляют. Начинают заднюю тампонаду с введения тонкого резинового катетера в кровоточащую половину носа, проводят его до выхода конца через носоглотку в средний отдел глотки. Здесь охватывают катетер пинцетом и выводят через полость рта наружу. К выведенному концу катетера привязывают две нитки тампона и подтягивают катетер за носовой конец вместе с привязанными к нему нитками, увлекая тампон через рот в носоглотку. При этом необходимо указательным пальцем правой руки провести тампон за мягкое небо и плотно прижать его к соответствующей хоане. Выведенные через нос две нитки туго натягивают, затем тампонируют турундой эту половину носа и у входа в него нитки завязывают над марлевым валиком. Оставленный во рту конец третьей нитки предназначен для удаления тампона; его укрепляют лейкопластырем на щеке.
Синуситы. Острый гайморит
Синусит — острое или хроническое воспаление придаточных пазух носа. Воспалительные заболевания околоносовых пазух составляют 25–30 % стационарной патологии ЛОР—органов. Различают:
• гайморит – воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи;
• фронтит – воспаление лобной пазухи;
• этмоидит – воспаление решетчатого лабиринта;
• сфеноидит – воспаление клиновидной пазухи.
Заболевание может быть односторонним или двусторонним, с вовлечением в процесс одной пазухи или поражением всех придаточных пазух носа с одной или обеих сторон – так называемый пансинусит. По частоте заболеваний на первом месте стоит верхнечелюстная пазуха, затем решетчатый лабиринт, лобная и клиновидная пазухи.
Различают следующие формы воспаления околоносовых пазух:
А. Экссудативная форма:
– катаральная;
– серозная: идиопатическая (чисто серозная), ретенционная (облитерация выводного протока, водянка пазухи);
– гнойная.
Б. Продуктивная форма:
– пристеночно—гиперпластическая;
– полипозная;
– кистозная.
В. Альтернативная форма:
– холестеатомная;
– казеозная;
– некротическая;
– атрофическая.
Г. Смешанные формы:
– гнойно—полипозная;
– серозно—катаральная;
– серозно—полипозная.
Д. Вазомоторная и аллергическая формы.
Гайморит острый часто возникает во время острого насморка, гриппа, кори, скарлатины и других инфекционных заболеваний, а также вследствие заболевания корней четырех задних верхних зубов.
Клиническая картина. Ощущение напряжения или боли в пораженной пазухе, нарушение носового дыхания, выделения из носа, расстройство обоняния на пораженном стороне, светобоязнь и слезотечение. Боль часто разлитая, неопределенная или локализуется в области лба, виска и возникает в одно и то же время дня.
При осмотре: слизистое или слизисто—гнойное отделяемое в среднем носовом ходе (место сообщения пазухи с полостью носа), реже – припухлость щеки и отек верхнего или нижнего века, нередко ощущается боль при пальпации лицевой стенки верхнечелюстной пазухи. Температура тела повышена, нередко бывает озноб. Во время задней риноскопии на задней стенке глотки нередко обнаруживают гнойные выделения.
При диафаноскопии и рентгенографии пораженная пазуха оказывается затемненной. Применяют пробную пункцию.
Лечение обычно консервативное – обеспечение хорошего оттока содержимого из пазухи. При повышении температуры тела – постельный режим, жаропонижающие и антиневралгические средства (ацетилсалициловая кислота, амидопирин, анальгин). При выраженной интоксикации – в/м антибиотики. Для уменьшения отека и набухания слизистой оболочки в нос закапывают сосудосуживающие средства. Существенную роль играют физиотерапевтические методы лечения (лампа синего света, соллюкс, токи УВЧ). Перед каждым сеансом УВЧ—терапии рекомендуется введение в нос сосудосуживающих средств. Диатермию назначают после стихания острых явлений при хорошем оттоке содержимого пазухи. Благоприятный эффект оказывают также ингаляции аэрозолей антибиотиков. В упорных случаях прибегают к пункции пазухи, промыванию растворами антисептических препаратов с последующим введением антибиотиков.
Хроническое воспаление верхнечелюстной пазухи. Воспаление клиновидной пазухи
Гайморит хронический бывает при повторных острых воспалениях и особенно часто при затянувшемся воспалении верхнечелюстных пазух, а также при хроническом насморке.
Известную роль играют искривление носовой перегородки, тесное соприкосновение средней раковины с латеральной стенкой носа, врожденная узость носовых ходов.
Одонтогенный гайморит с самого начала нередко имеет вялое хроническое течение. Встречаются также вазомоторная и аллергическая формы гайморита, который наблюдается одновременно с такими же явлениями в полости носа. При атрофических процессах в верхних дыхательных путях и озене развивается и атрофический гайморит. Некротический гайморит является обычно осложнением тяжелых инфекционных болезней.
Клиническая картина зависит от формы заболевания. При экссудативных формах основная жалоба больного на обильные выделения из носа. При затрудненном оттоке секрета из пазухи выделений из носа почти нет, больные жалуются на сухость в глотке, отхаркивание большого количества мокроты по утрам, неприятный запах изо рта. Боли в области пораженной пазухи обычно нет, но она может появиться при обострении процесса или затруднении оттока экссудата. В таких случаях определяется болезненность при пальпации передней стенки пазухи и верхневнутреннего угла глазницы на пораженной стороне. Нередко бывают головная боль и расстройства нервной системы (быстрая утомляемость, невозможность сосредоточиться). При обострении могут наблюдаться припухлость щеки и отек век. Иногда бывают трещины и ссадины кожи у входа в нос. Наличие отделяемого в среднем носовом ходе является важным признаком. Для его обнаружения часто приходится смазывать слизистую оболочку среднего носового хода сосудосуживающими средствами. Характерны также гипертрофия слизистой оболочки и возникновение отечных полипов. Течение заболевания длительное. Часто процесс из—за скудной симптоматики остается нераспознанным.
Диагноз ставят на основании анамнеза, данных передней и задней риноскопии, диафаноскопии, рентгенологического исследования и пробной пункции.
Лечение должно быть комплексным, оно направлено на устранение причины, поддерживающей воспалительный процесс в пазухе (аденоидные разрастания, искривление носовой перегородки, полипозно измененная средняя раковина, кариозные зубы), обеспечение достаточного оттока патологического секрета (систематическое смазывание сосудосуживающими средствами среднего носового хода). Широко применяют соллюкс, диатермию, токи УВЧ, ингаляции. Во многих случаях положительные результаты дает пункционное промывание пазухи антисептическими растворами (фурацилин) с последующим введением протеолитических ферментов и антибиотиков. При лечении аллергических гайморитов применяют кортизон, АКТГ и их дериваты. При отсутствии эффекта от консервативного лечения (главным образом при гнойно—полипозных формах) производят радикальную операцию на верхнечелюстной пазухе.
Сфеноидит встречается редко и обычно связан с заболеванием решетчатого лабиринта – его задних клеток.
Клиническая картина. Жалобы на головную боль. Чаще всего она локализуется в области темени, в глубине головы и затылка, глазнице. При хронических поражениях боль ощущается в области темени, а при больших размерах пазух может распространяться и на затылок.
При риноскопии определяют скопление отделяемого в обонятельной щели. Нередко видны полоски гноя, стекающего по своду носоглотки и задней стенке глотки. При одностороннем сфеноидите наблюдается односторонний боковой фарингит. Иногда больные жалуются на быстрое снижение зрения, что связано с вовлечением в процесс перекреста зрительных нервов. Хронический сфеноидит может протекать и со слабовыраженной симптоматикой. Большое значение в диагностике сфеноидита имеет рентгенологическое исследование.
Лечение. Частое смазывание слизистой оболочки полости носа сосудосуживающими средствами для обеспечения оттока отделяемого из пазух. При затянувшемся заболевании рекомендуются зондирование и промывание пазухи растворами антибиотиков. Иногда показано хирургическое вмешательство (например, резекция заднего конца средней раковины).
Заболевания околоносовых пазух
Фронтит. Причины те же, что и при воспалении гайморовой пазухи. Протекает значительно тяжелее, чем воспаление других придаточных пазух носа. Недостаточное дренирование лобной пазухи, обусловленное гипертрофией средней раковины, искривлением носовой перегородки, способствует переходу острого фронтита в хроническую форму.
Клиническая картина. Боль в области лба, особенно по утрам, нарушение носового дыхания и выделения из соответствующей половины носа. Боль нередко невыносимая, приобретает невралгический характер. В тяжелых случаях – боль в глазах, светобоязнь и снижение обоняния. Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока. При остром гриппозном фронтите температура тела повышена, иногда изменен цвет кожных покровов над пазухами, отмечаются припухлость и отечность в области лба и верхнего века, являющиеся следствием расстройства местного кровообращения (коллатеральный отек). В редких случаях могут развиться субпериостальный абсцесс, флегмона, наружный гнойный свищ. Пальпация и перкуссия лицевой стенки и области верхневнутреннего угла глазницы болезненны. При риноскопии обнаруживают отделяемое под передним концом средней раковины. Этот отдел раковины отечен и утолщен. При хроническом фронтите наблюдаются полипы или гипертрофия слизистой оболочки в среднем носовом ходе. Иногда воспалительный процесс переходит на надкостницу и кость с ее некрозом и образованием секвестров, свищей. При некрозе задней стенки пазухи могут развиться экстрадуральный абсцесс, абсцесс головного мозга или менингит. Для уточнения диагноза используют дополнительные методы исследования: зондирование, рентгенографию.
Лечение при остром фронтите консервативное. Отток отделяемого из пазухи обеспечивается путем смазывания слизистой оболочки среднего носового хода 2–3 %-ным раствором кокаина с адреналином или 0,1 %-ным раствором нафтизина, 0,2 %-ным раствором галазолина. Эти же растворы можно применять и в виде капель в нос. В первые дни болезни рекомендуются постельный режим, прием ацетилсалициловой кислоты, анальгина, ингаляции аэрозолей антибиотиков, физиотерапия (прогревание лампой синего света, соллюкс, УВЧ—терапия). В тяжелых случаях показано в/м введение антибиотиков. При хроническом фронтите лечение следует начинать с консервативных методов и в случае их безуспешности применять хирургическое вмешательство.
Этмоидит. Причины те же, что и при воспалении гайморовых пазух. Острый этмоидит с поражением костных стенок наблюдается преимущественно при скарлатине. Неблагоприятные условия оттока из—за отека слизистой оболочки могут привести к образованию эмпиемы.
Заболевание передних клеток решетчатого лабиринта протекает обычно одновременно с поражением гайморовой и лобной пазух, а задних – с воспалением основной пазухи.
Клиническая картина. Головная боль, давящая боль в области корня носа и переносицы. У детей нередко отмечают отек внутренних отделов верхнего и нижнего века, гиперемию конъюнктивы на соответствующей стороне. В некоторых случаях острый этмоидит сочетается с выраженными невралгическими болями. Выделения вначале серозные, а затем гнойные. Гнойное отделяемое в среднем носовом ходе – признак поражения передних решетчатых клеток, в верхнем носовом ходе – воспаления задних. Резко снижено обоняние, значительно затруднено носовое дыхание.
Температура тела повышена. Средняя раковина в большинстве случаев увеличена, гиперемирована. При затрудненном оттоке гноя воспалительный процесс может распространяться на глазничную клетчатку. В подобных случаях отекают веки, а глазное яблоко отклоняется кнаружи (эмпиема передних решетчатых клеток) или выпячивается и отклоняется кнаружи (эмпиема задних решетчатых клеток).
Хронические этмоидиты протекают главным образом по типу катарального воспалительного процесса. Вокруг выводных отверстий решетчатых клеток образуются утолщения слизистой оболочки, представляющие собой мелкие множественные полипы. Больные жалуются на давящую боль в области переносицы или внутреннего угла глазницы. Обоняние понижено.
При риноскопии обнаруживают гной под средней раковиной (поражение передних решетчатых клеток) или над ней (поражение задних решетчатых клеток). Часто гной выделяется после удаления полипов. Уточнить диагноз помогают данные рентгенологического исследования.
Лечение в острых случаях консервативное, как и при воспалении других пазух. При неосложненных формах хронического этмоидита лечение также консервативное. Иногда применяют такие внутриносовые оперативные вмешательства, как удаление переднего конца средней раковины или полипотомия. В запущенных случаях производят внутриносовое или наружное вскрытие клеток решетчатого лабиринта.
Профилактика синуситов должна быть направлена на лечение основного заболевания (гриппа, острого насморка, кори, скарлатины и других инфекционных заболеваний, поражения зубов), устранение предрасполагающих факторов (искривления носовой перегородки, атрезии и синехии в полости носа и др.). Важную роль играет систематическое закаливание организма.
Травмы носа и его придаточных пазух
Встречаются открытые и закрытые травмы носа. Характер повреждения зависит от силы и направления удара.
Тупые травмы сопровождаются закрытым переломом костей носа, а иногда и стенок придаточных пазух. При разрыве слизистой оболочки после сморкания появляется подкожная эмфизема лица. Тяжелые травмы носа нередко сопровождаются потерей сознания и шоком. Часто наблюдаются носовое кровотечение, гематома носовой перегородки.
Клиническая картина. Отмечаются припухлость мягких тканей, деформация носа, кровоподтеки и кровоизлияния, нередко распространяющиеся на область верхнего и нижнего века. При пальпации определяется крепитация отломков. Выявить место перелома костей носа позволяет рентгенологическое исследование.
Лечение. После анестезии места перелома отломки костей носа вправляют. Боковое смещение спинки носа устраняют посредством давления на смещенные части носового скелета пальцами обеих рук. В ряде случаев при западании отломков их следует приподнять введенным в нос узким элеватором. После репозиции вводят в нос стерильные тампоны, смоченные вазелиновым маслом. Носовое кровотечение останавливают тампонадой.
Огнестрельные ранения придаточных пазух носа бывают сквозными, касательными, слепыми. Симптомы травм придаточных пазух носа сходны с признаками повреждений носа, однако кровотечения бывают более обильными, и чаще возникают нагноительные процессы, остеомиелиты, псевдохолестеатомы. Слепое ранение носа или придаточных пазух, захватывающее область глазницы, полость и основание черепа, представляет опасность для жизни. Для уточнения диагноза большое значение имеет рентгенография.
Лечение. Кровотечение останавливают тампонадой. При отсутствии эффекта перевязывают наружную сонную артерию. Производят первичную обработку раны. Инородное тело удаляют эндо—или экстраназально. Вводят противостолбнячную сыворотку и анатоксин. По показаниям назначают антибиотики и сульфаниламидные препараты.
Термические повреждения
Ожог носа – является частью общего ожога лица. Причины таких ожогов весьма разнообразны, в частности солнечные лучи, кислота, горячая вода.
Клиника ожога 1–й степени – болезненная гиперемия кожи, ощущение припухлости. Через 4–5 дней боль исчезает, кожа приобретает темную окраску. В последующие дни наблюдается шелушение рогового слоя. Ожоги носа редко превышают первую степень.
Лечение: местные и общехирургические меры борьбы с ожогами. Местно – противомикробные мази, часто с добавлением гормона. Например, ожоговую поверхность смазывают 10 %-ной синтомициновой мазью или оксикортом, а в последующем при необходимости в тяжелых случаях применяют специальные пленки.
Отморожение носа (congelatio nasi) возникает сравнительно редко, клиническая картина главным образом зависит от длительности воздействия холодового фактора. В легких случаях кожа кончика носа становится синюшно—красной. В теплом помещении появляются зуд, чувство пощипывания. В тяжелых случаях на отмороженной поверхности образуются пузыри, некроз и даже трофические швы.
Лечение. В легких случаях применяются тепловые процедуры в виде компрессов и смазывания отмороженной поверхности оксикортом. В тяжелых случаях показана госпитализация; в стационаре проводят общее и местное противовоспалительное лечение.
| Практическое гомеопатическое лекарствоведение | |
|
_ Ж. Шаретт Практическое Гомеопатическое Лекарствоведение Шаретт Ж. "Практическое гомеопатическое лекарствоведение" Книга является первым ... В токсичных дозах азотная кислота вызывает ожог, затем, если пациент остался жив, острое или хроническое воспаление слизистой оболочки пищеварительных путей. Язвенное воспаление полости рта, изъязвление и кровотечение из десен, изъязвление слизистой оболочки щек. |
Раздел: Рефераты по медицине Тип: реферат |
| Заболевания носа, горла, уха. ЛОР-болезни | |
|
Аденоиды (аденоидные разращения, аденоидные вегетации) - патологическое разращение (гиперплазия, гипертрофия) глоточной (носоглоточной) миндалины ... Причины: затянувшийся или повторяющийся острый насморк; длительное воздействие различных раздражителей - химических, термических, механических; раздражение слизистой оболочки носа ... При осмотре: слизистое или слизисто-гнойное отделяемое в среднем носовом ходе (место сообщения пазухи с полостью носа), реже припухлость щеки и отек верхнего или нижнего века ... |
Раздел: Рефераты по медицине Тип: курсовая работа |
| Кандидоз | |
|
ЗАБОЛЕВАНИЯ, ВЫЗЫВАЕМЫЕ ПАТОГЕННЫМИ ГРИБАМИ Кандидоз Кандидоз (синонимы: кандидамикоз, монили-аз, бластомикоз, молочница и др.) - инфекционное ... Кандидоз полости носа характеризуется развитием грибкового воспаления в области перегородки носа в ее передней или средней трети. Предрасполагают к развитию грибковых воспалений полости носа и придаточных пазух травмы, повторные операции и применение антибиотиков. |
Раздел: Рефераты по медицине Тип: статья |
| Воспалительные заболевания дыхательных путей | |
|
Министерство образования и науки Российской федерации Благовещенский государственный Педагогический университет Естественно-географический факультет ... Могут играть роль утолщение слизистой оболочки, гипертрофия раковин, искривление носовой перегородки, закрывающие отверстия придаточных пазух носа. Респираторная аносмия (или гипосмия) возникает в результате имеющихся изменений в полости носа (искривление носовой перегородки, полипы и опухоли носа, отечность слизистой оболочки ... |
Раздел: Рефераты по медицине Тип: курсовая работа |
| Капли в нос | |
|
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ НАЦИОНАЛЬНЫЙ ФАРМАЦЕВТИЧЕСКИЙ УНИВЕРСИТЕТ КАФЕДРА ТЕХНОЛОГИИ ЛЕКАРСТВ КУРСОВАЯ РАБОТА КАПЛИ В НОС Исполнитель ... Боковая стенка полости носа устроена сложно - на ней находятся валикообразные утолщения слизистой - носовые раковины. Всем известны, наверное, такие названия как ринит (воспаление слизистой оболочки носа или насморк), ларингит (воспаление слизистой оболочки гортани), синусит (воспаление слизистых ... |
Раздел: Рефераты по медицине Тип: курсовая работа |