Дипломная работа: Соматоформные расстройства (органные неврозы): эпидемиология, коморбидные психосоматические соотношения, терапия
РОССИЙСКАЯ АКАДЕМИЯ МЕДИЦИНСКИХ НАУК
НАУЧНЫЙ ЦЕНТР ПСИХИЧЕСКОГО ЗДОРОВЬЯ
На правах рукописи
ИВАНОВ СТАНИСЛАВ ВИКТОРОВИЧ
СОМАТОФОРМНЫЕ РАССТРОЙСТВА (ОРГАННЫЕ НЕВРОЗЫ):
ЭПИДЕМИОЛОГИЯ, КОМОРБИДНЫЕ ПСИХОСОМАТИЧЕСКИЕ
СООТНОШЕНИЯ, ТЕРАПИЯ
14.00.18 – Психиатрия
ДИССЕРТАЦИЯ
на соискание ученой степени
доктора медицинских наук
Научный консультант:
академик РАМН
профессор А.Б. Смулевич
Москва – 2002
ОГЛАВЛЕНИЕ
|
|
|
страницы |
|
Введение |
______________________________________ |
2 – 5 |
|
Глава I. |
Обзор литературы ______________________ |
6 – 41 |
|
Глава II. |
Методы и материал исследования _________ |
42 – 56 |
|
Глава III.
|
Эпидемиологическая характеристика органных неврозов у пациентов общемедицинской сети __________________ |
57 – 70 |
|
Глава IV.
|
Дифференциация соматизированной (конверсионной) истерии и органных неврозов ______________________ |
71 – 109 |
|
Глава V. |
Сравнительный анализ неврозов различных органов: социально-демографическая и клиническая характеристика синдромов гипервентиляциии, Да Коста (кардионевроза) и раздраженного кишечника ____________________________ |
110 – 183 |
|
Глава VI. |
Вялотекущая шизофрения, обнаруживающая аффинитет к сомато-вегетативным и ипохондрическим расстройствам (органо-невротическая шизофрения) ______ |
184 – 215 |
|
Глава VII. |
Терапия больных с органными неврозами __ |
216 – 242 |
|
Заключение
|
______________________________________ |
243 – 276 |
|
Выводы
|
______________________________________ |
277 – 282 |
|
Список литературы |
______________________________________ |
283 – 306 |
ВВЕДЕНИЕ
Актуальность исследования
Актуальность изучения органных неврозов (ОН – соматоформных расстройств, стойко персистирующих в рамках топической проекции одного органа/системы) диктуется как высокой распространенностью таких психосоматических расстройств [Земцовский Э.В., 1998; Morris С., 1991; Katon W., 1990 и др.], так и недостаточной разработанностью проблемы в целом.
Несмотря на большое число исследований, выполненных с применением современных клинико-диагностических методов, приводимые в литературе данные, как правило, не позволяют полностью решить целый ряд важных клинических аспектов проблемы органных неврозов (ОН): два из них в теоретическом и практическом плане представляются наиболее существенными. Первый – альтернатива единства либо гетерогенности органных неврозов. В ряде публикаций ОН рассматриваются в качестве единого клинического образования, подчиняющегося общим закономерностям формирования и динамики неврозов в целом [Frаyberger H., 1978; Карвасарский Б.Д., 1980; Карвасарский Б.Д., Простомолотов В.Ф., 1988 и др.]. Второй аспект – связь органных неврозов с органической патологией внутренних органов. В клинической психиатрии традиционно доминирует психоцентрический подход, исторически основанный на работах психоаналитического толка [Freud S., 1971; Deutsch F., 1922; Alexander F., 1951 и др.]), предусматривающий оценку органных неврозов как составляющей психопатологических нарушений (как психогенно провоцированных, так и аутохтонных). Вместе с тем существует большой объем наблюдений [Maser J.D., Cloninger C.R., 1990; Mavissakalian M., Michelson L., 1986; Bach М. с соавт., 1996; Вейн А.М. с соавт., 1997; Смулевич А.Б. с соавт., 1998], свидетельствующих о возможности интерпретации невротических расстройств в более широких пределах, допускающих сосуществование ОН как отдельных синдромов, с признаками другой патологии. Анализ проблемы в рассматриваемом аспекте более эвристичен как для изучения природы ОН – вклада в их формирование соматических факторов и разных в этиологическом отношении психических заболеваний, так и в психопатологическом плане - для исследования возможностей перекрывания ОН с болезненными проявлениями, относящимися к другим регистрам. Такой подход представляется наиболее перспективным в изучении ОН, так как он позволяет учитывать сложность патогенетических соотношений, включающих (наряду с психогенными факторами) не только психическую, но и соматическую патологию.
Цель и задачи исследования
Цель исследования – комплексное клинико-эпидемиологическое изучение органных неврозов как самостоятельной группы психосоматичсеких расстройств, включающее оценку распространенности ОН в общемедицинской сети, интегративный клинический анализ (оценка психопатологического и соматического состояния с учетом клинической гетерогенности ОН), разработку оптимизированных методов терапии, социальной реабилитации и определение основных направлений в организации медицинской помощи больным с ОН на модели синдромов гипервентиляции (СГВ), Да Коста (кардионевроз, СДК) и раздраженного кишечника (СРК).
Соответственно в работе решались следующие задачи:
— эпидемиологическая оценка органных неврозов в общемедицинской сети;
— дифференциация органных неврозов от других вариантов СФР;
— анализ психосоматических соотношений при органных неврозах;
— сопоставление СГВ, СДК и СРК по спектрам коморбидности с психической и соматической патологией, а также закономерностям динамики и показателям исходов;
— разработка комплексных лечебно-реабилитационных программ купирования органных неврозов с учетом их клинической гетерогенности;
— определение основных направлений в организации медицинской помощи при ОН с учетом полученных клинических и эпидемиологических данных.
Научная новизна
Разработаны (совместно с интернистами, специализирующимися в соответствующих областях медицины) оригинальные критерии диагностики СГВ, СДК и СРК.
Получены новые эпидемиологические данные о распространенности органных неврозов в общемедицинской практике.
Впервые использован метод интегративного клинического анализа органных неврозов, учитывающий структуру коморбидности функциональных расстройств дыхательной, сердечно-сосудистой и желудочно-кишечной систем с психической и соматической патологией. Выдвинута концепция клинической гетерогенности органных неврозов, предусматривающая различную степень вовлеченности психической и соматической патологии в формирование и динамику функциональных расстройств дыхательной, сердечно-сосудистой и пищеварительной систем. Установлена зависимость спектров и степени тяжести коморбидной психической и соматической патологии от топической проекции функциональных расстройств.
Сформулированы основные принципы терапии органных неврозов; представлены дифференцированные методики применения психофармакотерапии и соматотропных препаратов в соответствии с топической проекцией органных неврозов.
Разработаны подходы к организации лечебной помощи при органных неврозах.
Практическая значимость исследования
Полученные данные способствуют решению сложных диагностических проблем, возникающих при клинической квалификации органных неврозов (психосоматических расстройств с высокой распространенностью среди контингента больных общемедицинской сети). Разработанные критерии способствует четкому нозологическому разграничению органных неврозов (хронических соматоформных расстройств, топическая проекция которых стойко сохраняется в рамках одного органа/системы) от соматизированной истерии, других вариантов СФР и иной психической патологии, а также от соматических заболеваний. Выявленные закономерности формирования, стереотипов динамики и структуры психосоматических соотношений (спектр коморбидной психической и соматической патологии) СГВ, СДК и СРК легли в основу определения терапевтического и социального прогноза. Предложенные в работе комплексные методы лечения органных неврозов (предусматривающие применение широкого круга современных медикаментозных средств), включая схемы комбинированного применения психотропных и соматотропных (нормализующмих функции внутренних органов) препаратов, а также подходы к организации медицинской помощи пациентам с органными неврозами, способствуют оптимизации терапии, оптимизации профилактических и реабилитационных мероприятий.
ГЛАВА 1.
ОБЗОР ЛИТЕРАТУРЫ
Уже с начала ХIХ века для клинической интерпретации функциональных расстройств внутренних органов использовались понятия двух больших неврозов - истерии и ипохондрии, а также отдельного (малого) невроза - невралгии. Приблизительно с середины XIX столетия врачи стали придавать особое значение концепции спинального рефлекса в качестве основы рассматриваемого невротического феномена. Формирование патологических телесных ощущений трактовалось в соответствии с такими концепциями, как "спинальное раздражение" и "вазомоторное предрасположение". По мере накопления знаний о клинике невротических расстройств и окончательного выделения головного мозга в качестве субстрата психических, в том числе и невротических, расстройств у пациентов с преимущественно кардиальными симптомами диагностируется цереброкардиальный невроз, в то время как у больных с нарушениями функций желудочно-кишечного тракта – цереброгастрический невроз [Goldberg D.P., Bridges K., 1988].
Широкое распространение концепции неврастении в 1870 году приводит к отказу от дифференцированного подхода с выделением вариантов неврозов в зависимости от предпочтительной топической проекции функциональных и алгических нарушений: все они теперь включаются в единую диагностическую категорию.
На начало XX века приходится принципиальный пересмотр концепции невроза. В результате признается ведущая роль психологических факторов в формировании неврозов, вводится понятие "психоневроза" [Dubois P., 1912]. Через несколько лет S. Freud [1948] выделяет тревожные состояния, фобии и обсессивные заболевания у пациентов, относившихся ранее к группе неврастении.
Несмотря на дальнейший прогресс в области медицины проблема клинической интерпретации функциональных невротических расстройств в аспекте их связи, с одной стороны, с психогенными факторами, а с другой - с широким кругом личностной патологии и психическими заболеваниями (эндогенными, органическими и др.) до настоящего времени остаётся предметом дискуссии. Большое распространение получает представление, в соответствии с которым регистрация невротических расстройств в качестве самостоятельного клинического образования возможна лишь при отсутствии признаков другой патологии [Морозов Г.В., 1988; Жариков Н.М. с соавт., 1989; Лакосина Н.Д., Трунова М.М., 1994; Каплан Г.И., Сэдок Б. Дж., 1994; Александровский Ю.А., 2000]. Такой подход, по существу основанный на представлении о ведущей роли психогенных факторов, нашёл отражение в традиционном выделении неврозов в качестве нозологической единицы.
В рамках данного направления в ряду частных проявлений неврозов (как единой категории психогенно обусловленных психопатологических симптомокомплексов) выделяются функциональные расстройства внутренних органов.
В отечественной литературе психические расстройства невротического уровня, формирующиеся по механизмам психогений и протекающие с функциональными нарушениями различных органов отдельными авторами рассматриваются в ряду “органных неврозов” (системного невроза) [Лорие И.Ф., 1954; Аптер И.М., 1965; Мясищев В.Н., 1959, 1960]. В.Н. Мясищев [1960] наряду с облигатными для неврозов обратимостью психических нарушений и неразрывностью содержательной связи клинических проявлений невроза и конфликтной ситуацией отмечал характерное доминирование эмоционально-аффективных и висцеро-вегетативных расстройств. В числе последних выделяются отдельные случаи, при которых среди функциональных расстройств на первый план выступают нарушения, локализованные том или ином органе (системе). В.Н. Мясищев предлагает отказаться от понятия “органного невроза”, так как по его мнению, независимо от того, что существует вероятность локализации функциональных нарушений в рамках одного органа, лежащий в основе таких нарушений патологический процесс прежде всего, реализуется на корковом уровне (т.е. остается единым для всех форм неврозов), а уже впоследствии , в силу ряда дополнительных факторов (нарушение процессов в корковом представительстве данного органа, включение местных дискинезий и т.д.) выступает как невроз органа. Развивая свои взгляды на природу функциональных нарушений при неврозах автор допускает возможность выражения эмоции через реакцию органа и символического выражения болезненных тенденций в разных органах. По мнению В.Н. Мясищева более адекватным в таких случаях является термин “системный невроз”.
Позднее Карвасарский Б.Д. [1980] вводит понятие “синдром вегетативных расстройств”, в рамках которого объединяются разнообразные формы относительно локализованных нарушений функций сердечно-сосудистой (кардиалгический синдром), дыхательной (синдром нарушения ритма дыхания), пищеварительной (невротическая икота, спазм пищевода, рвоты, гастралгии, раздраженная кишка) системы, сексуальные нарушения. Далее, обобщая накопленные данные о функциональных расстройствах, относительно ограниченных пределами определенной анатомо-физиологической системы, Б.Д. Карвасарский и В.Ф. Простомолотов в монографии “Невротические расстройства внутренних органов” [1988] заключают, что клинически целесообразно и оправдано рассматривать все психогенные висцеро-вегетативные нарушения как сложные симптомокомплексы при общих неврозах.
Вместе с тем существует большой объем наблюдений [Maser J.D., Cloninger C.R., 1990; Mavissakalian M., Michelson L., 1986; Вейн А.М. с соавт., 1997; Bach М. с соавт., 1996; Смулевич А.Б. с соавт., 1998 и др.], свидетельствующих о возможности интерпретации невротических расстройств в более широких пределах, допускающих сосуществование невротических симптомокомплексов, как отдельных синдромов, с признаками другой патологии.
Анализ проблемы в рассматриваемом аспекте более эвристичен как для изучения природы невротических расстройств (вклада в их формирование разных в этиологическом отношении психических заболеваний), так и в психопатологическом плане - для исследования возможностей их перекрывания с болезненными проявлениями, относящимися к другим регистрам. Особенно перспективен такой подход при изучении функциональных психосоматических расстройств, выступающих в форме органных неврозов, так как он позволяет учитывать сложность патогенетических соотношений, включающих (наряду с психогенными факторами) не только психическую, но и соматическую патологию.
Понятие “органный невроз”, введенное G. Bergman [1932] и сопоставимое с предложенными в последующих работах терминами психовегетативный синдром [Thiele W., 1958], висецровегетоневроз, функциональный синдром [Uexeckull Т. v., Kohle К., 1986], нейроциркуляторная дистония [В.И. Маколкин с соавт., 1995] и др., формировалось в рамках исследований функциональных расстройств внутренних органов. В работах P. Schilder [1925], L. Braun [1925], W. Stekel [1927], D. Smith [1962], B. Krauss [1974], H. Freyberger [1978] и ряда других авторов представлен клинический анализ различных вариантов “неврозов органов” – кардионевроз (кардиофобия, синдром Да Коста, псевдостенокардия), синдром гипервентиляции (гипервентиляционная тетания, дыхательная тетания Rossier, невротическое диспноэ), синдром кома в горле (страх глотания), синдром раздраженного желудка (нервная гастропатия, неязвенная диспепсия, невротические нарушения функции желудка, функциональные нарушения в области эпигастрия), синдром раздраженного кишечника (функциональный колоностаз, эмоциональная диарея, функциональные запоры, синдром возбужденной толстой кишки, слизистая колика), психосоматический цистит (раздраженный мочевой пузырь) и т.д.
По мнению известного интерниста G. Bergman [1932] нарушения функций в рамках “неврозов органов” формируются вне связи с объективно верифицируемой соматической патологией и представляют собой результат взаимодействия психогенных факторов с аномалиями (врожденными или приобретенными) вегетативной иннервации. Однако в последующем в ряде публикаций рассматривается возможная связь органных неврозов как с психической - тревожной (генерализованное тревожное расстройство, паническое расстройство по современным классификациям), аффективной (депрессии) и др. [Корсаков С.С., 1901; Janet P., 1911; Краснушкин Е.К., 1960; Смулевич А.Б. с соавт., 1989; Pilowsky I., 1992; Морковкина И.В., Серпуховитина Т.В. 1992], так и соматической патологией [Gwee K. с соавт., 1996; Whitehead W.E., Palsson O.S., 1998]. В этом плане могут интерпретироваться данные A.J. Barsky [1992], представленные в рамках концепции ипохондрии; автор рассматривает функциональные нарушения как следствие “соматосенсорного усиления” патологии внутренних органов. В частности, клинические подтверждения соучастия психических и соматических нарушений в динамике органных неврозов представлены в диссертационной работе Марилова В.В. “Клинические варианты психосоматической патологии ЖКТ” [1993]. Автор исследовал функциональные расстройства на разных уровнях ЖКТ с применением психометрического метода оценки психического состояния 612 пациентов. Основываясь на полученных в результате длительного катамнестического наблюдения (4 года) данных автор развивает концепцию единого психосоматического процесса – психосоматоза, на одном полюсе которого находится психогенно обусловленная функциональная, а на другом – органическая патология. При этом выделяется 4 этапа психосоматоза органов ЖКТ: этап психогенной депрессии, этап психосоматических реакций, этап психосоматических циклов, этап психопатизации. В числе наиболее типичных исходов изученных состояний выделяется психосоматическое развитие личности, которое, в зависимости от клинических особенностей, дифференцируется автором на 4 варианта – ипохондрический (наиболее частый), астенический и, в единичных случаях, истерический и обсессивно-фобический. Автор указывает на сопряженность психосоматического развития, протекающего с функциональными расстройствами ЖКТ, с такими личностными паттернами, как алекситимия, склонность к тревожным и депрессивным реакциям, враждебность в отношении собственного Я.
На современном этапе развития учения о функциональной патологии, как это следует из приведенных выше данных, в качестве основополагающих для клинической интерпретации органных неврозов могут рассматриваться два направления – психоцентрическое и соматоцентрическое.
1.1 Психоцентрическое направление
Предваряя изложение концепций в рамках психоцентрического направления необходимо подчеркнуть следующее. Несмотря на различия в теоретических предпосылках и методологических аппаратах (психодинамический, социально-психологический, психопатологический, интегративный и т.д.) общим для включенных в настоящий обзор работ является рассмотрение функциональных расстройств в рамках единого и однородного клинического образования. При этом проблемы дифференцированного анализа органных неврозов различной топической локализации остаются, как правило, вне спектра задач, решаемых авторами представленных ниже публикаций. Другой важной характеристикой излагаемых концептуальных трудов, в том числе и клинически ориентированных исследователей, является относительное игнорирование роли соматической патологии (субклинической в случаях органных неврозов) как в формировании, так и в динамике функциональных нарушений. Рассматриваемые соматовегетативные симптомокомплексы преимущественно оцениваются в качестве вторичных (соподчиненных) по отношению к психическим расстройствам.
Обобщая работы, представленные в рамках психоцентрического направления, можно выделить следующие основные концепции - психогенеза (представлена преимущественно в работах психоаналитического направления), реализации психической патологии в регистре телесных расстройств и характерологически (личностно) ориентированные.
1.1.1. Концепции психогенеза
Концепции психогенеза исторически связаны с понятием конверсии, разработанным S. Freud [1948]. В рамках теории конверсии невротические дисфункции внутренних органов интерпретируются как результат "перемещения энергии" неразрешенного и субъективно непереносимого эмоционального конфликта в соматическую сферу. В соответствии с оригинальной интерпретацией автора подобное перемещение может иметь двунаправленное значение для субъекта - как “удовлетворение” (в том числе в форме редукции тягостного аффективного напряжения, связанного с психотравмирующей ситуацией), так и “наказание”. При этом следует отметить, что, несмотря на возведение во главу угла “символического” механизма выбора органа или системы, в рамках которых локализуются соматические расстройства, S. Freud также указывал на возможность участия и некоего физического фактора. Речь идет о т.н. “соматической готовности”, обусловленной различными факторами, включая генетическую предиспозицию, “перегрузку” органа, последствия особого телесного опыта детского возраста и пр.
Дальнейшее детальное развитие концепция конверсии находит преимущественно в работах наиболее консервативных защитников метода, предусматривающего редуцирование соматических симптомов до психогенетического уровня (сознательного и бессознательного “языка органов”), что приводит к распространению психодинамических интерпретаций не только на все функциональные расстройства в рамках органных неврозов, но и вообще на любые соматические заболевания. Так, в работах G. Groddeck [1917, 1923] всем соматическим симптомам присваивается символическое значение, а их формирование напрямую связывается с реализацией энергии бессознательного (“Оно”). Причем в числе потенциальных мишеней для переноса либидинозной энергии указываются практически все внутренние органы. Сходные интерпретации патогенеза соматических заболеваний представлены в работах F. Deutsch [1922, 1926], E. Simmel [1931] и целого ряда других психоаналитиков. Такой подход, имевший определенное практическое значение для медицины в целом (применение психотерапии в лечении больных с соматической патологией в большинстве случаев было в той или иной степени полезным), сопровождался неадекватным расширением психоаналитических интерпретаций генеза соматической патологии. В частности, можно привести работу F. Deutsch [1926], в которой автор прямолинейно интерпретирует легочное кровотечение как символическое выражение “фантазии о деторождении”. Справедливости ради следует подчеркнуть, что, как сам S. Freud, так и многие его последователи предпочитали ограничивать применение концепции конверсии истерическими нарушениями (на базе которых эта концепция и была разработана).
В ряду концепций психогенеза необходимо выделить теорию специфического для болезни психодинамического конфликта F. Alexander [1951] как наиболее близкую к современным представлениям (учитывающим мультифакторную природу психосоматической патологии) об органных неврозах. Теория специфического психодинамического конфликта рассматривает в качестве каузального фактора, обуславливающего манифестацию соматовегетативных расстройств, вытесненные в подсознание невротические комплексы, формирование которых (в отличие от конверсионных расстройств) сопровождается персистирующими физиологическими и эмоциональными нарушениями. При этом психогенетические механизмы рассматриваются в сопряженности с физиологическими и патологическими соматическими процессами.
В рамках теории специфического психодинамического конфликта F. Alexander рассматривает группу болезненных состояний, которую обозначает термином “вегетативный невроз”. Причем наряду с собственно органными неврозами (функциональные расстройства без клинически выраженной органической патологии органов) к вегетативному неврозу относятся и причисляемые к психосоматическим заболеваниям формы патологии внутренних органов, такие как язвенная болезнь двенадцатиперстной кишки, артериальная гипертензия, бронхиальная астма и пр. По мнению автора, соматические симптомы, в отличие от конверсионного невроза, формируются не как замещающее символическое выражение вытесняемых эмоций, а выступают как естественный физиологический коррелят того или иного эмоционального состояния. Иными словами, соматические симптомы при вегетативном неврозе не устраняют субъективно тягостное эмоциональное состояние, а сопровождают последнее, так как представляют собой неотъемлемую его составляющую.
Обсуждая патогенетические механизмы психосоматических расстройств, F. Alexander настаивает на том, что главным звеном в манифестации того или иного заболевания являются не индивидуальные особенности (личностные, соматические) пациента, а некие общие для разных людей и одновременно специфичные для определенной патологии неосознанные эмоциональные конфликты.
Развивая теорию вегетативного невроза, в частности, в сфере гастроэнтерологической патологии F. Alexander [1934] выделяет три варианта психосоматических заболеваний желудочно-кишечного тракта – желудочный (gastric type), колитический (colitis type) и с преобладанием запоров (constipational type). В рамках второго и третьего типов исследуются психопатологические расстройства у больных с типичными (по современным представлениям) формами одного из наиболее распространенных органных неврозов – синдрома раздраженного кишечника (СРК): СРК с преобладанием диареи и сочетанный (диарея-запоры) при колитическом типе и СРК с преобладанием запоров. Функциональные расстройства при колитическом типе ограничиваются нарушениями функции желудка (“невроз желудка”). В рамках колитического типа представлены случаи периодических пароксизмальных абдоминалгий (острые колющие боли в области живота), сопряженных с повышенной частотой позывов на дефекацию, диареей и обильными слизистыми выделениями. У пациентов со стойкими запорами F. Alexander отмечает склонность к навязчивым сомнениям и депрессивную симптоматику (включая идеи собственной вины). При этом специфичный для подобного рода расстройств эмоциональный конфликт, занимающий, по автору, центральное место в патогенезе функциональных нарушений кишечника с преобладанием диареи, автор формулирует как “желание получать и требовать в сочетании с готовностью отдавать что-либо взамен”. У пациентов со стойкими запорами F. Alexander (отмечая склонность к навязчивым сомнениям и депрессивную симптоматику, в том числе идеи собственной вины), определяет основной эмоциональный конфликт как “отказ отдавать и желание сохранить то, что получено”. Сходным образом в основе артериальной гипертензии, в том числе, и при транзиторных подъемах артериального давления в рамках (исходя из клинических характеристик) кардионевроза рассматривается подавление агрессивных тенденций при невозможности самостоятельно контролировать (психически или физически) собственные агрессивные устремления.
В отличие от многих авторов психоаналитического направления, сводивших генез соматических нарушений к сугубо психологическим механизмам, разработанная F. Alexander концепция вегетативного невроза предусматривает важное с позиций современного клинического подхода к рассматриваемой проблеме положение. Автор выделяет промежуточное между специфическим эмоциональным конфликтом и соматическими нарушениями звено – патофизиологические (врожденные или приобретенные) нарушения, которые, с одной стороны, провоцируются и поддерживаются неразрешенными интрапсихическими конфликтами, а с другой (при условии длительной ретенции) могут приводить к реальным морфологическим изменениям во внутренних органах. Таким образом, F. Alexander фактически указывает на вероятные соматические факторы, которые, наряду с эмоциональными (аффективными) нарушениями могут соучаствовать в формировании стойких нарушений функций внутренних органов. Сходным образом случаи органных неврозов (а также и другие психосоматические расстройства) рассматриваются как результат “поломки” защитных механизмов с последующей реализацией констелляции специфических и неспецифических предрасположений (врожденных либо приобретенных) со специфическими и неспецифическими эмоциональными конфликтами в работах последователей теории F. Alexander о специфическом эмоциональном конфликте [1967]. Однако, оставаясь в рамках психодинамического подхода, как F. Alexander, так и G. Engel, A. Schmale [1967] не приводят психопатологических характеристик обсуждаемых психосоматических расстройств.
Соучастие органических и психопатологических факторов в патогенез органных неврозов прослеживается и в работах M. Schur [1955]. В частности, рассматривая в рамках собственной концепции де- и ресоматизации единый механизм развития функциональных симптомов и органических поражений, соответствующий принятому в психоанализе понятию регрессии к пройденным стадиями детского развития – ресоматизация (в противоположность десоматизации – процессу дифференциации и сознательной переработки телесных стимулов по мере взросления), автор указывает, что выбор органов определяется как врожденными (наследственное предрасположение), так и приобретенными (ранние детские травмы) факторами.
Среди современных публикаций, посвященных психодинамическим интерпретациям функциональных расстройств при органных неврозах, следует также отметить коллективную монографию “Психосоматическая медицина” [1999], опубликованную W. Brautigam в соавторстве с P. Christian и M. Rad. В данной работе представлена попытка совмещения психодинамического подхода с современными методами объективного исследования органных систем. В ряду органных неврозов авторы рассматривают группу психосоматических расстройств, протекающих с функциональными расстройствами сердечно-сосудистой (кардионевроз), бронхолегочной (синдром гипервентиляции) и пищеварительной (синдром кома в горле, раздраженного желудка и раздраженного кишечника, включающий эмоциональную диарею, функциональные запоры, синдром возбужденной толстой кишки). При этом, как и в работах других авторов, придерживающихся психодинамического метода в объяснении природы страдания, основное внимание направлено на выделение ключевых эмоциональных конфликтов, на основании которых интерпретируется динамика заболевания и разрабатываются рекомендации по психотерапии. Так, по мнению W. Brautigam с соавторами, в основе кардионевроза лежит “конфликт разрыва” с субъективно значимым объектом у амбивалентной личности, которая обнаруживает, с одной стороны, способность к самозащите, а с другой - ограниченность своих возможностей и зависимость”, реализующийся формированием функциональных расстройств сердечно-сосудистой системы при соучастии патогенного фактора – ситуации разлуки и утраты. Касаясь синдрома гипервентиляции авторы не приводят окончательно сформулированной психодинамической интерпретации, а ограничиваются указанием на то, что полипноэ символизирует собой “расслабленность и разочарование”, связанные с тем, что, вопреки усилиями, некая поставленная цель не может быть достигнута. Далее в общем виде отмечается возможность полифакторного генеза функциональных нарушений дыхания с участием соматических, психических, социальных и других факторов. Более подробно проработанные интерпретации нарушений в пищеварительной системы во многом сопоставимы с формулировками специфических эмоциональных конфликтов F. Alexander при функциональных расстройствах кишечника (сведение запоров к страху утраты объекта и страху перед задачей обладания, эмоциональной диареи – к символическому выражению склонности “все отдавать как выражение подчиненности перед более сильным” и т.д.).
В то же время следует отметить психопатологический анализ (хотя и относительно редуцированный) сопутствующей нарушениям функций внутренних органов психических расстройств, преимущественно – симптомов патологической тревоги. В частности, рассматривая кардионевроз и синдром гипервентиляции W. Brautigam с соавторами отмечают сопряженность кардиалгий, нарушений ритма сердечных сокращений и дыхания с паническими атаками и ипохондрическими фобиями. Указывается также связь нарушения моторной функции кишечника с астенической симптоматикой, “ипохондрической настороженностью” со склонностью к фиксации на деятельности желудочно-кишечного тракта кишечника и вопросах диеты (запоры, эмоциональная диарея), а также приступами страха (раздраженная толстая кишка).
1.1.2. Реализация психической патологии в сфере телесных расстройств
Многие исследователи указывают на сопряженность формирования и динамики функциональных нарушений с психогенными факторами. Клинические сообщения о функциональных расстройствах в структуре психогенно обусловленных невротических реакций встречаются уже в публикациях начала XIX столетия [Scerritt P.W., 1983]. В историческом аспекте отдельного упоминания заслуживают работы Da Costa [1871], с именем которого справедливо связывают первые детальные описания основных вариантов органных неврозов. Причем в современной литературе термин “синдром Да Коста” традиционно используется как синоним и кардионевроза [Nutzinger D.O., Zapotoczky H.G., 1985; Conti S. et al., 1989] (именно в таком контексте это определение вводится в МКБ-10), и синдрома гипервентиляции [W. Brautigam с соавт., 1999]. В то же время именно Da Costa впервые опубликовал (не утратившие свою актуальность вплоть до настоящего времени) клинические наблюдения синдрома раздраженного кишечника, манифестировавшего вслед за выраженным психоэмоциональным напряжением [Da Costa J.M., 1871]. Автор описывает психогенно провоцированные нарушения функций сердечно-сосудистой (учащенное и усиленное сердцебиение, кардиалгии), дыхательной (учащенное дыхание, чувство удушья и нехватки воздуха) и пищеварительной (учащенный жидкий стул, ощущение вздутия живота, боли по ходу толстой кишки) в структуре тревожно-ипохондрических состояний. Непосредственная связь с психогениями в наблюдениях Da Costa подтверждается одновременной редукцией функциональных нарушений и тревожной симптоматики после разрешения психотравмирующей ситуации. В дальнейшем были получены убедительные эмпирические данные, подтверждающие связь между опытом негативных событий в жизни и появлением функциональных симптомов в рамках сердечно-сосудистой, дыхательной, пищеварительной систем [Mendeloff A.J. с соавт., 1970; Fava G.A., Pava L., 1976; Creed F., 1981, 1999; Scaloubaca D. с соавт., 1988; Welgan P. с соавт., 1988]. При этом среди этиологических факторов органных неврозов указывается достаточно широкий спектр психотравмирующих ситуаций – угроза потери близкого, социальные конфликты (семейных, профессиональные), вынужденное нарушение сложившихся жизненных стереотипов, материальная неудовлетворенность и пр. [Creed F., Guthrie E., 1987; Bass C.M., 1990].
Той же позиции придерживаются В.Д. Тополянский и М.В. Струковская [1986]. По мнению авторов, выбор органа при психогенно обусловленных невротических состояниях определяется не столько локальной уязвимостью (врожденной, приобретенной), сколько “настроенностью” ЦНС именно на этот орган. Таким образом, приоритет в формировании органного невроза вновь отдается центральным корковым структурам, а топическая проекция функциональных нарушений объясняется рядом сопутствующих факторов, таких как особенности эмоции, конституции и прошлого опыта пациента.
Значение общих корковых механизмов в формировании психосоматической патологии, в том числе и стойких функциональных нарушений, доказывается в экспериментальных исследованиях И.П. Павлова [1954] и его последователей. В соответствии с учением И.П. Павлова в основе функциональных расстройств лежит условный рефлекс – элементарная форма индивидуальной реакции на внешний стимул (условная, кондиционированная реакция). В серии работ И.П. Павлов и представители его школы вскрывают общие механизмы формирования нарушений функций практически всех органных систем – сердечно-сосудистой, дыхательной, пищеварительной, мочеполовой и т.д. [Быков К.М., 1947]. Психосоматические нарушения рассматриваются как сложные структурированные “рефлексы”, соответствующие основной схеме условного рефлекса (афферентная дуга с центральной переработкой стимула – эфферентная дуга с соматической реализацией возбуждения). В рамках экспериментальных неврозов показано, что вследствие совпадения во времени двух условных рефлексов на противоречащие друг другу раздражители с безусловным рефлексом у животных формируются значительные соматические нарушения от вегетативных дисфункций (изменения сердечного ритма, артериального давления, частоты и глубины дыхания, перистальтики и пр.) до органического поражения тканей (необратимая артериальная гипертензия, инфаркт миокарда, язвенное поражение кишечника и др.). Однако, несмотря на генерализацию висцеральных нарушений при экспериментальных неврозах наиболее стойкие функциональные изменения нередко отмечаются в пределах одного органа или системы [Быков К. М., Курцин И.Т., 1960]. В частности, парциальный патологический эффект (изменение моторики желчного пузыря) наблюдается при сочетании приема пищи с раздражением рецепторов прямой кишки. Формирование в таких условиях дискинезии желчевыводящих путей объясняется сшибкой в высших центрах регуляции данной функции процессов возбуждения (акт еды) и торможения (рефлекторный ответ на раздражение рецепторов прямой кишки). Тем не менее, и в дальнейших исследованиях рассматриваемого направления (Черниговский, 1960; Хананашвили, 1978 и др.) постулируется единый центральный механизм соматовегетативных расстройств, а парциальность ответа на стимул (раздражение) связывается с влиянием дополнительных факторов (например, ограничение зоны интероцептивного раздражения). Как указывает Захаржевский В.Б. (1990) применительно к висцеральным проявлениям невроза можно говорить лишь о большей выраженности, акцентуированности функциональных расстройств в той или иной топической проекции, но не об истинной избирательности на уровне центральных структур.
В рамках психоцентрического подхода формулируется концепция соматизации как “базисного механизма” реакции человека на стресс. Соматизация определяется как "выражение личностного или социального дистресса в идиоме телесных жалоб с требованием медицинской помощи" [Goldberg D.P., Bridges K., 1988]. Выделяются три основных компонента соматизации: собственно телесных ощущений, когнитивный (осмысление и интерпретации симптомов пациентами в аспекте угрозы собственному здоровью) и поведенческий (действия и социальные связи субъекта, которые вытекают из интерпретации собственных ощущений) [Lipowski Z.J., 1988] В числе факторов, предрасполагающих к соматизированным реакциям, указывается выраженность истерических (гистрионных) черт [De Leon J. с соавт., 1987]. В рамках таких представлений все функциональные нарушения и алгические синдромы интерпретируются как соматические проявления личностных, тревожно-фобических, аффективных расстройств: соответственно вводятся понятия соматизирующихся личностей, соматизированной тревоги, соматизированной депрессии [Goldberg D.P., Bridges K., 1988]. Как отмечает Z.J. Lipowski [1988] соматизация часто развивается как результат физиологического сопровождения эмоционального раздражителя, существенной части первичного психического расстройства: внимание пациента фиксируется на типичных соматовегетативных проявлениях тревоги, таких как нарушения функции дыхания (гипервентиляция), боль грудной клетке, сердцебиение, расстройства желудочно-кишечного тракта.
Однако психогенно обусловленные невротические расстройства с функциональными нарушениями далеко не исчерпывают всех вариантов формирования и течения органных неврозов. Напротив, в соответствии с данными ряда исследований органные неврозы нередко обнаруживают тенденцию к многолетнему хроническому течению. Причем частота хронификации функциональных расстройств оценивается от примерно 1/4 - 1/3 при кардионеврозе и гипервентиляции до 2/3 у пациентов с синдромом раздраженного кишечника [Ernst K., 1959; Christian Р. с соавт., 1966; Cremerius J., 1968; Waller S.L., Misievicz J.J., 1969; Walker E.A. et al, 1990]. При этом, как уже указывалось выше, функциональные расстройства при невротических реакциях, протекающих по типу органных неврозов, рассматриваются в ряду висцеро-вегетативных нарушений, свойственных неврозам в целом без учета возможности их связи с сопутствующей субклинической соматической патологией (верификация сопутствующих соматических заболеваний и аномалий с тщательными инструментальной и лабораторной диагностикой не входила в задачи приведенных исследований).
После внедрения в клиническую и исследовательскую практику синдромально ориентированных классификаций психических расстройств (DSM-III, DSM-III-R, МКБ-10) был выполнен ряд исследований по изучению связи функциональных нарушений внутренних органов с различными формами патологической тревоги, преимущественно - паническим и генерализованным тревожным расстройством [Bass C. с соавт., 1983; Conti S. et al., 1989; Fleet R.P. с соавт., 1998]. При этом сопряженность тревожной патологии с сердечно-сосудистой и дыхательной системой оценивается более, чем в 60%, желудочно-кишечного тракта – 34% [Katon W., 1984; Magarian, 1982; Gardner, Bass, 1989; Drossman D.A. с соавт., 1999].
В рассматриваемых работах стойкое персистирование функциональных нарушений у больных с невротическими расстройствами традиционно связываются с хронификацией сопутствующей психической патологии, в первую очередь – тревожно-фобических расстройств. При этом в числе ведущих клинических факторов, определяющих многолетнее персистирование функциональных нарушений сердечно-сосудистой и бронхолегочной системы указывается формирование агорафобии, учащение панических приступов, формирование стойких явлений генерализованной тревоги.
Так, в работе Maier W. с соавт. [1987] исследуется клиническая динамика кардиофобии, определяемой авторами в соответствии с критериями Gelder M. [1986] как сочетание кардиальных симптомов и панических атак при преобладании первых над вторыми. По мнению Maier W. с соавт. [1985, 1987] кардиофобия представляет собой определенный подтип панических атак – пароксизмальная тревога, протекающая преимущественно с функциональными сердечно-сосудистыми расстройствами (тахикардия, экстрасистолия, кардиалгии, транзиторные повышения артериального давления). В результате 1-летнего катамнестического исследования 27 пациентов авторы приходят к следующим выводам: в 66% установлено хроническое течение кардиофобии со стойкими нарушениями сердечного ритма, ощущением сердцебиения, кардиалгиями. В числе ведущих неблагоприятных прогностических факторов указывается формирование стойкого избегающего поведения и т.н. вторичной (гипотимия субсиндромального уровня, развивающаяся после манифестации тревожных расстройств) депрессии. Сходные результаты представлены в других исследованиях кардионевроза [Cremerius, 1968; Christian et al, 1966; Nutzinger, Zapotocki, 1985].
Сходным образом ряд исследователей предлагает рассматривать функциональные нарушения в дыхательной системе у пациентов с паническими атаками в качестве “гипервентиляционного подтипа” панического расстройства (17 наблюдений) [Hegel MT, Ferguson RJ., 1997]. В качестве обоснования такого подхода Hegel MT и Ferguson RJ. указывают на синдромальные особенности панических приступов, протекающих с заметным преобладанием нарушений дыхания (тахипноэ, чувство нехватки воздуха) над другими “типичными” соматовегетативными расстройствами, сопутствующими пароксизмальной тревоге. В свою очередь в группе сравнения – пациенты с генерализованным тревожным расстройством (18 наблюдений) – отмечается более выраженный полиморфизм функциональных расстройств при меньшей представленности нарушений дыхания. При этом, несмотря на то, что функциональные расстройства рассматриваются в спектре соматических коррелятов тревоги, авторы не отрицают возможности более сложных взаимосвязей, отмечая, что у больных с “гипервентиляционным подтипом” панических атак исходные показатели EtCO2 ниже, а частоты дыхательных движений – выше, чем в подгруппа с генерализованной тревогой и у здоровых добровольцев.
В ряде публикаций указывается на связь синдрома раздраженного кишечника с тревожными расстройствами [Lonsgreth G.F., Wolde-Tsadik G., 1993; Thompson W.G., Heaton K.W., 1980; Kellner R., 1994; Marshall J.R., 1988; Longsreth G.F., 1993]. Исследованию сопряженности функциональных нарушений кишечника (преимущественно диарея, метеоризм, пароксизмальные абдоминалгии, сопряженные с позывами на дефекацию) с паническим расстройством (квалифицированным по критериям DSM-III-R) посвящена работs R. Noyes с соавторами [1990] (27 пациентов) и Drossman D.A. с соавт. (28 пациентов). Указывая на длительное и хроническое течение тревожных расстройств в изученной выборке авторы указывают на сочетание функциональных нарушений ЖКТ с паническими атаками, ипохондрической фиксацией на деятельности кишечника и персистирующими опасениями утраты контроля над функциями толстой кишки. У большинства пациентов хронификация состояния обнаруживала сопряженность со стойким избегающим поведением (агорафобия, диетические ограничения). В большинстве (но не во всех) случаев успешной противотревожной терапии снижение тяжести гастроинтестинальных симптомов происходило параллельно с редукцией психопатологической симптоматики. Сходные данные приводятся в работах R.B. Lydiard с соавт. [1986, 1991].
Несмотря на то, что симптомы функциональных нарушений различных органных систем указываются практически во всех публикациях, посвященных генерализованному тревожному расстройству [Tollefson G.D. с соавт., 1991], специальных исследований отдельных вариантов органных неврозов в подобной популяции пациентов не проводилось. Данное обстоятельство значительно затрудняет обобщающую оценку взаимосвязи генерализованной тревоги и соматических симптомов, выходящую за рамки простой констатации их частой сопряженности, на что указывает и ряд современных авторов [Adams J.B. с соавт., 1995; Roy-Byrne P.P., 1996].
Таким образом, несмотря на доказанную клиническими и эпидемиологическими данными сопряженность органных неврозов с паническим и генерализованным тревожным расстройством, изучение коморбидности тревожных расстройств и функциональных нарушений, локализованных в отдельных органах (системах) остается лишь на стадии предварительных исследований.
Все цитируемые исследователи рассматривают тревогу как облигатный патогенетический фактор формирования и динамики дисфункций внутренних органов. Более того, по мнению ряда авторов пациенты с фиксированными в рамках отдельного органа (системы) функциональными нарушениями вообще составляют отдельную подгруппу "тревожных невротиков" [Latimer P., 1983; Blanchard E.B. с соавт., 1990].
Как свидетельствует проведенный анализ публикаций психические расстройства, протекающие с функциональными симптомами, не ограничиваются нарушениями тревожного спектра.
Отдельно следует выделить работы по изучению пациентов с длительным (многолетним) персистированием функциональных расстройств, которые квалифицируются в рамках проявлений патологической динамики личности – так называемых психосоматических развитий [Лакосина Н.Д., 1967, 1970; Коркина М.В., Марилов В.В., 1995].
По данным Н.Д. Лакосиной [1967, 1970] симптомы кардионевроза, гипервентиляции, раздраженного кишечника могут нарастать и персистировать в структуре психосоматического развития. При этом, по мнению авторов, динамика функциональных расстройств, параллельная нарушениям невротического и патохарактерологического круга, может быть обусловлена стойкими нейрогенными изменениями со стороны внутренних органов и систем. Развитие с формированием тревожно-ипохондрической фиксации на функциях дыхания и нозофобиями часто наблюдается у пациентов с гипервентиляцией [Bass C.M., Gardner W.N., 1985].
Как свидетельствует анализ литературы, возможны варианты патохарактерологических развитий, сопряженных с функциональными симптомами, включают один из наименее изученных аспектов органных неврозов - случаи, протекающие с преобладанием упорных (в первую очередь – кардио- и абдоминалгий). В работах М.О. Лебедевой [1992] и А.Б. Смулевича с соавт. [1992] выделяются подгруппы пациентов (16 и 9 наблюдений соответственно) с абдоминалгиями, протекающими по типу “идиопатических алгий” [Ladee G., 1966]. При этом отмечается сопряженность абдоминалгий с явлениями сверхценной ипохондрии (стойкая фиксация на болях, доминирование идеи избавления от недуга, склонность к самолечению). Особенности алгий - мономорфность и неизменность локализации болевых ощущений, при редуцированности функциональных расстройств толстого кишечника. Авторы подчеркивают, что в описаниях пациентов такие боли выступали как “непереносимые, мучительные, изнуряющие”. Абдоминалгии манифестировали спонтанно, носили характер приступообразных обострений по типу “острого живота”. При этом участие психогенных и соматогенных факторов регистрируется лишь на начальных этапах заболевания, а в дальнейшем преобладают спонтанные экзацербации.
Завершая обзор публикаций, посвященных патологическим развитиям личности, прежде всего, отметим ограниченное число исследований, недостаточное количество данных по сопряженности отдельных типов патохарактерологических развитий с функциональными расстройствами внутренних органов, что не позволяет придти к окончательным выводам о структуре коморбидности расстройств личности и функциональных нарушений. Можно лишь предполагать, что, во-первых, существуют различные варианты собственно патохарактерологических развитий (невротических, психосоматических, сверхценных), и, во вторых, неоднозначность психосоматических соотношений с разной пропорцией участия личностной и соматической патологии. Подобные соотношения, несомненно, требуют дальнейшего уточнения.
Наряду с невротическими (истерическими, тревожными) и личностными расстройствами в ряду психической патологии, сопряженной с дисфункциями внутренних органов указываются и аффективные нарушения, в первую очередь – депрессивного спектра [De Leon J. с соавт., 1987]. В результате аналитического обзора публикаций за 25-летний период (1975 – 1990), посвященных проблеме функциональных (соматоформных) расстройств при депрессии, Smith G.R. [1992] выделяет 13 статей, в которых возможна надежная клиническая оценка исследуемого вопроса. По мнению автора, накопленные данные свидетельствуют, что у пациентов со стойкими функциональными расстройствами выявляется высокая (до 50% и более) частота депрессивных нарушений. В случаях большой депрессии (критерии DSM-III, DSM-III-R) сочетание функциональных расстройств и депрессии часто сопровождается формированием стойкой ипохондрической фиксации на деятельности внутренних органов и патологических телесных ощущениях. Среди наиболее частых указывают персистирующие алгические синдромы с мало изменчивой локализацией. В числе доказательств патогенетической связи депрессии с функциональными и алогическими нарушениями автор указывает параллелизм динамики психопатологических и соматических симптомов, в том числе и одновременную редукцию обеих составляющих симптомокомплексы при адекватной терапии антидепрессантами. Сходные данные приводятся в работе Lipowski Z.J. [1990].
Подробный анализ соматовегетативных нарушений у больных эндогенными депрессиями представлен в работе В.П. Протопопова “Соматический синдром, наблюдаемый в динамике маниакально-депрессивного психоза” [1920]. Проведенное исследование соматовегетативных нарушений при психических расстройствах позволило автору выделить характерную для аффективных расстройств соматовегетативную триаду, включающую расширение зрачков, тахикардию, запоры. В.П. Протопоповым было указано на бесспорную корреляцию между этим синдромом и эффективностью на основе утверждения о единстве симпатико-тонического синдрома при МДП (тахикардия, мидриаз, запоры, сухость кожных покровов, падение веса, аменорея и др.).
Участие генетически обусловленных нарушений в центральной нервной системе в развитии функциональных расстройств у пациентов с депрессией предполагается в работе J. Pollitt “Suggestions for a Physiological Classification of Depression” [1965]. Автор, ограничиваясь патофизиологической и психодинамической характеристикой материала, выделяет 2 типа депрессий: физиологический (депрессии с преобладанием соматовегетативных расстройств) и психологический. В рамках физиологического типа рассматриваются депрессии, протекающие с выраженными соматовегетативными нарушениями, в первую очередь – со стороны пищеварительной системы (изменение аппетита, нарушения моторики и секреторной функции желудочно-кишечного тракта). При этом формирование кардиальной, бронхолегочной, гастроинтестинальной симптоматики объясняется “депрессивным функциональным сдвигом”, детерминированным наследственными факторами, патологическими процессами на гипоталамическом уровне и личностными особенностями с тенденцией к подавлению эмоций. Далее Politt подчеркивает, что для физиологического типа гипотимии существенны такие предрасполагающие к развитию функциональных нарушений не только такие факторы как средний возраст больных, ананкастный склад личности, но и условия среды: урбанизация, высокое социальное положение, ассоциируемое с полным самоконтролем выражения эмоций.
По данным Н.Д. Лакосиной и Г.К. Ушакова [1976] расстройства функций внутренних органов при депрессиях или длительном снижении настроения происходит опосредуются через нейрохимические механизмы, приводящих, например, в случаях гастроинтестинальных нарушений) к чрезмерному всасыванию воды и рефлекторному снижению двигательной активности кишки, обезвоживанию ее содержимого и, как следствию ¾ к запорам.
При анализе публикаций, посвященных соматическим симптомам при депрессивных состояниях становится очевидным, что большинство исследователей, как отечественных, так и зарубежных, склонны относить подобные дисфункции внутренних органов к числу соматических эквивалентов депрессии в одном ряду с собственно психопатологическими нарушениями, формирующимися в рамках депрессивного аффекта. Одно из теоретических обоснований такого подхода можно привести предположение о том, что в норме связанные с эмоциями соматические ощущения относительно неважны, но в случаях эмоциональных (аффективных) расстройств их значение может повышаться до такой степени, что они становятся единственным проявлением смены настроения [Tyrer P.J., 1973; Kenyon F.E., 1976].
Подобный подход находит свое наиболее полное отражение в работах авторов, прицельно изучающих атипичные депрессивные расстройства, при которых патологическое изменение аффекта реализуется преимущественно или полностью на уровне соматовегетативной симптоматики: нарушения сердечного ритма, частоты и глубины дыхания, изменения артериального давления, нарушения аппетита, тошнота, изменения веса тела, замедления моторики желудочно-кишечного тракта (запоры), выступающие в одном ряду с другими типичными для депрессии нарушениями функционального статуса – поздней инсомнией, патологическим циркадным ритмом. Указанные варианты аффективной патологии рассматриваются в рамках соматической циклотимии [Плетнев Д.Д., 1927], вегетативной депрессии [Lemke R. 1949], соматовегетативного комплекса депрессии [Friedman A.S. с соавт., 1963], соматовегетативного симптомокомплекса депрессии с отчуждением витальных влечений [Зеленина Е.В., 1997]. В то же время, как указывается в работах В.Н. Краснова [1984], Е.В. Зелениной [1997] и ряда других авторов, перечисленные соматовегетативные расстройства могут формироваться еще на продромальной стадии циклотимии, задолго до развития так называемых “психологических” симптомов депрессии – собственно депрессивного настроения и содержательного комплекса депрессии с идеями малоценности, самоуничижения и самообвинения.
Так, по данным В.Н. Краснова, отдельные соматовегетативные расстройства, выступающие уже в дебюте аффективной фазы, могут сохранять свою выраженность и принадлежность к той же органной системе и на протяжении активного периода заболевания. В своем исследовании клинико-психопатологических особенностей повторных депрессивных фаз при МДП автор описал 197 наблюдений, среди которых в 119 случаях (60,4%) манифестация депрессивных расстройств следовала за этапом неспецифических продромальных явлений астено- гиперестетического типа. Характеристика продромального этапа в этих случаях включала как явления эмоциональной и вегетативной неустойчивости, истощаемость, сенсорную гиперестезию, нарушении засыпания, так и диспепсические проявления.
Нарушения функций внутренних органов при эндогенных депрессиях представлены в работах ряда авторов [Паподопулос Т.Ф., 1983; Зеленина Е.В., 1997]. Так, прослеживая этапы развития депрессивного психоза в рамках МДП, отмечается непременное наличие расстройств функций различных систем, преимущественно пищеварительной, в виде нарушения аппетита, потери веса и расстройств дефекации, имея при этом им место наиболее стойких симптомов депрессивного расстройства, характерных для неглубоких депрессий.
Т.Ф Паподопулос [1983] при описании соматовегетативных нарушений при острых аффективных психозах относит наряду с расстройствами сна и появлением чувства общей слабости нарушение аппетита, появление склонности к запорам к первым проявлениям эндогенной депрессии, характеризуя эту фазу развития психоза как “дистимико-дисбулическую”.
В исследовании Е.В. Зелениной на выборке из 112 пациентов с депрессивными расстройствами автором выделен самостоятельный вариант течения циклотимии, в рамках которого депрессивный аффект проявляется преимущественно соматовегетативным комплексом, включающем диспепсические расстройства (нарушения аппетита, моторики ЖКТ, потеря веса).
В ряде работ проводится анализ особенностей функциональных расстройств ЖКТ при различных типах депрессий. Данные о сопряженности СРК, с тревожными депрессиями приводят A. Breier, D.S. Charney, G.R. Heinger [1986]. При этом авторами отмечаются усиление моторики всего ЖКТ, что наряду с выраженной тошнотой доходящей до позывов на рвоту, сопровождается частыми позывами на дефекацию, жидким стулом. I. G. Hislop [1971] обнаруживает тревожные депрессии у большинства (46 из 67) обследованных пациентов с диагнозом СРК. Не проводя подробного психопатологического анализа указанных наблюдений автор отмечает доминирование тревожного аффекта над гипотимией с явлениями ранней инсомнии, присоединение канцерофобии.
В работе Е.В. Зелениной за основу типологии соматовегетативного симптомокомплекса принята структура коморбидных связей соматовегетативных расстройств с собственно аффективной составляющей депрессивного синдрома. Автор выделяет 3 варианта соматовегетативных проявлений в зависимости от особенностей психопатологической структуры депрессивного синдрома. При одном из них - гиперестетический соматовегетативный симптомокомплекс (47 больных) ¾ отмечается усиление моторики кишечника с выраженной тошнотой, рвотой. При этом подчеркивается сопряженность функциональных расстройств ЖКТ с особенностями аффективных расстройств, протекающих с явлениями генерализованной тревоги: психомоторное возбуждение до степени ажитации, паника, страх.
Следующая группа авторов ¾ напротив рассматривает нарушения функций ЖКТ при депрессиях с преобладанием негативной аффективности. При этом выделяются "крайние" варианты соматизированных депрессивных расстройств, протекающих в форме "соматического" страдания: структура депрессивного синдрома определяется выраженными соматовегетативными нарушениями - абдоминалгии, стойкие запоры, утрата аппетита, значительное снижение веса, инсомнические расстройства, чувство вялости, утраты сил и энергии. Сопутствующие явления гипотимии ограничиваются нерезко выраженной апатией, чувством подавленности, тоски. В то же время подчеркивается редуцированность или полное отсутствие признаков тревожного аффекта [Gallemore J.L., Wilson W.P., 1971]. В публикации P.S. Masand с соавт. [1995] представлены результаты исследования подгруппы амбулаторных пациентов с большим депрессивным расстройством и СРК (27% от обследованных 56 больных депрессией). Авторы отмечают, что депрессии, протекающие с симптомами СРК, отличаются от депрессий без функциональных нарушений толстого кишечника полиморфными соматизированными расстройствами, включающими боли в области спины, чувство мышечной слабости, изжогу и ночные позывы на дефекацию. При этом отмечено достоверное накопление случаев функциональных расстройств ЖКТ среди близких родственников пациентов с большим депрессивным расстройством, сочетающимся с СРК.
По данным G. Dotevall с соавт. [1982], полученным в результате обследования 101 пациента с СРК, депрессивные расстройства, протекающие с симптомами СРК, характеризуются отчетливым чувством подавленности и беспомощности.
Наконец, следует кратко отметить ряд психологически ориентированных публикаций, в которых формирование психических (тревожных, депрессивных, ипохондрических и других) расстройств у пациентов с СРК оценивается как результат “психологической реакции” пациента на изменение функционального состояния и патологические (алгические) ощущения в нижних отделах желудочно-кишечного тракта [Harvey R.F. Maudad E.C. Broun A.M. 1982; Caudhary N.A. Truevolve S.C. 1962]. Ставится вопрос о значимости морфологических изменений в толстой кишке в патогенезе развития СРК, что является основной темой для дискуссии гастроэнтерологов. Основным в данном направлении является мнение, что для возникновения и развития функциональных расстройств толстой кишки необходимо наличие морфологической основы заболевания. [Саркисов Д.С., 1999]. Как указывается в отдельных гастроэнтерологических публикациях, у больных с СРК и “отчетливыми тревожными расстройствами” обнаруживаются различные морфологические аномалии и стойкие нарушения бактериального состава толстой кишки, которые могут иметь не менее, а подчас и более важное значение в персистировании и обострениях СРК, чем собственно тревожная патология [Златкина А.Р., 1983]. Отсутствие же выявляемых морфологических изменений в ЖКТ даже при ярко выраженных симптомах СРК этими авторами оценивается как признак недостаточно подробного и детального обследования больного. В этих исследованиях представлены преимущественно субклинические тревожные и депрессивные состояния (или отдельные симптомы) – субсиндромальные панические атаки, эпизодические соматизированные тревожно-ипохондрические и депрессивно-ипохондрические реакции, которые квалифицируются как вторичные по отношению к симптомам СРК. Последние, в свою очередь, рассматриваются как результат врожденной или приобретенной [Яковенко с соавт., …] в рамках заболеваний органов пищеварения стойких нейрофизиологических и нейрохимических изменений в области толстого кишечника. Однако подобная односторонняя интерпретация психических расстройств противоречит данным большинства исследований, приведенных выше, которые свидетельствуют о клинической значимости психической патологии в патогенезе функциональных расстройств нижних отделов ЖКТ.
Относительно связи депрессии с функциональными расстройствами, ограниченными преимущественно (или исключительно) в рамках одного органа (системы), следует отметить, что в большинстве работ обсуждается, как правило, сопряженность гипотимии с желудочно-кишечными расстройствами (что, по видимому, отчасти объясняется высокой частотой депрессивных расстройств у больных с функциональными расстройствами ЖКТ, достигающей 60-70% [Walker E.A. с соавт., 1990]). При этом нарушения функций кишечника (абдоминалгии, тошнота, вздутие живота, запоры и пр.) рассматриваются в ряду проявлений депрессивного соматовегетативного симптомокомплекса.
В ряде современных совместных работ психиатров и гастроэнтерологов СРК также рассматривается как физиологический эквивалент аффективных расстройств. Abbey S.E. с соавторами [1990], описывая функциональные расстройства у 271 обследованных депрессивных пациентов, выделяют 21 больного из общего числа с установленным диагнозом СРК. Значимые корреляции между аффективными расстройствами и нарушениями функции кишечника были отмечены E. Walker с соавторами [1992], Fowlie S. с соавторами [1992], J.E. Gomborone [1993], P.S. Masand c соавторами [1997]. Большинство исследователей сводят систему доказательств обусловленности желудочно-кишечной симптоматики патологическим депрессивным аффектом к единым клиническим закономерностям формирования и динамики функциональных и психопатологических расстройств в структуре депрессии, а именно – одновременность манифестации, параллельное изменение степени тяжести в соответствии с патологическим циркадным ритмом, совместная редукция при обратном развитии депрессивного синдрома, фазный тип течения [Woodruff R., Guze S., Clariton P., 1971]. При этом первичными считаются аффективные расстройства (депрессии), в рамках которых наблюдаемые симптомы раздраженной толстой кишки определяются авторами как соматические симптомы собственно психического расстройства [Liss J. с соавт., 1973].
Тем не менее, предпринимаются попытки поиска дополнительных данных, подтверждающих гипотезу психопатологической эквивалентности функциональных расстройств при депрессии. В частности J.E. Gomborone с соавт. [1993] сообщают о единых психологических характеристиках пациентов с СРК и депрессией – тенденции к негативному восприятию событий и собственного состояния, что, по мнению авторов, указывает на депрессивную природу изученных функциональных расстройств ЖКТ. B.B. Toner с соавт. [1990] предполагают, что симптомы желудочно-кишечного дискомфорта “облегчают” (по аналогии с концепциями конверсии и соматизации) восприятие пациентами тягостного гипотимического аффекта, указывая на тот факт, что пациенты с сочетанием депрессивной и функциональной гастроинтестинальной патологии воспринимают проявления депрессии в значительно меньшей степени (вплоть до полного отрицания сниженного настроения), чем пациенты с депрессией, протекающей без выраженного желудочно-кишечного дискомфорта.
1.1.3. Характерологически ориенированные концепции
Связь отдельных типов характера с определенными соматическими нарушениями и заболеваниями прослеживается еще со времен Гиппократа и Галена в описаниях разных типов темперамента: отмечается предрасположенность сангвиников к сердечно-сосудистой патологии, холериков и флегматиков – заболеваниям пищеварительной системы и т.д.
В последующем характерологически ориентированный подход к изучению механизмов формирования психосоматических расстройств наиболее полно реализуется в работах E. Kretschmer [1928], W. Sheldon [1942], F. Dunbar [1954]. Так, в рамках психологической теории конституции E. Kretschmer устанавливается связь между особенностями телосложения, психологическими характеристиками и предрасположением к соматической патологии: лептосомная конституция связывается с туберкулезом легких и гастритом, пикническая – с хроническим ревматизмом, атеросклерозом, болезнями желчевыводящих путей, атлетическая – с эпилепсией и мигренями. Sheldon W. [1942] выделяет особый соматотонический тип конституции, характеризующийся атлетическим телосложением, толерантностью к физическим нагрузкам и склонностью к культу собственного тела. В соответствии с воззрениями автора такой конституциональный склад определяет предрасположенность к определенным соматическим нарушениям, включая патологию сердечно-сосудистой системы. Ключевое место в интерпретации психосоматических заболеваний F. Dunbar [1943], которая выделяет особые типы личностей по принципу специфической предрасположенности к тем или иным соматическим заболеваниям. В частности, в работах F. Dunbar [1943] выделяется тип личности (в последующей литературе обозначаемый как тип А), склонной к ангинозным жалобам и развитию инфаркта миокарда. Характерологические особенности в рамках данного типа представлены сдержанностью эмоциональных реакций, целенаправленной и продуктивной активностью, последовательностью в достижении поставленных задач, способностью отказаться от непосредственного удовлетворения своих потребностей ради достижения отдалённой цели. Развитие такого подхода приводит к разработке типологических схем с выделением “личностей риска”, как это, в частности, реализуется в работах М. Friedman и R. Rosenman [1959], Friedman M. с соавт. [1986], Gallacher J.E. с соавт. [1988] и др. Авторы выделяют группу лиц с “поведением типа А” с повышенным риском развития инфаркта миокарда. Сходные описания встречались ранее у Sheldon W. и Stevens S. [1942].
Близкой по своему содержанию к характерологически ориентированным теория является концепция алекситимии, предусматривающая определенный (предположительно конституционально обусловленный) изъян в когнитивной сфере. Термином алекситимия предлагается обозначать особый “психосоматический” тип личности. Предпосылкой создания данной концепции послужили наблюдаемые в клинической практике особенности поведения больных с психосоматическими расстройствами, которые в последующем были использованы в формулировке 4 типичных признаков алекситимической личности с разной степенью их выраженности в каждом отдельном случае: ограниченность воображения и способности фантазировать; редуцированная способность выражать чувства; “гипернормальность” в сфере межличностных связей со своеобразной “пустотой отношений”; тотальное идентификация с объектом (алекситимик существует как бы с помощью и благодаря другому человеку - “ключевой фигуры”). На основании этого свойства интерпретируется тот факт, что у алекситимической личности потеря (вымышленная или реальная) этой “ключевой фигуры” (“потеря объекта”) часто обнаруживается как провоцирующая ситуация в начале (или при ухудшении) болезни.
Однако, как справедливо отмечает ряд современных авторов [Brautigam с соавт., 1999; Wyszynsky, 1996], результаты эмпирических исследований не подтверждают специфической связи между выделяемыми личностными типами и нарушениями (функциональными, органическими) отдельных органов и систем.
1.2. Соматоцентрический подход
В рамках соматоцентрического подхода в качестве основы функциональных нарушений внутренних органов рассматриваются определенные патофизиологические девиации, либо латентные или минимально выраженные (субклинические) проявления соматической патологии. Результаты исследований, направленных на выделение соматогенных факторов различных симптомокомплексов функциональных расстройств изложены в большом количестве публикаций. Не останавливаясь подробно на анализе всех приводимых в подтверждение соматоцентрически ориентированного подхода к органным неврозам фактов (цели исследования предусматривали оценку соматической патологии как одного из вероятных факторов, соучаствующих наряду с психическими расстройствами в динамике органных неврозов), остановимся лишь на ряде наиболее иллюстративных работ.
В соматоцентрически ориентированных исследованиях симптомы кардионевроза и гипервентиляционного синдрома рассматриваются в числе клинических проявлений нейроциркуляторной дистонии, патогенез которой большинством авторов рассматривается как многофакторный (включая и участие стрессовых воздействий). При этом выдвигаются различные концепции так называемого “субстрата” болезни, призванные объяснить наличие функциональных расстройств сердечно-сосудистой и бронхолегочной системы минимальными изменениями в этих органах, сопоставимых с выраженными нарушениями при развернутых заболеваниях, но остающиеся на субклиническом уровне. В числе таких факторов указываются структуральные изменения в результате перенесенных (или актуальных) острых или очаговых инфекций, интоксикаций, наследственные морфологические аномалии, гормональные дисфункции, очаги ирритации..
В частности Д.Я. Шурыгин с соавт. [1974] обнаруживают признаки хронической очаговой инфекции у 90% пациентов с НЦД гипертонического типа, преимущественно в небных миндалинах. В качестве подтверждения роли инфекционного поражения авторы приводят тот факт, что вслед за тонзилоэктомией значительная редукция функциональных расстройств наблюдается у 80% больных. По Маколкину В.И. с соавт. [1995] ключевая роль в генезе функциональных расстройств принадлежит специфическому инфекционному поражению, в первую очередь при острых респираторных вирусных заболеваниях. Вирусная инфекция предшествует манифестации и экзацербации симптомов кардионевроза и гипервентиляции в 32% и 52% соответственно.
В ряде исследований обсуждается связи функциональных расстройств сердечно-сосудистой и дыхательной системы с рефлекторными влияниями со стороны брюшной полости [Евтихов Р.М. с соавт., 1981]. Другие авторы указывают на сопряженности части соматовегетативных симптомов при НЦД, в том числе кардиалгий, с остеоартрозом шейно-грудного отдела позвоночника [Вейн А.М. с соавт., 1981; Горбатовская Н.С. с соавт., 1986]. К более редким причинам НЦД относят некоторые интоксикации, профессиональные вредности, физические воздействия (вибрация, воздействие СВЧ-поля, производственные шумы, гиперинсоляция), гиподинамия [Маколкин В.И. с соавт., 1995]. В числе патогенетических факторов функциональных расстройств сердечно-сосудистой и дыхательной системы указывается и состояния физического истощения в связи с повышенными нагрузками. Так, по данным А.Г. Дембо [1989] стойкие нарушения функционального статуса внутренних органов в рамках синдрома физического перенапряжения у спортсменов сопровождаются изменениями ЭКГ дистрофического характера.
Следует также выделить работы, в которых в качестве основной причины и реализующих механизмов функциональной патологии сердца рассматривается наследственно-конституциональная предрасположенность – “слабость” сердечно-сосудистой системы в целом. В таких случаях возможно формирование функциональных расстройств уже в детском возрасте на фоне повышенной утомляемости от физических и эмоциональных нагрузок.
В соматоцентрически ориентированных публикациях по проблеме функциональных расстройств кишечника ставится вопрос о значимости морфологических изменений в толстой кишке в патогенезе развития СРК, что является основной темой для дискуссии гастроэнтерологов. Основным в данном направлении является мнение, что для возникновения и развития функциональных расстройств толстой кишки необходимо наличие морфологической основы заболевания. [Саркисов Д.С., 1999]. Как указывается в отдельных гастроэнтерологических публикациях, у больных с СРК и “отчетливыми тревожными расстройствами” обнаруживаются различные морфологические аномалии и стойкие нарушения бактериального состава толстой кишки, которые могут иметь не менее, а подчас и более важное значение в персистировании и обострениях СРК, чем, например, тревожная или депрессивная патология [Златкина А.Р., 1983]. Отсутствие же выявляемых морфологических изменений в ЖКТ даже при ярко выраженных симптомах СРК этими авторами оценивается как признак недостаточно подробного и детального обследования больного. В этих исследованиях представлены преимущественно субклинические тревожные и депрессивные состояния (или отдельные симптомы) – субсиндромальные панические атаки, эпизодические соматизированные тревожно-ипохондрические и депрессивно-ипохондрические реакции, которые квалифицируются как вторичные по отношению к симптомам СРК. Последние, в свою очередь, рассматриваются как результат врожденной или приобретенной в рамках заболеваний органов пищеварения стойких нейрофизиологических и нейрохимических изменений в области толстого кишечника.
Несмотря на то, что большинство соматоцентрически ориентированных исследователей подчеркивает тесные связи функциональных расстройств кишечника с психическими нарушениями или психотравмирующими факторами, психопатологической оценки состояния пациентов в этих работах не предусматривается. При этом собственно психические расстройства либо не анализируются вовсе, либо трактуются как второстепенные (либо промежуточные) звенья в патогенезе органных неврозов. В частности, в работе I.G. Hislop [1971] выдвигается предположение о психотравмирующем воздействии как факторе приводящем к нарушениям вегетативной регуляции моторной, секреторной и всасывающей функций кишечника и, в результате – к стойким изменениям бактериального состава в просвете толстой кишки. В дальнейшем именно хронический дисбиоз (дисбактериоз) становится причиной стойкого персистирования нарушений моторики и расстройств дефекации в рамках СРК. Однако соматоцентрическая ориентация автора не позволяет придти к окончательным выводам о роли сопутствующих психических нарушений. Анализируя особенности манифестации СРК автор указывает лишь на наличие “тревожных симптомов”, не предусматривая изучения структуры и динамики психопатологических нарушений.
В ряде исследований психические расстройства трактуются в числе вторичных (по отношению к соматическим симптомам) клинических образований. В частности предлагается интерпретировать формирование психических (тревожных, депрессивных, ипохондрических и других) расстройств у пациентов с СРК как результат “психологической реакции” пациента на изменение функционального состояния и патологические (алгические) ощущения в нижних отделах желудочно-кишечного тракта [Harvey R.F. с соавт., 1987].
Завершая изложение соматоцентрических концепций нельзя не отметить, что игнорирование или односторонняя интерпретация психических расстройств противоречит данным большинства исследований, приведенных выше, которые свидетельствуют о клинической значимости психической патологии в патогенезе функциональных расстройств.
Несмотря на то, что все представленные в настоящем обзоре концепции имеют право на существование и находят определенное подтверждение в клинической практике, при рассмотрении психосоматических соотношений нельзя признать оправданным (как указывал ещё Н. Baruk в 1938 г.) стремление распространить одну из них на все проявления органных неврозов и однозначно их интерпретировать.
Анализ исследований, посвященных изучению соотношений психической патологии с органными неврозами, выявляет полиморфизм возможных сочетанной психической патологии и функциональных расстройств. Также можно сделать вывод о неоднозначности концептуальных интерпретаций психосоматических соотношений при органных неврозах у больных с психическими расстройствами.
С другой стороны, очевидно, что изучение таких сложных клинических образований, как органные неврозы, требует интегративного подхода с совместным участием психиатров, пульмонологов, кардиологов, гастроэнтерологов и других специалистов. Такая необходимость подтверждается неадекватностью оценок психического статуса в работах интернистов и отсутствием объективных данных о морфологии, патофизиологии и сопутствующей органической патологии внутренних органов в работах, выполненных у пациентов из числа наблюдающихся психиатрами.
Таким образом, учитывая высокую распространенность органных неврозов в населении и значительный удельный вес психических расстройств у пациентов с функциональными расстройствами внутренних органов, возникает необходимость в дополнительных совместных исследованиях на однородных выборках пациентов с органными неврозами, страдающих психическими расстройствами, достаточно большого объема, позволяющих выполнить интегративную оценку состояния пациентов с тщательной психопатологической и соматической экспертной оценкой.
ГЛАВА 2.
Методы и материал исследования.
Отбор пациентов проводился сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель - академик РАМН А.Б. Смулевич) НЦПЗ РАМН (директор - академик РАМН А.С. Тиганов) в период с февраля 1997 г. по май 2000 г. на базе Межклинического психосоматического отделения при клинике кардиологии (руководитель - профессор А.Л. Сыркин) ММА им И.М. Сеченова, Факультетской терапевтической клиники им. В.Н. Виноградова (директор - член-корр. РАМН В.И. Маколкин) ММА им И.М. Сеченова, Клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии (руководитель - академик РАМН В.Т. Ивашкин) ММА им И.М. Сеченова (ректор - академик РАН и РАМН М.А. Пальцев), Лаборатории хрономедицины и клинических проблем гастроэнтерологии РАМН (руководитель - академик РАМН Ф.И. Комаров), Всероссийского кардиологического научного центра (директор - академик РАН, академик РАМН Е.И. Чазов), кафедры внутренних болезней №1 лечебного факультета МГМСУ (зав. кафедрой – академик РАМН А.И. Мартынов), Городской клинической больницы №1 им. Н.И. Пирогова (главный врач – О.В. Рутковский) и поликлиники №171 г. Москвы (главный врач – Э.С. Попова)[1].
Клиническо-эпидемиологическая оценка СФР в общемедицинской сети проводилась на базе крупной многопрофильной больницы Москвы (ГКБ №1 им. Н.И. Пирогова,) и поликлиники Москвы (поликлиника № 171, главный врач – Э.С. Попова)[2]. Для определения необходимого объема выборки выполнено предварительное изучение 10000 историй болезни и 1000 амбулаторных карт. В результате у 5% пациентов (из группы больных стационара) обнаруживались проявления психических расстройств, среди которых преобладали психотические состояния сосудистого, алкогольного генеза, а также эндогенные психозы и состояния, обусловленные острой интоксикацией различными психоактивными веществами[3]. Произведен расчет необходимого числа наблюдений (n). Последний производился по формуле n = Nt2pq/(Nd2+t2pq)[4], где N - генеральная совокупность - представлена общим количеством больных, госпитализированных в ГКБ N 1 в течение 1997 года (округленно 38000), р – доля больных, получавших по данным пилотажного исследования психотропные средства, q - величина обратная показателю p (100 больных -p), t - критерий Стъюдента, d - предельная ошибка показателя. Расчет показал, что необходимое число наблюдений составило 1633 больных ГКБ №1 и 389 пациентов, наблюдающихся в поликлинике № 171. Чтобы набрать такое количество случаев, исследование предусматривало изучение двух однодневных срезов больных, госпитализированных в различные отделения ГКБ N 1, а также однократное обследование пациентов одного из участков поликлиники № 171.
Для проведения исследования были разработаны учетные документы (карта обследования, список психических расстройств[5] и соматических заболеваний, подлежащих регистрации), предназначенные для сбора материала. В карты были включены: сведения о больном (пол, возраст, социальное положение, трудовой и семейный статус, доход в рублях на одного члена семьи), профиль отделения, в котором находится больной, данные о психическом и соматическом состоянии больного (включая сведения об обращении к психиатрам), а также о потребности в лечебно-консультативной психиатрической помощи[6].
Исследование проводили 11 квалифицированных психиатров[7]. Для оценки психического состояния использовались Исследовательские диагностические критерии МКБ-10, а также собственные критерии органных неврозов, представленные в главе “Методы и материалы исследования”. При этом допускалось, что один и тот же больной мог иметь несколько диагнозов, сформулированных по нозологическому, синдромальному или даже симптоматологическому принципу. Соматическое состояние оценивалось на основании диагноза, занесенного в историю болезни стационара или амбулаторную карту поликлиники на день осмотра. При проведении статистического анализа использовались показатели описательной статистики, двухсторонний t критерий, критерий c2, U тест Манна-Уитни.
Переходя к изложению методов и материалов клинического исследования СФР в рамках органных неврозов необходимо подчеркнуть следующее. Как свидетельствуют материалы современных публикаций, представленных в главе “Обзор литературы”, подавляющее большинство исследований направлено на изучение либо психопатологических, либо соматических факторов функциональных нарушений. Соответственно, в работах клинических психиатров не предусматривается детального изучения соматических факторов, способствующих манифестации, экзацербации и хронификации нарушений функций внутренних органов. В свою очередь, в исследованиях, выполненных специалистами в соответствующих областях общей медицины без участия психиатров оценка психической патологии и ее роли в формировании и динамике функциональных расстройств либо вообще игнорируется, либо редуцируется до констатации высокой частоты психических расстройств (преимущественно невротического и аффективного уровня), или сводится к интерпретации психической патологии как вторичной и “психологически” понятной реакции (тревожной, депрессивной) пациента на стойкие и субъективно тягостные проявления телесного дискомфорта. Для обеспечения всесторонней оценки как психопатологических, так и соматических потенциальных факторов формирования органных неврозов настоящая работа проводилась как комплексное исследование с участием специалистов в области кардиологии, пульмонологии - и гастроэнтерологии с обследованием пациентов на базе соответствующих специализированных клинических отделений ММА им. М.И. Сеченова.
Выборка больных для клинического исследования органных неврозов формировалась в соответствии с принятыми критериями включения и исключения.
Критерии включения
В исследовании участвовали больные с соматоформными расстройствами (F по МКБ-10), состояние которых соответствовало критериям одного из трех наиболее распространенных органных неврозов – синдрома гипервентиляции (СГВ), Да Коста (СДК, кардионевроз) или раздраженного кишечника (СРК). Критерии отбора были специально разработаны в целях настоящего исследования совместно с интернистами соответствующего профиля с учетом представленных в литературе клинических данных и результатов предварительных исследований функциональных расстройств.
Критерии отбора пациентов с синдромом гипервентиляции (разработаны совместно с проф. С.И. Овчаренко):
· Непрерывные или рецидивирующие в течение >3 месяцев симптомы СГВ: 1) “поведенческая одышка” (неудовлетворенность вдохом, чувство нехватки воздуха, “тоскливые” вздохи, приступообразная зевота, аэрофагия, отрыжка воздухом); 2) сухой навязчивый кашель; 3) псевдоаллергия (“психогенная аллергия”)
· Усиление расстройств дыхания при эмоциональной и речевой нагрузке, в закрытых или душных помещениях, при повышенной инсоляции, в присутствии субъективно неприятных запахов
· Данные физикального обследования: несоответствие аускультативной картины в легких выявляемым жалобам
· Данные инструментального обследования: сохранение пиковой скорости выдоха (PEF - пиковая скорость выдоха) в пределах должных величин или колебание PEF менее 15%; несоответствие между жалобами и показателями ФВД (функция внешнего дыхания), характеризующим состояние бронхиальной проходимости; снижение уровня Ра СО2 в альвеолярном воздухе ниже 35 мм рт. ст. при капнографическом исследовании; положительная проба с произвольной гипервентиляцией; изменения состава газов крови, свойственные дыхательному алкалозу; высокие значения минутного объема дыхания при спирометрии
Критерии отбора пациентов с синдромом Да Коста (кардионеврозом) (разработаны совместно с проф. А.Л. Сыркиным):
· Непрерывные или рецидивирующие в течение >3 месяцев симптомы СДК: 1) неприятные ощущения или боли в области сердца, 2) изменения силы и частоты сердечных сокращений (“усиленное сердцебиение”, тахикардия, экстрасистолия).
· Симптомы возникают или усиливаются в связи со стрессовыми ситуациями или в периоды гормональной перестройки (пубертатный, климактерический периоды, беременность), перемежаются ремиссиями
· Данные физикального обследования: признаки вегетативной дисфункции (локальная потливость, мраморность или похолодание конечностей, стойкий белый дермографизм); лабильность сердечного ритма со склонностью к тахикардии; лабильность артериального давления
· Данные инструментального обследования: лабильность и неспецифические изменения конечной части желудочкового комплекса; положительные ЭКГ-пробы с хлоридом калия, β-адреноблокаторами, гипервентиляцией и в ортостазе; временная реверсия зубца Т при проведении пробы с физической нагрузкой.
Критерии отбор пациентов с синдромом раздраженного кишечника (разработаны совместно с проф. С.И. Рапопортом; “Римские” диагностических критерии [Thompson W.G. с соавт., 1988], дополненные показателями физикального и лабораторно-инструментального обследования):
· Непрерывные или рецидивирующие в течение >3 месяцев симптомы СРК: 1) боли или ощущение дискомфорта в области живота, которые: а) облегчаются после дефекации и/или б) связаны с частотой стула и/или в) связаны с изменениями в консистенции стула; 2) дополнительно два или более из следующих симптомов > 1/4 числа дней: а) изменение частоты стула (> 3 позывов в день или <3 в неделю); б) изменение консистенции стула (твердый или жидкий); в) изменение пассажа (ускорение или ощущение неполного освобождения толстой кишки); г) выделение слизи; д) чувство распирания или расширения кишечника.
· Данные физикального обследования: умеренно вздутый живот, болезненность по ходу толстой кишки; спазмированная толстая кишка при пальпации.
· Данные лабораторно-инструментального обследования: снижение общего количества нормальной кишечной флоры при увеличении условно патогенной; УЗИ-признаки хронического холецистита и реактивного панкреатита (вне обострения); УЗИ-признаки врожденных и приобретенных аномалий желчного пузыря и желчевыводящих путей; эндоскопические признаки постинфекционного колита, лимфоидной гиперплазии слизистой кишки.
Критерии исключения
Из выборки исключались пациенты:
· Страдающие тяжелой соматической патологией, затрудняющей обследование пациентов.
· Обнаруживающие признаки тяжелой психической патологии, затрудняющей исследование: органическим психическим расстройством (F00-F09 по МКБ-10), эндогенными психозами (F20-F29), психическими и поведенческими нарушениями вследствие употребления психоактивных веществ (F10-F19), умственной отсталостью (F70-F79).
· Страдающие нарушениями телесных функций, соответствующими критериям конверсионного невроза [20]: сопряженность манифестации и экзацербации с психогенными (ситуационными) воздействиями; патологические телесные ощущения в форме ярких, образных и отчетливо предметных телесных сенсаций; значительные отличия проекции и описательных характеристик телесных сенсаций от типичных проявлений соматической патологии; полиморфизм и неустойчивость локализации функциональных нарушений, определяющие одновременное или последовательное вовлечение различных органных систем в структуру невроза у одного пациента; отчетливая истероформная окраска поведения.
В соответствии с целями исследования процедура отбора пациентов предусматривала два этапа диагностической оценки: 1) экспертная квалификация СГВ, СДК и/или СРК в результате клинических разборов совместно с профессорами ММА им. И.М. Сеченова С.И. Овчаренко (Кафедра внутренних болезней № 1), А.Л. Сыркиным (Клиника кардиологии), С.И. Рапопорта (Лаборатория хрономедицины и клинических проблем гастроэнтерологии); 2) экспертная оценка психической патологии в рамках клинических разборов с участием руководителя отдела по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН, зав. кафедрой психиатрии и психосоматики ФППО ММА им. И.М. Сеченова академика РАМН А.Б. Смулевича.
Поскольку исследование выполнено на материале пациентов с выраженными функциональными расстройствами сердца, дыхания и желудочно-кишечного тракта, именно эти органные системы подвергались наиболее тщательной объективной оценке с применением современных диагностических подходов. Для верификации соматической патологии использовалось следующие инструментальные и лабораторные методы обследования:
· Сердечно-сосудистая система: эхокардиография проводилась в Межклиническом отделении ультразвуковой диагностики [зав. - канд. мед. наук Т.Я. Стручкова] ММА им. И.М.Сеченова) на аппарате “Ultramark-500” (“ATL”, США) с применением стандартного протокола [Шиллер Н., Осипов М.А., 1993]); суточное мониторирование ЭКГ по Холтеру проводилось на аппаратно-программном комплексе “Икар” [Медиком, Россия]; велоэргометрия выполнялась в Межклиническом отделении функциональной диагностики в соответствии со стандартной методикой [Инструментальные методы исследования сердечно-сосудистой системы, 1986]) на аппарате “Cycle ergometer 308” [“Siemens-Elema”, Швеция].
· Бронхолегочная система: исследование функции внешнего дыхания проводилось на пневмотахометре “ЭТОН - 22” (РФ); бодиплетизмография проводилась на бодиплетизмографе VMAX 6200 “Sensor Medics” (США); капнография и проба с произвольной гипервентиляцией осуществлялась самостоятельно на капнографе фирмы “DATEX” (Финляндия). Указанные исследования выполнялись в условиях межклинического отделения функциональной диагностики (зав.отделением - канд.мед.наук Э.А. Богданова) ЦКК ММА им. И.М. Сеченова врачами К.В Поворенской и канд. мед. наук Н.А Лакшиной, мед. сестрой Т.А. Касаткиной. Определение КЩР крови проводились на аппарате “Compact-3” фирмы “AVL” (США) лаборантом Кудрявцевой Г.Н. - сотрудником Межклинической лаборатории экспресс диагностики (зав. лабораторией – врач высшей категории Э.Г. Поликарпова).
· Пищеварительная система: Ультразвуковое исследование органов ЖКТ и внутренних органов(щитовидной железы, органов малого таза). Исследование проводилось врачами отделения УЗ - диагностики клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии ММА им. И.М. Сеченова профессором З.А. Лемешко, к.м.н. Т.Л. Лямиой, к.м.н. Л.И. Цветковой, С.В. Насоновой. Эзофагогастродуоденоскопия (ЭГДС). ЭГДС была проведена всем больным старшим научным сотрудником, к.м.н. М.И. Расуловым. Исследование проводилось фиброэзофагогастродуоденоэндоскопом фирмы “Olympus” тип Д2 - Япония. Колоноскопия. Колоноскопия была проведена всем больным врачом - эндоскопистом клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии ММА им. И.М. Сеченова А.И. Румянцевым. Исследование проводилось колоноскопом “Olympus” - Япония (тип KS - 4). Морфологическая оценка биоптатов слизистой прямой кишки проводилась на кафедре патанатомии ММА им. И.М.Сеченова доцентом кафедры О.А. Склянской. Анализ бактериального состава содержимого кишечника проводился на основании лабораторных данных, полученных при исследовании кала. В сомнительных случаях (15% пациентов) с подозрением на дивертикулярную болезнь, протекающую со стойкими абдоминалгиями на фоне запоров, в качестве вспомогательного метода инструментального исследования использовалась ирригоскопия (во всех наблюдениях данные ирригоскопии позволили подтвердить диагноз СРК, отвергнув дивертикулярную болезнь).
Оценка эффективности фармакотерапии органных неврозов предусматривала проведение обобщающего анализа результатов предыдущих исследований, выполненных в отделе по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН совместно со специалистами в соответствующих областях медицины за период с 1997 г. по 2000 г. [Смулевич А.Б. с соавт., 1998; Комаров Ф.И. с соавт., 2000; Иванов С.В. с соавт., 2001и др.]. В рамках последних пациентам с каждым из 3-х изученных органных неврозов назначались 6- недельные курсы лечения: монотерапия психотропными средствами (транквилизаторы, антидепрессанты, нейролептики); лечение соматотропными средствами (средства базисной терапии СГВ, СДК и СРК, нормализующие функции дыхательной, сердечно-сосудистой и пищеварительной систем); комбинированное применение психотропных и соматотропных средств. Среди психотропных препаратов наряду с т.н. традиционными средствами психофармакотерапии изучался ряд антидепрессантов и нейролептиков нового поколения – тианептин, циталопрам, пароксетин, оланзапин, рисперидон). Для объективизации оценки и проведения статистического анализа использовались следующие измерительные инструменты: Шкала оценки соматоформных расстройств, Шкала оценки панических атак и приступов тревоги Шихана, Шкала оценки тревоги Шихана, Шкала оценки депрессии Бека (более подробно методика исследования изложена в главе “Терапия больных с органными неврозами”).
В исследовании применялись статистические методы обработки данных. Сравнение средних величин осуществлялось с помощью теста Колмогорова-Смирнова, а парных значений по критерию Вилкоксона. Достоверным считался уровень значимости p<0,05. Для установления взаимосвязи между параметрами (например, функциональными расстройствами и коморбидной психической патологией), представленными в виде альтернативных переменных, использовались двухсторонний t-критерий, критерий c2, двухсторонний тест Фишера (достоверным считался уровень значимости p<0,05). Для уточнения особенностей некоторых анализируемых параметров применялись показатели описательной статистики. Статистический анализ осуществлялся с помощью пакета программ Statistica for Windows (StatSoft Inc. 1995).
Выборку исследования составили 324 пациента (97 больных с СГВ, 112 – с СДК и 115 с СРК) (таблица 1). Соотношение пациентов мужского и женского пола в изученной выборке не обнаруживает достоверных различий в сравнении с данными эпидемиологического исследования (36,7% и 29,1% мужчин соответственно). При этом средний возраст больных изученной выборки оказался несколько моложе, чем в выборке эпидемиологического исследования: 46,2 ± 2,4 против 49,2+2,1 лет соответственно. Однако указанные различия не достигали степени статистически достоверных и оставались на уровне статистической тенденции (р = 0,178).
Распределение показателей уровня образования и профессиональной занятости также обнаруживают лишь незначительные расхождения по отдельным параметрам, недостаточные для утверждения о наличии достоверных различий между рассматриваемыми группами пациентов (таблицы 1 и 2).
Среди представленных параметров достоверные различия (р<0,05) установлены только при сравнении долей не работающих пациентов (выше в изученной выборке на 2,0%). На уровне статистической тенденции различаются процентные показатели научных работников (разница 1,2%, р=0,635).
В результате анализа долей инвалидов достоверных различий между изученной и эпидемиологической выборкой больных органными неврозами не установлено. Доли инвалидов II группы как по соматическому (3,5%), так и психическому (2,8%) заболеванию в изученной выборке лишь несколько выше соответствующих значений, полученных в эпидемиологическом исследовании (3,2% и 2,4%). Указанные различия не достигают степени стастически достоверных.
Таблица 1. Уровень образования у пациентов с органными неврозами в эпидемиологической и изученной выборке.
| Образование |
Изученная выборка пациентов с органными неврозами (n=324) |
Эпидемиологическая выборка пациентов с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Высшее | 156 | 48,1 | 126 | 50,8 |
| Неполное высшее | 29 | 9,0 | 19 | 7,7 |
| Среднее специальное | 54 | 16,7 | 42 | 16,9 |
| Среднее | 45 | 13,9 | 31 | 12,5 |
| Неполное среднее | 36 | 11,1 | 26 | 10,5 |
| Начальное | 4 | 1,2 | 2 | 0,8 |
Таблица 2. Показатели профессионального статуса у пациентов с органными неврозами в эпидемиологической и изученной выборке.
| Род трудовой деятельности |
Изученная выборка пациентов с органными неврозами (n=324) |
Эпидемиологическая выборка пациентов с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Научные работники | 22 | 6,8 | 14 | 5,6 |
| Учащиеся | 21 | 6,5 | 16 | 6,5 |
| Военнослужащие | 0 | 0,0 | 1 | 0,4 |
| Руководящие работники (директора, высший менеджмент и т.д.) | 30 | 9,3 | 23 | 9,3 |
| Специалисты (инженеры, врачи, учителя и т.п.) | 112 | 34,6 | 86 | 34,7 |
| Служащие (средний технический персонал, низший менеджмент и пр.) | 47 | 14,5 | 36 | 14,5 |
| Работники сферы обслуживания | 22 | 6,8 | 20 | 8,1 |
|
Квалифицированный физический труд |
29 | 9,0 | 25 | 10,1 |
|
Неквалифицированный физический труд |
13 | 4,0 | 9 | 3,6 |
| Сельскохозяйственные рабочие | 0 | 0,0 | 0 | 0,0 |
| Свободных профессий | 2 | 0,6 | 3 | 1,2 |
| Не работают | 26 | 8,0 | 15 | 6,0 |
Сравнительно более выраженные различия установлены в показателях распределения коморбидной органным неврозам психической патологии (таблица 3).
Таблица 3. Коморбидная психическая патология у пациентов с органными неврозами в эпидемиологической и изученной выборке.
|
Психические |
Изученная выборка пациентов с органными неврозами (n=324) | Эпидемиологическая выборка пациентов с органными неврозами (n=248) | ||
| Абс. | % | Абс. | % | |
| Астения (неврастения) | 24 | 7,4 | 266 | 12,2 |
| Паническое расстройство | 35 | 10,8 | 139 | 6,4 |
| Агорафобия | 26 | 8,0 | 142 | 6,5 |
| Социальная фобия | 12 | 3,7 | 28 | 1,3 |
| Изолированные фобии | 15 | 4,6 | 113 | 5,2 |
| Ипохондрические фобии | 26 | 8,0 | 143 | 6,6 |
|
Генерализованное тревожное расстройство |
8 | 2,5 | 55 | 2,5 |
|
Обсессивно-компульсивное расстройство |
0 | 0,0 | 6 | 0,3 |
| Нервная анорексия | 0 | 0,0 | 98 | 4,5 |
| Нервная булимия | 0 | 0,0 | 63 | 2,9 |
|
Депрессивный эпизод (легкий/умеренный) |
43 | 13,3 | 170 | 7,8 |
|
Маниакальный эпизод (легкий/умеренный) |
5 | 1,5 | 44 | 2,0 |
| Вялотекущая шизофрения | 27 | 8,3 | 106 | 4,9 |
| Шизоидное расстройство личности | 27 | 8,3 | 180 | 8,3 |
|
Эмоционально-неустойчивое (возбудимые) расстройство личности |
21 | 6,5 | 150 | 6,9 |
|
Ананкастическое расстройство личности |
38 | 11,7 | 205 | 9,4 |
Достоверные статистические различия установлены по нескольким показателям. В частности, в изученной выборке реже регистрировались астенические расстройства (7,4% против 12,2% в эпидемиологической выборке) и не квалифицировано ни одного случая обсессивно-компульсивного расстройства, нервной анорексии и булимии, доли которых по данным эпидемиологической оценки составили 0,3%, 4,5% и 2,9% соответственно. С другой стороны, на уровне статистической тенденции чаще квалифицировалось паническое расстройство (10,8% против 6,4% в эпидемиологической выборке), агорафобия (8,0% против 6,5%), ипохондрические фобии (8,0% против 6,6%), а доля депрессивных расстройств (13,3) статистически достоверно (р < 0,05) превышала аналогичный показатель эпидемиологического исследования (7,8%). Можно предполагать, что в специализированных клиниках накапливаются пациенты с наиболее длительными формами органных неврозов, характеризующиеся несколько иным спектром коморбидных психических расстройств. Однако, подтвердить данное предположение не представляется возможным, так как в рамках эпидемиологической оценки длительность течения органных неврозов не оценивалась в связи с ограничением времени на сбор и верификацию анамнестических сведений.
В рамках настоящего клинического исследования изучалась связь манифестации органных неврозов с соматической патологией. В результате такой оценки установлено, что в изученной выборке формирование органных неврозов при соучастии соматической патологии происходило у большинства пациентов: 220 из 324, 67,9%. Распределение соматической патологии на момент манифестации органных неврозов, установленной ретроспективным методом оценки, представлено в таблице 6.
Таким образом, полученные показатели в большинстве своем согласуются с результатами эпидемиологической оценки, представленными в предыдущей главе. Установлен лишь незначительное число показателей, характеризующихся достоверными различиями, которые, по-видимому, отражают некоторое расхождение в характеристиках пациентов учреждений общего профиля и специализированных клиник, в которых был отобран материал для клинической оценки органных неврозов. В целом представленные различия представляется возможным рассматривать вне рамок клинически и статистически значимых, а материал исследования оценивать как репрезентативный в сопоставлении с общими характеристиками пациентов общемедицинской практики, страдающих органными неврозами.
Таблица 6. Формирование органных неврозов и соматическая патология (данные анамнеза).
| Связь с соматической патологией |
Число пациентов изученной выборки (n=324) |
|
| Абс. | % | |
| Без соучастия соматической патологии | 157 | 48,5 |
| На фоне соматической патологии | 166 | 51,2 |
|
бронхо-легочной системы (атопическая БА, риниты, синуситы, бронхиты, дискинезии бронхиального дерева, пролапс трахеи т.д.) |
102 | 31,5 |
|
сердечно-сосудистой системы (ИБС, гипертоническая болезнь, WPW синдром, пролапс митрального клапана и т.д.) |
77 | 23,8 |
|
пищеварительной системы (эрозивный гастродуоденит, хронические холецистит и панкреатит, постинфекционный колит, диафрагмальная грыжа, дискинезия желчного пузыря) |
101 | 31,2 |
| других органов/систем | 42 | 13,0 |
ГЛАВА 3.
Эпидемиологическая характеристика органных неврозов у пациентов общемедицинской сети.
По современным эпидемиологическим оценкам соматоформные расстройства характеризуются высокими показателями распространенности. В частности, как указывают Kaplan и Sadock [2000], доля лиц с соматоформными расстройствами (СФР) в населении оценивается от 0,2 до 2,0%. В результате оценки за период 6 месяцев показатель распространенности СФР в населении достигает 21,9% [Ritsner M. с соавт., 2000].
Распространенности СФР в общемедицинской практике посвящено множество эпидемиологических оценок. Большое международное эпидемиологическое исследование ВОЗ было выполнено [Gureje O., Simon G.E., 1999] на материале 25916 пациентов общемедицинской практики (15 клинических центров из 14 стран) в соответствии со сравнительно жесткими критериями диагностики расстройства – минимум 4 симптома СФР у пациентов мужского пола и минимум 6 – у больных женского пола. В соответствии с указанными критериями распространенность соматоформных расстройства составила 21,0%. Сходные показатели приводятся в других больших исследованиях: 22,9% по данным Golding J.M. с соавт. [1992], полученными при изучении 1732 больных общемедицинской практики с применением критериев DSM-III-R; 21,3% по результатам обследования 1559 больных общемедицинской практики по критериям МКБ-10, выполненного Garcia C. J. с соавт. [1998]. На материале 191 пациента, последовательно обратившегося за помощью к семейному врачу, Fink P. с соавт. [1999] оценивают распространенность соматоформных расстройств в 22,3% по критериям МКБ-10 и 30,3% по критериям DSM-IV (из расчетов исключались больные, квалифицированных как “неуточненное соматизированное расстройство”). Сходные показатели получены в работах Weich S. с соавт. [1995] – 21,3% и Katon W. с соавт. [1990] – 20,2%. Причем, как указывается в цитируемых публикациях, пациенты с СФР встречаются преимущественно в амбулаторной сети, тогда как в исследованиях, выполненных в условиях стационаров общего профиля доли больных с СФР существенно снижаются. Так, по данным Snyder S. и Strain J.J. [1989] распространенность СФР (по критериям DSM-III) у пациентов соматического стационара за период оценки с 1980 г. по 1987 г. составляет 1.8% на момент консультативного осмотра при поступлении и 2,6% на момент выписки из стационара.
Несмотря на несомненные достовинства приведенных выше и целого ряда других исследований, выполненных с применением современных диагностических критериев и на больших выборках, представленные данные отражают, как правило, распространенность отдельных симптомов или комбинаций определенного числа симптомокомплексов СФР (в соответствии с критериями, принятыми в тех или иных работах), без учета специфических демографических показателей и синдромальной структуры, отражающих клинические особенности СФР, формирующихся в рамках отдельных органов или систем.
Данные, полученные с применением органного (синдромального) подхода способствуют более точной эпидемиологической оценке СФР, выступающих в рамках самостоятельных клинических заболеваний, определяемых как органные неврозы.
В частности, симптомокомплексы, соответствующие понятию синдрома Да Коста (СДК, кардионевроз), встречаются в населении с частотой 21-56% [Morris С., 1991]. Невротические кардиалгии, сопровождающиеся кардиофобиями, диагностируются у 80% больных общемедицинской практики, обращающихся по поводу болей в области сердца [Katon W., 1990], у 10-61% пациентов, направленных на ангиографию (отсутствие или клинически незначимый стеноз коронарных артерий) [Marchandise B. с соавт., 1978; Proudfit W. с соавт., 1966; Bass С. с соавт., 1983], а среди пациентов, поступающих в отделения скорой медицинской помощи с подозрением на ургентную медицинскую патологию, доля больных с кардионеврозом составляет 69% [Wulsin L. с соавт., 1988].
Распространенность синдрома гипервентиляции (СГВ) оценивается в 5-10% в населении [Земцовский Э.В., 1998]. Отмечается, что СГВ страдает каждый 8 пациента на приеме у пульмонолога [Lum L.C., 1975].
Встречаемость синдрома раздраженного кишечника (СРК) в населении достигает 20% на протяжении жизни и в 8%-19% на момент эпидемиологического исследования [ Drossman D.A., 1994 ]. В соответствии с современными данными СРК диагностируется у 30% пациентов, обращающихся к врачам общемедицинской практики с жалобами со стороны ЖКТ [ Thompson W. с соавт., 1999 ], у 50% пациентов, обращающихся к гастроэнтерологам [ Harvey R.F. с соавт., 1983 ], а также у 13-52% больных, госпитализированных в гастроэнтерологическое отделение [ Walker E. с соавт., 1990 ].
Таким образом, в современной литературе имеются лишь отдельные сведения о распространенности органных неврозов у больных общемедицинской практики. В то же время практически полностью отсутствует информация о структуре коморбидности органных неврозов с психической и соматической патологией.
Для изучения этих недостаточно исследованных аспектов рассматриваемой проблемы представлялось целесообразным изучить эпидемиологические характеристики органных неврозов (как в целом, так и отдельных клинических типов) у пациентов крупной больницы, структура которой предусматривает наличие отделений различного профиля (терапевтических, хирургических, гинекологических и т.д.) и участка городской поликлиники. Такое исследование будет способствовать разрешению ряда как теоретических, так и практических задач. В частности, изучение рассматриваемых психосоматических состояний на эпидемиологическом уровне позволит уточнить целый ряд факторов, способных оказывать влияние на формирование органных неврозов, включая перенесенные и актуальные психические и соматические заболевания, а также социальные (образование, социальное положение, трудовой и семейный статус, уровень доходов) и демографические показатели (пол, возраст). Кроме того, исследование распространенности органных неврозов будет способствовать определению потребности больных соматического стационара в психиатрической помощи, психофармако- и психотерапии, разработать организационные формы помощи этому контингенту больных.
Для решения указанных задач проведено клиническо-эпидемиологическое обследование (методика изложена в главе “Методы и материалы исследования”) пациентов крупной многопрофильной больницы Москвы (ГКБ N 1 им. Н.И. Пирогова, главный врач – О.В. Рутковский) и поликлиники Москвы (поликлиника № 171, главный врач – Э.С. Попова).
Фактически обследован 2181 пациент (1261 женщина и 947 мужчин), из них 1718 пациентов ГКБ № 1 (982 женщины, 736 мужчин) и 463 пациента поликлиники № 171 (279 женщин и 184 мужчины). Средний возраст пациентов составил 54,1±0,8 года. Причем пациенты поликлиники оказались достоверно старше больных ГКБ № 1 (57,3±0,5 против 53,7±0,7 - U тест Манна-Уитни, p<0,01). В свою очередь женщины были старше мужчин (57,2±0,9 против 49,7±0,5 - U тест Манна-Уитни, p<0,0000001).
Более трети (35%) пациентов имели высшее образование: с полным высшим - 720 наблюдений (33%) (с неполным высшим образованием: 44 наблюдения – 2%). Среднее специальное образование получили 523 пациента (24%), среднее, неполное среднее и начальное образование – 436 (20%), 262 (12%) и 196 (9%) больных соответственно.
Немногим меньше половины пациентов – 934 (42,8%) - не была занята трудовой деятельностью. Инвалидность по соматическому заболеванию имели 528 пациентов (24,2%). Из них у 29 (1,3%) установлена первая группа, у 499 (22,9%) – вторая, и у 35 (1,6%) – третья. 15 больных (0,9%) имели инвалидность по психическому заболеванию (у всех была вторая группа). 646 (29,6%) пациентов получали пенсию, 223 (10,2%) не работали без оформления инвалидности[8].
Из 1247 (57% от всей выборки) работающих примерно половина - 631 занимались преимущественно физическим трудом, остальные 616 – умственным. Из числа занятых профессиональной деятельностью 56 (2,6%) были научными работниками; 133 (6,1%) – учащимися; 12 (0,6%) – военнослужащими; 83 (3,8%) - руководящими работниками (директора, высший менеджмент и т.д.); 243 (11,1%) - специалистами (инженеры, врачи, учителя и т.п.); 217 (9,9%) - служащими (средний технический персонал, низший менеджмент и пр.); 105 (4,8) - работниками сферы обслуживания; 243 (11,1%) – квалифицированными, 128 (5,9%) - неквалифицированными и 8 (0,4%) – сельскохозяйственными рабочими; 19 (0,9%) – лицами свободных профессий.
Большинство пациентов из 2181 обследованного состояли в браке – 1192 (54,7%). 187 (8,6%) были разведены, 289 (13,3%) – холосты (не замужем), 513 (23,5%) – вдовцы (вдовы).
Суммарная распространенность соматоформных расстройств в изученной выборке составила 20,1% (439 пациентов) (таблица 1), что сопоставимо с результатами других эпидемиологических исследований, представленных в начале настоящей главы. Из этого числа в соответствии с оригинальными критериями, разработанными в рамках настоящего исследования (изложены в главе “Методы и материалы исследования”), у 11,4% (248 пациентов) СФР формировались в рамках органных неврозов, у остальных 8,8% (191 пациент) - соматизированных истерических расстройств (различия между органными неврозами и явлениями соматизированной истерии, а также эпидемилогические данные по соматизированной истерии представлены в главе “Дифференциация соматизированной (конверсионной) истерии и органных неврозов”).
При этом выявляются неравномерные пропорции представленности органных неврозов в двух изученных контингентах больных общемедицинской сети: если доля больных с органными неврозами среди пациентов ГКБ № 1 составляет 4,0%, то среди пациентов поликлиники № 171 этот показатель возрастает до 38,7%. Данный факт, по-видимому, объясняется тем, что формирование органных неврозов не сопряжено с тяжелыми формами соматической патологии, требующими лечения в условиях стационара общего профиля. Для аналогичных показателей соматизированной истерии сохраняются те же тенденции, однако полученные значения для ГКБ №1 и поликлиники №171 различаются в значительно меньшей степени – 7,8% и 12,3%.
В ходе исследования регистрировалось 6 вариантов органных неврозов, которые, как следует из приведенных данных (таблица 1), значительно различаются по показателям распространенности среди пациентов общемедицинской практики.
Из их числа можно выделить 3 варианта, отличающиеся достоверно более высокими значениями распространенности, чем другие, а именно – синдром Да Коста (СДК, кардионевроз), синдром гипервентиляции (СГВ) и синдром раздраженного кишечника (СРК). Статистически достоверное преобладание СДК, СГВ и СРК отмечается как в общей выборке (4,7%, 2,1% и 2,8% соответственно против 1,8% для других органных неврозов в сумме), так и среди пациентов многопрофильного стационара (1,8%, 0,6% и 1,0 соответственно против 0,5% для других органных неврозов в сумме) и городской поликлиники (15,6%, 7,3% и 9,7% соответственно против 6,1% для других органных неврозов в сумме). Полученные данные в целом согласуются с результатами других эпидемиологических исследований, авторы которых также отмечают наибольшую распространенность указанных выше трех вариантов функциональных нарушений внутренних органов [Katon W., 1990; Земцовский Э.В., 1998; Drossman D.A., 1994 и др.].
Таблица 1. Встречаемость органных неврозов у пациентов многопрофильного стационара и городской поликлиники.
| ГКБ №1 (n=1718) | П-ка 171 (n=463) | Вся выборка (N=2181) | ||||
| Абс | % | абс | % | абс | % | |
| Соматоформные расстройства | ||||||
| 203 | 11,8 | 236 | 50,9 | 439 | 20,1 | |
| Органные неврозы | ||||||
| В целом | 69 | 4,0 | 179 | 38,7 | 248 | 11,4 |
| СДК | 31 | 1,8 | 72 | 15,6 | 103 | 4,7 |
| ГВС | 11 | 0,6 | 34 | 7,3 | 45 | 2,1 |
| СРК | 17 | 1,0 | 45 | 9,7 | 62 | 2,8 |
| СРЖ | 3 | 0,2 | 6 | 1,3 | 9 | 0,4 |
| СРП | 2 | 0,1 | 4 | 0,9 | 6 | 0,3 |
| СРМП | 5 | 0,3 | 18 | 3,9 | 23 | 1,1 |
| Соматизированная истерия | ||||||
| 134 | 7,8 | 57 | 12,3 | 191 | 8,8 |
Условные обозначения: СДК – синдром Да Коста (кардионевроз), ГВС – гипервентиляционный синдром, СРК – синдром раздраженного кишечника, СРЖ – синдром раздраженного желудка, СРП – синдром раздраженного пищевода, СРМП – синдром раздраженного мочевого пузыря.
Учитывая сравнительно малое число пациентов с органными неврозами среди больных ГКБ № 1, представляется нецелесообразным проводить дифференцированную оценку эпидемилогических показателей изучаемых состояний в контингентах стационара и городской поликлиники. Поэтому при анализе характеристик органных неврозов у больных стационара ограничимся лишь особенностями распределения этих состояний в различных отделениях ГКБ № 1 (таблица 2).
Как можно видеть, большинство пациентов с органными неврозами находились в относительно малом числе отделений ГКБ № 1. Тот факт, что максимальные доли органных неврозов установлены для больных кардиологического и общего терапевтического отделений (40%), по-видимому, объясняется следующим: во-первых, высокими показателями распространенности СДК, значительно превышающими аналогичные показатели других органных неврозов; во-вторых, широкий профиль общего терапевтического отделения, в котором возможно накопление диагностически трудных пациентов с жалобами на нарушения функций внутренних органов и алгии, к которым относятся и больные с органными неврозами.
Таблица 2. Доли пациентов (%) с органными неврозами в отделениях ГКБ № 1 от числа больных органными неврозами и общего числа пациентов в отделениях.
| Отделения ГКБ № 1 | |||||||
| Общее терапевтическое | Кардиологическое | Гинекологическое | Неврологическое | Травматологическое | Хирургическое | Ревматологическое | |
| СДК (n=31) | |||||||
| Абс. | 8 | 12 | 5 | 4 | 2 | 0 | 0 |
| % от числа больных с СДК | 26 | 39 | 16 | 13 | 6 | 0 | 0 |
| % от числа больных в отделении | 11 | 11 | 5 | 2 | 1 | 0 | 0 |
| ГВС (n=11) | |||||||
| Абс. | 7 | 3 | 1 | 0 | 0 | 0 | 0 |
| % от числа больных с ГВС | 64 | 27 | 9 | 0 | 0 | 0 | 0 |
| % от числа больных в отделении | 10 | 3 | 1 | 0 | 0 | 0 | 0 |
| СРК (n=17) | |||||||
| Абс. | 12 | 0 | 4 | 0 | 1 | 0 | 0 |
| % от числа больных с СРК | 71 | 0 | 24 | 0 | 6 | 0 | 0 |
| % от числа больных в отделении | 16 | 0 | 4 | 0 | 0 | 0 | 0 |
| Все органные неврозы (n=69) | |||||||
| Абс. | 29 | 16 | 12 | 5 | 3 | 2 | 2 |
| % от числа больных с органными неврозами | 42 | 23 | 17 | 7 | 4 | 3 | 3 |
| % от числа больных в отделении | 40 | 14 | 11 | 2 | 1 | 2 | 3 |
| Общее число больных в отделении | 234 | 114 | 107 | 73 | 317 | 112 | 72 |
Сравнительно высокая доля больных органными неврозами в гинекологическом отделении (11%) обеспечивается, в первую очередь, за счет пациентов с СДК (5%) и СРК (4%), что, веротно, связано со значительного преобладания среди больных с СДК пациентов женского пола (см. ниже), а также особенностями клиники СРК, при котором абдоминалгический синдром может вызывать подозрение на гинекологическую патологию. С другой стороны, следует отметить, что в данном стационаре нет специализированного пульмонологических и гастроэнтерологических отделений, что, возможно, также оказывает влияние на распределение пациентов с ГВС и СРК в терапевтическое и гинекологическое отделения.
Переходя к рассмотрению других эпидемиологических показателей отметим, что далее все приводимые данные будут отражать характеристики органных неврозов в сумме для пациентов ГКБ №1 и поликлиники №171.
Социально-демографические характеристики больных органными неврозами свидетельствуют о значительном преобладании женщин – более, чем в два раза в сравнении с мужчинами (70,9% против 29,1% соответственно), что достоверно отличает пациентов с органными неврозами от всей изученной выборки, в которой рассматриваемое соотношение женщин и мужчин составило 57,8% против 43,2%. Полученные пропорции пациентов с органными неврозами соотносятся с данными других исследований, свидетельствующими о преобладании больных женского пола примерно в 2-3 раза [Rost K.M. с соавт., 1992; Kroenke K., Spitzer R.L, 1998; Snyder S., Strain J.J., 1989 и др.].
Также установлены различия в показателях среднего возраста на момент обследования. Средний возраст в группе пациентов с органными неврозами составил 49,2+2,1 лет, что достоверно ниже, чем во всей выборке (54,1±0,8 года, U тест Манна-Уитни, p<0,01), а также в отдельности в выборках больных поликлиники №171 и ГКБ №1 (57,3±0,5 и 53,7±0,7 соответственно, U тест Манна-Уитни, p<0,001 и p<0,01 соответственно).
Результаты оценки уровня образования в свою очередь свидетельствуют об отличии пациентов с органными неврозами от всей изученной выборки. Доля больных органными неврозами с высшим образованием достоверно превосходит аналогичный показатель в общей выборке: 50,8% против 38,1% (p<0,01). По других показателям образования достоверных различий не установлено (таблица 3).
Таблица 3. Распределение показателей уровня образования у пациентов с органными неврозами и в изученной выборке.
| Образование | Изученная выборка (N=2181) |
Пациенты с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Высшее | 832 | 38,1 | 126 | 50,8 |
| Неполное высшее | 96 | 4,4 | 19 | 7,7 |
| Среднее специальное | 482 | 22,1 | 42 | 16,9 |
| Среднее | 407 | 18,7 | 31 | 12,5 |
| Неполное среднее | 254 | 11,6 | 26 | 10,5 |
| Начальное | 110 | 5,1 | 2 | 0,8 |
| Всего | 2181 | 100 | 248 | 100 |
Ряд достоверных отличий установлен и в результате оценки распределения показателей профессиональной занятости (таблица 4). Пациентов с органными неврозами отличают более высокие доли лиц, занятых умственным и высококвалифицированным трудом: научные работники (5,6% против 2,6% в общей выборке; p<0,05), руководящие работники (9,3% против 3,8% в общей выборке; p<0,05), специалисты (34,7% против 11,1% в общей выборке; p<0,001) и служащие (14,5% против 9,9% в общей выборке; p<0,05). В то же время среди больных органными неврозами занчительно реже встречались лица, занятые низкоквалифицированным физическим трудом (3,6% против 5,9% в общей выборке; p<0,05), а также не занятые трудовой деятельностью по любым причинам (6,0% против 42,8% в общей выборке; p<0,0001).
Таблица 4. Распределение показателей профессиональной занятости у пациентов с органными неврозами и в изученной выборке.
| Род трудовой деятельности | Изученная выборка (N=2181) |
Пациенты с органными Неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Научные работники | 56 | 2,6 | 14 | 5,6 |
| Учащиеся | 133 | 6,1 | 16 | 6,5 |
| Военнослужащие | 12 | 0,6 | 1 | 0,4 |
| Руководящие работники (директора, высший менеджмент и т.д.) | 83 | 3,8 | 23 | 9,3 |
| Специалисты (инженеры, врачи, учителя и т.п.) | 243 | 11,1 | 86 | 34,7 |
| Служащие (средний технический персонал, низший менеджмент и пр.) | 217 | 9,9 | 36 | 14,5 |
| Работники сферы обслуживания | 105 | 4,8 | 20 | 8,1 |
|
Квалифицированный физический труд |
243 | 11,1 | 25 | 10,1 |
|
Неквалифицированный физический труд |
128 | 5,9 | 9 | 3,6 |
| Сельскохозяйственные рабочие | 8 | 0,4 | 0 | 0,0 |
| Свободных профессий | 19 | 0,9 | 3 | 1,2 |
| Не работают | 934 | 42,8 | 15 | 6,0 |
| Всего | 2181 | 100 | 248,0 | 100 |
Более высокие показатели трудоспособности и социальной адаптации больных органными неврозами в сравнении с остальными изученными пациентами общемедицинской сети подтверждаются и результатами оценки долей инвалидов. Так, процент инвалидов по соматическому заболеванию среди больных органными неврозами (3,2%) достоверно ниже (и ни одного пациента с инвалидностью I группы), чем в выборке в целом (24,2%; p<0,001). Иные закономерности выявляются в распределении больных с инвалидностью по психическому заболеванию (только II группа), отражающее преобладание таких пациентов среди лиц, страдавших органными неврозами в сравнении с общей выборкой (2,4% против 0,7%, p < 0,05), что позволяет предполагать более близкую связь органных неврозов с неблагоприятно протекающими психическими заболеваниями, чем в случаях иной соматической патологии в изученной выборке в целом.
Несмотря на более благоприятные показатели трудоспособности, пациенты с органными неврозами менее благополучны в семейной жизни. Доли одиноких среди больных органными неврозами достоверно превышают те же показатели в общей выборке. Процент проживающих в браке в группе органных неврозов меньше, чем в общей выборке (44,2% против 54,7%; p < 0,05), тогда как возрастет доля разведенных (15,3% против 8,6%; p < 0,05) и холостых (15,3% против 8,6%; p < 0,05) пациентов.
Анализ полученных клинических характеристик, отражающих структуру коморбидности органных неврозов с психической патологией, выявляет следующие закономерности (данные о коморбидной соматической патологии представлены в главе “Сравнительный анализ социально-демографических и клинических характеристик синдромов гипервентиляциии, Да Коста и раздраженного кишечника”).
У больных с функциональными расстройствами внутренних органов (органными неврозами) выявляется широкий спектр психопатологических нарушений, включающий личностные, невротические (тревожно-фобические, обсессивно-компульсивные) и аффективные расстройства, а также вялотекущую шизофрению. При этом доли пограничных психических и аффективных расстройств, а также наиболее легких форм эндогенно-процессуальной патологии среди всех психических заболеваний у пациентов с органными неврозами достоверно (р < 0.05) превышают аналогичные показатели в общей выборке (таблица 5).
Таблица 5. Психическая патология, достоверно чаще встречающаяся у больных с органными неврозами в сравнении с изученной выборкой в целом.
|
Психические |
Изученная выборка (N=2181) |
Пациенты с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Астения (неврастения) | 123 | 49,6 | 266 | 12,2 |
| Паническое расстройство | 80 | 32,3 | 139 | 6,4 |
| Агорафобия | 77 | 31,0 | 142 | 6,5 |
| Социальная фобия | 14 | 5,6 | 28 | 1,3 |
| Изолированные фобии | 56 | 22,6 | 113 | 5,2 |
| Ипохондрические фобии | 66 | 26,6 | 143 | 6,6 |
|
Генерализованное тревожное расстройство |
25 | 10,1 | 55 | 2,5 |
|
Обсессивно-компульсивное расстройство |
5 | 2,0 | 6 | 0,3 |
| Нервная анорексия | 55 | 22,2 | 98 | 4,5 |
| Нервная булимия | 33 | 13,3 | 63 | 2,9 |
|
Депрессивный эпизод (легкий/умеренный) |
58 | 23,4 | 170 | 7,8 |
|
Маниакальный эпизод (легкий/умеренный) |
21 | 8,5 | 44 | 2,0 |
| Вялотекущая шизофрения | 29 | 11,7 | 106 | 4,9 |
| Шизоидное расстройство личности | 53 | 21,4 | 180 | 8,3 |
|
Эмоционально-неустойчивое (возбудимые) расстройство личности |
29 | 11,7 | 150 | 6,9 |
|
Ананкастическое расстройство личности |
35 | 14,1 | 205 | 9,4 |
Сходные данные приводятся в результатах других исследований, в которых установлена высокая частота пограничных психических и аффективных расстройств у пациентов общемедицинской практики, страдающих соматоформными расстройствами [Escobar J.I. с соавт., 1998]. В частности, Brown F.W. с соавт. [1990] отмечают высокую частоту большого депрессивного расстройства (54.6%), генерализованного тревожного (33.6%) и других тревожно-фобических (преимущественно – панического) расстройств (31.1%) среди коморбидной психической патологии у больных с соматоформными расстройствами (в числе наиболее редких указываются маниакальные состояния – 4.2%, а также злоупотребление психоактивными веществами – 4.9%).
Обобщая представленные данные эпидемиологического исследования органных неврозов в общемедицинской практике представляется возможным сформулировать следующее заключение.
Органные неврозы характеризуются высокой распространенностью в общемедицинской практике, достигающей в изученной выборке 11,4%. Наиболее часто встречаются 3 варианта органных неврозов – СДК (4,7%), ГВС (2,1%) и СРК (2,8%), тогда как суммарная доля пациентов с другими органными неврозами составляет лишь 1,8%.
В общемедицинской сети пациенты с органными неврозами накапливаются преимущественно в амбулаторной сети (38,7% от всех пациентов поликлиники) и в значительно меньшей степени среди больных многопрофильного стационара (4,0%).
Пациенты с органными неврозами составляют отдельную группу среди изученных больных общемедицинской практики, отличающуюся более молодым возрастом (в среднем на 5 лет моложе), пропорцией больных женского и мужского пола (примерно 2/1 против 1/1), уровнем образования (достоверно более высокий процент лиц с высшим образованием) и профессиональной деятельности (преобладают лица, занятые высококвалифицированным трудом), достоверно более благоприятными показателями трудоспособности и достоверно более высокими показателями частоты коморбидной пограничной психической патологии и личностных расстройств.
Глава 4.
Дифференциация соматизированной (конверсионной) истерии и органных неврозов.
В ряде публикаций (как уже отмечалось в главе “Обзор литературы”) СФР в рамках органных неврозов отождествляются с "конверсионным неврозом" [Freud S., 1971], близким к понятиям соматизированной истерии и “синдрому Брике” [Briquet P., 1859]. Такой подход, впервые сформулированный еще в начале прошлого века H. Eppinger, L. Hess [1910], актуализируется в ряде исследований до настоящего времени [Marie-Gardin М., Collet W., 1985; Mersky H., 1983; Семке В.Я., 1988]. Клиническое сопоставления свидетельствуют о том, что конверсионный невроз отличает крайний полиморфизм и неустойчивость локализации функциональных нарушений, определяющие одновременное или последовательное вовлечение в структуру клинических проявлений у одного пациента различных органных систем (например, сочетание кардиалгий с нарушениями кожной чувствительности или координации, расстройства моторики кишечника с диспноэ и т.д.). В рамках концепции конверсии дисфункции внутренних органов интерпретируются как результат реализации защитного механизма – "перемещения энергии" неразрешенного и субъективно непереносимого эмоционального конфликта в соматическую сферу.
Предложенная F. Alexander [1951] концепция вегетативного невроза, напротив, фокусируется на хронических функциональных (и органических) расстройствах с ограниченной топической проекцией в рамках одного органа (системы). Для определения ограниченных и малоизменчивых по локализации СФР в дальнейшем в рамках исследований функциональных расстройств вводится понятие “органный невроз” и проводится их целенаправленное изучение с учетом особенностей отдельно взятой органной системы [Stekel W., 1927; Smith D., 1962; Freyberger H., 1978 и др.]. При этом, в отличие от конверсионного невроза, анализ патогенетических механизмов “вегетативного невроза” не ограничивается психологическими факторами, а предусматривает возможность сложного взаимодействия стрессовых воздействий, психической и субклинической соматической патологии [Смулевич А.Б. с соавт., 1989; Pilowsky I., 1992; Морковкина И.В., Серпуховитина Т.В. 1992; Gwee K. С соавт., 1996; Whitehead W.E., Palsson O.S., 1998].
Рассматриваемая клиническая гетерогенность СФР находит свое отражение и в ряде типологических схем, предусматривающих дихотомическое деление соматовегетативных нарушений в зависимости от полиморфизма и стойкости топической проекции. К ним, в частности, относится предпринятое в работах Cloninger C. с соавт. [1984] деление пациентов с СФР на больных с разнообразными расстройствами с одной стороны и однообразными и стойкими функциональными нарушениями при ограниченном количестве соматических жалоб – с другой. Lipowski Z. [1988] считает целесообразным выделять “ограниченное соматизированное расстройство” из общей группы соматизированных расстройств. Сходным образом Лебедева М.О. [1992] в результате детального анализа клинических характеристик 97 пациентов с СФР в рамках пограничной психической патологии отмечает целый ряд различий, касающихся преморбида, клинической динамики и эффективности различных методов фармакотерапии в подгруппах больных с изоморфными и полиморфными телесными сенсациями.
В соответствии с результатами проведенного эпидемиологического исследования (представленными в главе “Эпидемиологическая характеристика органных неврозов у пациентов общемедицинской сети”), суммарная доля пациентов с соматоформными расстройствами – (20,1%) включает 2 примерно равные составляющие: больные, квалифицированные в рамках органных неврозов (11,4%; 248 пациентов) и пациенты, страдающие соматизированными истерическими расстройствами (8,8%; 191 пациент). При этом, как уже отмечалось, установлены различные пропорции распределения органных неврозов и соматизированных истерических расстройств в многопрофильном стационаре и городской поликлинике: для органных неврозов это соотношение составило 4% в ГКБ №1 против 38,7% в поликлинике № 171, для соматизированных истерических расстройств – соответсвенно 7,8% против 12,3%.
Дальнейший анализ полученных эпидемиологических данных обнаруживает достоверные различия между указанными подгруппами по большинству оцениваемых социально-демографических и клинических параметров.
В частности, выявляются разные пропорции пациентов мужского и женского пола. Если среди больных с органными неврозами соотношение мужчин и женщин составляет примерно 1:2 (29,1% против 70,9% соответственно), то среди больных с соматизированными истерическими расстройствами обнаруживается намного более выраженное смещение пропорции в сторону женского пола, доля которых превосходит долю мужчин почти в 4 раза (19,2% против 80,8%). Значения среднего возраста на момент обследования в рассматриваемых группах пациентов остаются сопоставимыми: 49,2+2,1 для больных с органными неврозами и 48,9+2,4 лет для пациентов с соматизированными истерическими расстройствами.
Показатели уровня образования в свою очередь свидетельствуют об отличии пациентов с органными неврозами от больных с соматизированными истерическими состояниями (таблица 1). Доля больных органными неврозами с высшим образованием достоверно превосходит аналогичный показатель в группе соматизированных истерических расстройств (50,8% против 41,9%; p<0,05). В то же время среди пациентов с соматизированными истерическими расстройствами больше пациентов с неполным (14,7% против 10,5% соответственно; p<0,05) и законченным средним (18,3% против 12,9% соответственно; p<0,05) образованием, чем в группе больных с органными неврозами.
Отдельные достоверные отличия выявляются в показателях профессиональной занятости (таблица 2). Пациентов с органными неврозами отличают более высокие доли лиц, занятых в сфере науки (5,6% против 1,6% в группе больных с соматизированными истерическими расстройствами; p<0,05). В то же время доля пациентов, занятых физическим трудом, оказывается больше (различия на уровне статистической тенденции, р=0,873) в группе соматизированных истерических расстройств, чем в группе органных неврозов (17,2% против 13,7% соответственно). В отношении остальных показателей профессиональной занятости достоверных различий не установлено.
Таблица 1. Распределение показателей уровня образования у пациентов с органными неврозами и с соматизированными истерическими расстройствами.
| Образование | Пациенты с соматизированными истерическими расстройствами (n=191) |
Пациенты с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Высшее | 80 | 41,9 | 126 | 50,8 |
| Неполное высшее | 15 | 7,9 | 19 | 7,7 |
| Среднее специальное | 32 | 16,8 |
43 |
17,3 |
| Среднее | 35 | 18,3 |
32 |
12,9 |
| Неполное среднее | 28 | 14,7 | 26 | 10,5 |
| Начальное | 1 | 0,4 | 2 | 0,8 |
| Всего | 191 | 100 | 248 | 100 |
Интересно также отметить различия в показателях трудоспособности. С одной стороны, пациенты с органными неврозами значительно реже имеют группу инвалидности по соматическому заболеванию, чем больные соматизированными истерическими расстройствами: 3,2% против 9,1% соответственно (р<0,01). С другой, доля больных с инвалидностью по психическому заболеванию в группе органных неврозов достоверно превосходит аналогичный показатель для соматизированных истерических расстройств: (2,4% против 0%, p < 0,01).
Показатели семейного статуса также обнаруживают различия: доля проживающих в браке среди больных органными неврозами достоверно меньше, чем в группе соматизированных истерических расстройств: (44,2% против 64,7%; p < 0,05).
Таблица 2. Распределение показателей профессиональной занятости у пациентов с органными неврозами и с соматизированными истерическими расстройствами.
| Род трудовой деятельности |
Пациенты с соматизированными истерическими расстройствами (n=191) |
Пациенты с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Научные работники | 3 | 1,6 | 14 | 5,6 |
| Учащиеся | 10 | 5,2 | 16 | 6,5 |
| Военнослужащие | 0 | 0 | 1 | 0,4 |
| Руководящие работники (директора, высший менеджмент и т.д.) | 16 | 8,4 | 23 | 9,3 |
| Специалисты (инженеры, врачи, учителя и т.п.) | 57 | 29,8 | 86 | 34,7 |
| Служащие (средний технический персонал, низший менеджмент и пр.) | 24 | 12,6 | 36 | 14,5 |
| Работники сферы обслуживания | 19 | 9,9 | 20 | 8,1 |
|
Квалифицированный физический труд |
27 | 14,1 | 25 | 10,1 |
|
Неквалифицированный физический труд |
6 | 3,1 | 9 | 3,6 |
| Сельскохозяйственные рабочие | 0 | 0 | 0 | 0,0 |
| Свободных профессий | 4 | 2,1 | 3 | 1,2 |
| Не работают | 25 | 13,2 | 15 | 6,0 |
| Всего | 191 | 100 | 248,0 | 100 |
В результате анализа клинических характеристик, отражающих структуру коморбидности органных неврозов и соматизированных истерических расстройств с психической патологией и соматической патологией, установлен ряд различий между сравниваемыми выборками.
Распределение диагнозов психических расстройств свидетельствует о сопряженности органных неврозов и соматизированных истерических расстройств с пограничной психической патологией. При этом, как можно видеть из таблицы 3, обнаруживается связь органных неврозов со значительно более тяжелыми психическими нарушениями с тенденцией к длительному, хроническому течению. Так, в группе органных неврозов достоверно больше пациентов с паническим расстройством (44,2% против 64,7%; p < 0,05), агорафобией (44,2% против 64,7%; p < 0,05), депрессивными состояниями (44,2% против 64,7%; p < 0,05), вялотекущей шизофренией (44,2% против 64,7%; p < 0,05), тогда как у пациентов с соматизированными истерическими расстройствами доминируют кратковременные (в среднем менее 3-х месяцев), психогенно или соматогенно обусловленные невротические реакции, протекающие с конверсионной симптоматикой и ипохондрическими фобиями.
Таблица 3. Психическая патология у больных с органными неврозами и соматизированными истерическими расстройствами.
|
Психические |
Пациенты с соматизированными истерическими расстройствами (n=191) |
Пациенты с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Астения (неврастения) | 23 | 12,0 | 30 | 12,2 |
| Паническое расстройство | 8 | 4,2 | 16 | 6,4 |
| Агорафобия | 5 | 2,6 | 16 | 6,5 |
| Социальная фобия | 9 | 4,7 | 3 | 1,3 |
| Изолированные фобии | 3 | 1,6 | 13 | 5,2 |
| Ипохондрические фобии | 66 | 34,6 | 16 | 6,6 |
|
Генерализованное тревожное расстройство |
12 | 6,3 | 6 | 2,5 |
|
Обсессивно-компульсивное расстройство |
0 | 0,0 | 1 | 0,3 |
| Нервная анорексия | 1 | 0,5 | 11 | 4,5 |
| Нервная булимия | 2 | 1,0 | 7 | 2,9 |
|
Депрессивный эпизод (легкий/умеренный) |
0 | 0,0 | 19 | 7,8 |
|
Маниакальный эпизод (легкий/умеренный) |
1 | 0,5 | 5 | 2,0 |
| Вялотекущая шизофрения | 1 | 0,5 | 12 | 4,9 |
Анализ патохарактерологических особенностей пациентов рассматриваемых групп также позволяет установить различия в распределении диагнозов личностных расстройств. Так, в целом в группе органных неврозов достоверно больше пациентов, у которых квалифицировались личностные расстройства (в соответствии с критериями МКБ-10): 72% против 26% при соматизированных истерических расстройствах. Наряду с этим, учитывая ограничения во времени на обследование пациента при масштабном эпидемиологическом исследовании и связанные с этим затруднения в окончательной квалификации конституциональных аномалий, сопоставление долей различных вариантов личностной патологии на данном этапе не представляется возможным.
Таблица 4. Соматическая патология у больных с органными неврозами и соматизированными истерическими расстройствами (основные диагнозы).
|
Соматическая патология по органам/системам |
Пациенты с соматизированными истерическими расстройствами (n=191) |
Пациенты с органными неврозами (n=248) |
||
| Абс. | % | Абс. | % | |
| Сердечно-сосудистая система | 15 | 7,9 | 75 | 30,2 |
| Бронхо-легочная система | 12 | 6,3 | 35 | 14,1 |
| Пищеварительная система | 11 | 5,8 | 47 | 19,0 |
| Эндокринная система | 17 | 8,9 | 16 | 6,5 |
| Нарушения обмена веществ | 8 | 4,2 | 7 | 2,8 |
| Мочеполовая система | 10 | 5,2 | 16 | 6,5 |
| Система кроветворения | 5 | 2,6 | 3 | 1,2 |
| Соединительные ткани | 10 | 5,2 | 6 | 2,4 |
| Костно-мышечная система | 11 | 5,8 | 7 | 2,8 |
| Глаз и придатки | 6 | 3,1 | 2 | 0,8 |
| ЛОР-органы | 9 | 4,7 | 2 | 0,8 |
| Кожа и подкожная клетчатка | 7 | 3,7 | 3 | 1,2 |
| Другие | 70 | 36,6 | 29 | 11,7 |
Спектр коморбидной соматической патологии также обнаруживает определенные различия, которые, хотя и не достигают уровня статистически достоверных, тем не менее позволяют определить наиболее общие тенденции в рамках сопоставляемых групп соматоформных расстройств (таблица 4). Полученные данные, прежде всего, свидетельствуют о том, что в группе пациентов с соматизированными истерическими расстройствами выявляется относительно широкий спектр соматических заболеваний с примерно равным распределением (не выше 8%). В группе больных с органными неврозами обнаруживается тенденция к увеличению доли соматической патологии в рамках органных систем, соответствующих топической локализации наиболее распространенных СДК, СГВ и СРК: соответственно преобладают заболевания сердечно-сосудистой (30,2%), дыхательной (14,1%) и пищеварительной (19,0%) систем, тогда как на каждое из других заболеваний приходится не более 7%.
Таким образом, результаты сравнительной оценки больных с органными неврозами и соматизированными истерическими расстройствами позволяют предположить, что соматоформные расстройства у пациентов общемедицинской практики представляют собой гетерогенную группу патологических состояний, формирующихся, как правило, либо в рамках органных неврозов, либо в структуре соматизированных истерических расстройств. Подобная гетерогенность реализуется как на уровне социально-демографических, так и клинических показателей собственно соматоформных расстройств, а также структуры коморбидности с психической и соматической патологией.
Предварительный анализ СФР в рассматриваемом аспекте их гетерогенности уже проводился ранее в рамках исследования, выполненного сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН на базе Межклинического психосоматического отделения при клинике кардиологии (руководитель - профессор А.Л. Сыркин) ММА им И.М. Сеченова при участии специалистов в области сердечно-сосудистой патологии и гастроэнтерологии (Лаборатория хрономедицины и клинических проблем гастроэнтерологии РАМН, руководитель - академик РАМН Ф.И. Комаров) [Смулевич А.Б. с соавт., 2000]. В результате исследования пациентов с клиническими признаками СДК (199 наблюдений) и СРК (103 наблюдения) были сформулированы критерии клинической дифференциации соматизированных истерических расстройств (конверсионный невроз) и органных неврозов (вегетативный невроз).
В настоящем исследовании предусматривалась верификация предварительных данных и уточнение дифференциально-диагностических критериев выделенных двух вариантов СФР на основании выделенных в работе Смулевича А.Б. с соавт. [2000] основных клинических характеристик СФР. Был выполнен сравнительный анализ 2-х выборок: 324 пациента (97 с СГВ, 112 с СДК и 115 с СРК) с органными неврозами и 198 больных с соматизированными истерическими расстройствами (конверсионные расстройства по МКБ-10). Отбор пациентов проводился на клинических базах, указанных в главе “Методы и материалы исследования”.
По основным социально-демографическим характеристикам (средний возраст, распределение по полу, уровню образования, показателям профессиональной занятости и трудоспособности) обе выборки были сопоставимы с результатами эпидемиологической оценки органных неврозов и соматизированных истерических расстройств, представленных выше. Для решения поставленной задачи – подтверждения клинической гетерогенности соматоформных расстройств – выборки пациентов с органными неврозами и соматизированными истерическими расстройствами сравнивались по целому ряду показателей:
1) Средний возраст манифестации СФР (лет)
2) Факторы, связанные с манифестацией/экзацербацией СФР:
a. Психогенные
b. Соматогенные
c. Аутохтонная манифестация/экзацербации
3) Длительность течения СФР:
a. Менее < 3 месяцев
b. 3 – 6 месяцев
c. Более 6 месяцев
4) Вегетативные расстройства (отдельная оценка функциональных нарушений сердечно-сосудистой, бронхолегочной, пищеварительной и других систем):
a. Локализация (моно-/полиорганная)
· В пределах одного органа/системы (моноорганные)
· В пределах > 2-х органов/систем (полиорганные)
b. Изменчивость локализации в рамках клинической динамики
· Остаются в пределах одного органа/системы
· “Мигрируют” по разным органам/системам
5) Алгические расстройства (отдельная оценка функциональных нарушений сердечно-сосудистой, бронхолегочной, пищеварительной и других систем):
a. Дескриптивные характеристики
· Четкость описания с предметными и образными сравнениями, отличие от “классических” симптомов соматической патологии соответствующего органа/системы
· Четкость описания c имитацией “классических” симптомов соматической патологии соответствующего органа/системы
· Неопределенность характеристик, затруднения в описании, вычурный характер симптомов (сенестопатии)
b. Локализация (моно-/полиорганная)
· В пределах одного органа/системы (моноорганные)
· В пределах > 2-х органов/систем (полиорганные)
c. Изменчивость локализации в рамках клинической динамики
· Остаются в пределах одного органа/системы
· “Мигрируют” по разным органам/системам
6) Коморбидная психическая патология (критерии МКБ-10)
7) Коморбидная соматическая патология (заключение соответствующих специалистов на основании клинического обследования и результатов лабораторных/инструментальных исследований)
В процессе проведенного сравнительного анализа указанных характеристик получены достоверные подтверждения выдвинутой гипотезы о дифференциации СФР у больных общемедицинской практики на 2 основные группы – органные неврозы и соматизированную истерию. Результаты оценки представлены в таблицах 4 и 5.
Соматизированная истерия (конверсионный невроз)
Предваряя изложение полученных в результате анализа случаев соматизированной истерии данных следует подчеркнуть их сопоставимость с характеристиками конверсионной истерии, изложенными в многочисленных публикациях по рассматриваемой теме и соответствующих разделах известных руководств по клинической психиатрии [Гиляровский В.А., 1954; Ганнушкин П.Б., 1964; Дубницкая Э.Б., 1987; Лакосина Н.Д., 1988; Семке В.Я., 1988; Zyngler F. с соавт., 1960; Mersky H., 1965; Cloninger C.R. с соавт., 1984; Каплан Г.И., Сэдок Б.Дж., 1994 и др.].
Средний возраст манифестации СФР в данной выборке составил 23,1+4,3 лет. При этом выявлены значительный разброс данного показателя – от 14 лет до 58 лет. В связи с этим была предпринята более детальная оценка распределения пациентов с соматизированными истерическими расстройствами по возрасту манифестации, распределенному на квартили. В результате были выявлены две подгруппы, включающие более 2/3 (69%) всех пациентов данной выборки с манифестацией в возрасте 14 – 25 лет (39%) и 47 – 58 лет (30%). Полученные данные в целом согласуются с данными многочисленных исследований конверсионных (в традиционном понимании этого термина) расстройств: в первом случае речь, по-видимому, идет о формировании истерической (конверсионной по Petrilowich N. [1967]) психопатии, клинические проявления которой реализуются преимущественно в подростковом и юношеском возрасте. Во второй возрастной подгруппе изучаемые расстройства манифестируют в рамках пред климактерического и климактерического периода, формируя картину инволюционной истерии [Гейер Т.А., 1927].
Понятие конверсионного невроза предусматривает ряд психогенно (ситуационно) обусловленных нарушений телесных функций, традиционно рассматривавшихся в рамках истерических расстройств (“синдром Брике” [Guse S., 1975]). Манифестация и экзацербации соматизированных истерических расстройств в большинстве случаев (80%) сопряжены с психогенными воздействиями, среди которых преобладают (54% из 80%) социальные стрессовые факторы (утрата близкого, конфликты в семье, по месту работы и др.). В остальных 26% обнаруживается сопряженность СФР с психогенными реакциями, определяемыми в современной литературе как нозогении [Смулевич А. Б. с соавт., 1992; Смулевич А.Б., 1994; Дробижев М.Ю., 1998] – в качестве психотравмирующего фактора выступает собственно соматическое заболевание (семантика диагноза, тяжесть соматической патологии и связанные с ней вынужденные ограничения активности, как профессиональной, так и в быту).
Клинические проявления соматизированных истерических реакций представлены преимущественно острыми алгическими и вегетативными проявлениями, имитирующими ургентную сердечную (приступ стенокардии, инфаркт миокарда) при СДК, бронхо-легочную (приступ бронхиальной астмы) патологию, либо “острый живот” (перитонит) при СРК.
Длительность соматизированных истерических расстройств не выходит за рамки 6-ти месяцев, причем у большинства пациентов (72%) обратная редукция СФР наблюдается в течение первых 3-х месяцев после манифестации (экзацербации).
Конверсионный невроз отличает крайний полиморфизм и неустойчивость локализации функциональных нарушений, определяющие одновременное или последовательное вовлечение в структуру клинических проявлений невроза у одного пациента различных органных систем, например, сочетание кардиалгий с нарушениями кожной чувствительности и координации или сопряженность нарушений секреции и моторики кишечника с диспноэ, повышением артериального давления и цефалгиями.
Вегетативные нарушения (функциональные расстройства внутренних органов) в большинстве наблюдений (82%) формируются одновременно в 2-х и более системах. Причем в 70% регистрируются функциональные симптомы в пределах не менее 3-х органных систем. В числе наиболее частых сочетаний выступают преходящие нарушения сердечного ритма, глубины и частоты дыхания, перистальтики кишечника (функциональные расстройства, которые, как отмечалось ранее, отличаются наибольшей распространенностью среди вегетативных дисфункций при соматизированных расстройствах). Еще одна особенность рассматриваемых состояний – тенденция к миграции функциональных нарушений: смена 2-х и более орагнов/систем по мере клинической динамики СФР выявляется у 68%. Клиническая картина СФР у пациентов с соматизированными истерическими расстройствами расширяется и за счет присоединения нарушений кожной чувствительности (парестезии), регистрируемых у 56% больных данной выборки. У 23% пациентов отмечаются расстройства двигательной сферы (псевдопарезы).
Алгические расстройства, как и вегетативные, также отличаются полиморфизмом вовлеченных органов/систем (72% пациентов с проекцией болевых ощущений в области 2-х и более разных органных систем) и тенденцией к смене локализации (проекции) – 64%, по мере динамики СФР. Алгии включают, с одной стороны, патологические телесные ощущения в форме ярких, образных и отчетливо предметных телесных сенсаций (ощущение “гвоздя” или “иглы” в сердце), достигающих степени телесных фантазий (ощущение жжения в форме шара внутри живота), а с другой – поведение пациента с отчетливой истероформной окраской: демонстративность, театральность, склонность к чрезмерной драматизации собственного страдания, контрастирующие с мало выраженной реальной озабоченностью состоянием собственного здоровья (явления “прекрасного равнодушия”). Особенности проекции и описательных характеристик, как правило, позволяют легко дифференцировать соматизированные истерические нарушения от типичных проявлений соматической патологии соответствующих органов.
Сопутствующая явлениям конверсионного невроза субклиническая соматическая патология, установленная в 26% наблюдений, обнаруживает относительно равномерное распределение по разным органным системам. Нарушения со стороны сердечно-сосудистой (пролапс митрального клапана, желудочковые экстрасистолы и др.), дыхательной (хронический бронхит), пищеварительной (хронический холецистит, дискинезии желчевыводящих путей и др.) и других систем регистрируются у 10%, 6%, 8% и 4%[9] пациентов соответственно.
Психопатологическая симптоматика у большинства пациентов данной выборки (68%) представлена транзиторными истероипохондрическими фобиями (кардиофобия, танатофобия), не достигающими степени синдромально завершенных форм патологии (паническое расстройство) тревожно-фобического круга. В остальных 32% состояние пациентов квалифицировалось в рамках преходящих, ситуационно обусловленных истероаффективных реакций.
Оценка личностных расстройств, как и следовало ожидать, выявляет преобладание конституциональных аномалий истерического круга – 69%. Сочетание истерических черт с признаками других личностных расстройств (смешанные личностные расстройства по МКБ-10) установлено лишь в 14%. Среди смешанных вариантов чаще встречаются сочетания истерических и тревожных (избегающее, ананкастное) личностных расстройств – 11%. У оставшихся 3% отмечена сопряженность истерического и шизоидного личностного расстройства.
Рассмотрим следующую историю болезни.
Больная С., 48 лет, не работает.
Наследственность манифестными психозами не отягощена.
Мать работала швеей, умерла в возрасте 65 лет от острого нарушения мозгового кровообращения. По характеру была раздражительной, вспыльчивой, часто устраивала дома скандалы, за малейшие провинности наказывала детей.
Отец 75 лет, пенсионер, работал шофером. По характеру тихий, спокойный, уравновешенный, в семье не самостоятелен, зависим от мнения жены.
Пробанд. Родилась в срок от нормально протекавших беременности и родов. В раннем возрасте в развитии от сверстников не отставала. Посещала детский сад. С детства отличалась активностью, была общительной, веселой, легко, без стеснения находила контакт, как со сверстниками, так и с детьми старшего возраста. Выступала в роли лидера в шумных играх, в которых принимал участие весь двор. В ссорах с детьми оказывалась победителем, любила показать, что ловчее и сильнее других, могла ввязаться в потасовку, с удовольствием ловила на себе восхищенные взгляды. В школу пошла своевременно. Благодаря хорошей памяти училась легко, однако к знаниям не стремилась, была неусидчива. Манкировала подготовкой к урокам, предпочитала проводить все свободное время на улице со сверстниками. Книг не читала, круг интересов ограничивался дворовой компанией, легко завоевывала авторитет, подчиняла себе всех окружающих. Была крайне чувствительна к вниманию со стороны. Легко ссорилась, если считала, что ее незаслуженно осуждают, не прощала насмешек, долго вынашивала чувство обиды, могла при случае напомнить и отомстить. В ответ на нарекания со стороны матери раздражалась, дерзила, могла отказаться от еды, объявить матери “бойкот” или на несколько дней уходила из дома, ночуя у подруги. После 10 класса учебу не продолжила. В 18 лет вышла замуж, в браке имеет сына 30 лет. В семье требует от домашних беспрекословного подчинения, распределяет обязанности по дому, планирует семейный бюджет, собирая доходы в общую “казну”.
Всегда была особо чувствительной к нарушениям установленного ею порядка в семье. Так, в ответ на незначительную задержку мужа или сына на работе, срыва заранее составленных планов, касавшихся семейных мероприятий (покупки мебели, похода в гости и т.д.) и т.д. становилась раздражительной, отчитывая провинившегося часто переходила на истерический крик, заканчивающийся театральными рыданиями. Подобные проявления недовольства сопровождались множественными тягостными телесными ощущениями: возникали головные боли, сердцебиение, ощущение прокалывания в грудной клетке, слабость, неустойчивость походки. При этом демонстративно ложилась в постель, выгоняла родных из комнаты, требовала соблюдения полной тишины в доме. Однако подобные реакции были кратковременными, длились не более 1-3 дней, после чего вновь становилась активной, жизнедеятельной.
Склонная к гиперопеке, всегда активно вмешивалась в личную жизнь сына, считая его неприспособленным к современным условиям жизни, беззащитным и беспомощным, неспособным принимать самостоятельные решения. Будучи уверенной, что кроме нее никто не сможет обеспечить ему должного ухода и поддержки, всегда была категорически настроена против его женитьбы, не стесняясь в средствах и выражениях расстраивала его отношения со сверстницами при первом же намеке на оформление брака. Сама же всегда остается чрезвычайно активной, имеет множество “нужных” связей. В доперестроечные времена самостоятельно обучилась шитью, работала портнихой, в последствии стала активно заниматься коммерцией, выступала в роли посредника при заключении договоров, легко входила в контакт с различными компаниями, могла быстро устроить оформление документов, найти подход к людям.
Впервые длительное ухудшение состояния отмечалось после смерти матери, когда больной было 45 лет. Несмотря на то, что ситуация была ожидаемой (мать долгое время болела, была обездвижена после первого инсульта), на протяжении 4-5 недель после случившегося, со слов родственников, не выходила на улицу, выглядела подавленной, постоянно вспоминала о матери, говорила о “невосполнимой утрате. В течение первых 7-10 дней после случившегося часто вспоминала о последних днях общения с матерью, почти каждую ночь “видела” ее во сне. Спустя 2 недели мысли о матери постепенно отошли на второй план, сформировалась стойкая озабоченность своим самочувствием, постоянно испытывала телесный дискомфорт. Каждый день многократно жаловалась на “невыносимые” колющие боли в сердце, высказывала опасения, что у нее инфаркт, дважды вызывала бригаду скорой помощи. Чувствовала перебои в ритме сердца, эпизодически сердце “замирало, проваливалось”, что сопровождалось страхом смерти или инсульта, по несколько раз в день просила близких измерять ей артериальное давление. Периодически возникало ощущение "кома" в горле, чувство неполноты вдоха, нехватки воздуха, немели руки и ноги по типу "носков" и "перчаток". Отмечала выраженную слабость, вялость, головокружение, "ватность" в ногах. В этом состоянии была госпитализирована в клинику неврозов. Уже через неделю после лечения транквилизаторами (феназепам по 0,5 мг x 3 раза в день) все тягостные телесные ощущения полностью редуцировались, настояла на выписке. В дальнейшем к психиатрам за помощью не обращалась
Состояние значительно ухудшилось в течение последних 3-х месяцев, после того, как узнала о сокращении с работы мужа, который в последнее время содержал семью. Несмотря на то, что активно занималась его трудоустройством, использовала старые связи, обращалась к знакомым, многократные попытки изменить ситуацию успеха не принесли. Почувствовала тревогу, напряжение в теле, не могла отвлечься от опасений за материальное положение семьи. На фоне беспокойства возникали многократные позывы на дефекацию, жидкий стул, которые сопровождались неприятными ощущениями вздутия в нижней части живота. Отмечала мигрирующие по животу острые спастические боли, колющего или режущего характера, которые периодически сменялись или дополнялись тянущими болями в левом или правом подреберье. Эпизодически боли в животе становились пронизывающими, рвущими. Казалось, что после еды либо на высоте тревоги, возникающей даже после малозначимых событий, живот опухает, боли становятся невыносимыми. В такие моменты становилась растерянной, не могла понять, что с ней происходит, металась по дому, рыдала, демонстративно заявляла, что жизнь стала невыносимой, требовала к себе повышенного внимания, собирая вокруг себя всю семью. Многократно обращалась за медицинской помощью, обследовалась, не успокаивалась в ответ на заверения специалистов в том, что патологии органов ЖКТ не выявлено. После очередной консультации у гастроэнтеролога поликлиники, куда обратилась с жалобами на усиление болей, была направлена на госпитализацию в отделение заболеваний кишечника клиники им. В.Х. Василенко.
Психическое состояние.
Выглядит соответственно возрасту. Одета ярко, модно, несколько безвкусно. Манерна, демонстративна, склонная к драматизации болезненных ощущений. Стенична, голос громкий, беседа сопровождается бурной жестикуляцией, множеством эпитетов, образных выражений. При этом, несмотря на “тяжелое”, по ее словам, соматическое состояние, множество жалоб на “нестерпимые” боли. Красочно описывает свои ощущения: кишечник "опухает", в животе “жжет как огнем”, “прокалывает будто удар шпагой” и т.д. При этом не производит впечатления тяжело больной. Свободно и подробно рассказывает о своем недуге, активна, может пошутить, даже иронизирует по поводу своего состояния. Однако при упоминании об актуальных финансовых проблемах в семье становится нервозной, начинает тревожиться, говорит, что это для нее наиболее важная и болезненная на сегодняшний день тема.
Беспокоят спастические боли в нижней области живота, пронизывающие, рвущие, с чувством жжения в правом подреберье, “прокалывания” в подвздошной области. Боли изменчивы по локализации, могу возникать в нескольких областях одновременно или сменять друг друга, перемещаясь, например, из подреберья в область мочевого пузыря, затем мигрировать в обратном направлении. Не может связать их возникновение и обострение с какими либо особенностями диеты. Отмечает, что и выраженность и количество тягостных ощущений скорее связаны с эмоциональным состоянием. При этом жалобы на физическое недомогание не ограничиваются нарушением функций ЖКТ. Отмечает эпизодическое жжение в ногах, неуверенность и шаткость походки, головокружение, головные боли - пульсирующие в височных областях или стягивающие лоб и затылок по типу обруча. При усилении алгий вынуждена ложиться в постель, обвязывать голову мокрым полотенцем. Сообщает о непереносимости громких звуков, которые вызывают сильное раздражение, провоцируют сердцебиение, ощущение удушья, создается впечатление, что задыхается, не хватает воздуха при вдохе, с трудом может успокоиться. Каких либо стойких и определенных опасений по поводу своего соматического состояния не высказывает. Настроение изменчивое, с преобладанием тревожности и раздражительности, отчетливой подавленности нет. С трудом засыпает, сон беспокойный с частыми пробуждениями и неприятными сновидениями, содержание которых, как правило, отражает финансовые проблемы семьи. Аппетит несколько снижен, но в весе за время болезни не потеряла.
Соматическое состояние.
Кожа и слизистые обычной окраски, умеренно увлажнены. Форма грудной клетки не изменена. Границы легких в пределах нормы, аускультативно - дыхание везикулярное, хрипов нет, ЧДД 18/мин. Границы сердца незначительно расширены влево, тоны сердца ясные, ритмичные, ЧСС 78/мин. Пульс ритмичный, хорошего наполнения, АД 130/80. Живот не вздут, правильной формы, при пальпации мягкий, безболезненный во всех отделах, симптомов раздражения брюшины нет. Нижняя граница печени по краю реберной дуги справа, печень и селезенка не пальпируются. Почки не пальпируются, с-м Пастернацкого отрицательный с обеих сторон, расстройств мочеиспускания нет.
Данные лабораторных и инструментальных методов исследования.
ЭКГ - ритм синусовый, нормальное положение ЭОС, признаки гипертрофии левого желудочка.
Клинический анализ крови: Hb - 120 г/л, эритроциты - 5,0 млн в куб.мл, лейкоциты - 5000 в куб.мл, из них п/я - 2%, с/я - 50%, лимфоциты - 40%, эозинофилы - 2%, базофилы - 2%, моноциты - 4%.
Общий анализ мочи: удельный вес - 1015; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 2-3 в поле зрения, соли, бактерии отсутствуют.
Результаты бактериологического обследования кала: дисбиотических нарушений не выявлено
УЗИ органов брюшной полости: признаки хронического бескаменного холецистита вне обострения
ЭГДС: патологии пищевода, желудка и 12-перстной кишки не выявлено
Колоноскопия: патологии не выявлено.
Экспертная гастроэнтерологическая оценка: Синдром раздраженного кишечника. Хронический бескаменный холецистит вне обострения.
Заключение терапевта. Нейроциркуляторная дистония по гипертоническому типу. Органической патологи со стороны внутренних органов не выявлено.
Неврологическое состояние: Лицо симметричное. Носогубные складки симметричные, не сглажены. Глазные щели симметричные, движения глазных яблок в полном объеме. Зрачки округлой формы, равной величины. Реакция зрачков на свет содружественная, правильная. Зык по средней линии. Сухожильные рефлексы живые, симметричные. В позе Ромберга устойчива, правильно выполняет пальце-носовую пробу. Чувствительная и координаторная сферы не нарушены. Патологических знаков нет.
Заключение невропатолога: Знаков органического поражения ЦНС не выявлено.
Заключение окулиста: Глазное дно без патологии, моторно-зрачковых расстройств нет.
Заключение гинеколога: патология не выявлена.
В течение 4 недель пребывания в стационаре больная получала монотерапию эглонилом в дозе 100 мг/сут. При этом выраженная редукция симптоматики была выявлена уже на первой неделе приема препарата. Обратное развитие абдоминалгий и нарушений стула происходило параллельно отчетливому снижению раздражительности, чувства внутренней напряженности и повышению активности в решении семейных проблем. После выписки больной была рекомендована поддерживающая терапия эглонилом в дозе 50 мг/сут. В течение первых 2-х недель после выписки сохранялись жалобы на эпизодические прокалывающие боли в подреберье, эпигастральной области, несколько раз отмечался жидкий стул. В дальнейшем, после разрешения ситуации (муж устроился на хорошо оплачиваемую работу) в течение нескольких дней все признаки функциональных расстройств толстого кишечника полностью редуцировались. На протяжении 6 месяцев катамнестического наблюдения сохранялась стойкая ремиссия.
Клинический разбор.
Психопатологическая симптоматика ограничена рамками психогенно обусловленной истероипохондрической реакции, протекающей с полиморфными соматизированными (конверсионными) и алгическими расстройствами, сопряженными с транзиторными ипохондрическими фобиями. В пользу такой квалификации свидетельствует полиморфизм, мигрирующий характер функциональных расстройств различных органных систем, необычность локализации и свойств болевых ощущений, не соответствующие типичным проявлениям соматической патологии, транзиторность симптоматики, изменчивость локализации, кратковременность и изменчивость содержания нозофобий в соответствии с миграцией и выраженностью аномальных телесных ощущений, отчетливая истероформная окраска поведения с демонстративностью, склонностью к чрезмерной драматизации собственного страдания. Диагноз психогенно обусловленной реакции также подтверждается полной редукцией психопатологических расстройств, в том числе и отдельных депрессивных симптомов, в течение нескольких дней после разрешения психотравмирующей ситуации.
Рассматриваемая истероипохондрическая реакция формируется у больной с выраженной акцентуацией по истерическому типу. Последняя характеризуется свойственными преморбидно гистрионными чертами (экзальтированность, стремление быть в центре внимания в сочетании с демонстративностью, театральностью в поведении) и признаками гипертимии (повышенная активность, выносливость, работоспособность, успешность в делах). Хотя большинство авторов указывает на сопряженность соматизированных реакций с полиморфными СФР, в первую очередь, с астеническими чертами в рамках так называемой невропатической конституции или, применительно к собственно истерической личности – девиаций круга конверсионной или блазированной истерии [Petrilowich N., 1967], имеются указания на возможность формирования таких состояний и у гистрионных и истеро-гипертимных личностей [Фильц О.А., 1987; Лебедева М.О., 1992 и др.]. В рассматриваемом случае отмечаются преморбидные признаки, отражающие склонность к формированию психогенно обусловленных соматизированных депрессивных и тревожных реакций, протекающих с полиморфными сомато-вегетативными и конверсионными нарушениями. Патогенетические аспекты этих состояний у данной больной можно интерпретировать с использованием (с определенной долей условности, учитывая кратковременность и полную обратимость соматизированных реакций у пациентки) механизма эндореактивной дистимии, описанного Weitbrecht Н. [1952]. Динамика последней реализуется постепенным замещением психогенного комплекса соматоформными расстройствами и ипохондрическим поведением. Как можно видеть из данных анамнеза, подобный тип реагирования реализуется у пациентки и в рамках психогенно обусловленной невротической депрессии, имевшей место несколько лет назад в связи с кончиной матери, а также участвует и в развитии истеро-ипохондрической соматизированной реакции, по поводу которой больная находилась в гастроэнтерологической клинике на момент включения в данное исследование.
Симптомы СРК выступают в рамках конверсионной симптоматики, не обнаруживая связи с какой-либо органической патологией ЖКТ. Манифестация и динамика СРК происходят параллельно другим конверсионным расстройствам и полностью редуцируются после разрешения ситуации. Клинические проявления СРК также обнаруживают ряд особенностей. Абдоминалгии полиморфны, неустойчивы по локализации и представлены яркими и отчетливо предметными телесными сенсациями (ощущение прокалывания “шпагой” в области живота), достигающими степени телесных фантазий (ощущение жжения “огнем” внутри живота). Нарушения частоты и консистенции стула представлены диареей и не имеют четкой связи с болевым синдромом.
СРК наряду с проявлениями в виде абдоминалгий и нарушения моторики ЖКТ сочетаются с транзиторными нарушениями функционального статуса других органных систем (сердечно-сосудистой, бронхолегочной). Это сочетание может совпадать во времени или сменяться в динамике состояния, подчас в течение одного дня.
Таким образом, в данном случае симптомы СРК могут рассматриваться в ряду психопатологических расстройств в структуре ситуационно обусловленной истероипохондрической реакции.
Органные неврозы
Средний возраст манифестации СФР в выборке пациентов с органными неврозами составляет 24,2+3,3 лет. В отличие от соматизированных истерических расстройств, в выборке органных неврозов возраст манифестации варьирует в значительно меньших пределах: 23-32 года (против 14-58 у пациентов с соматизированными истерическими расстройствами). Причем пациенты сравнительно равномерно распределяются по данному показателю, не обнаруживая пиковых значений, выявленных в предыдущей выборке.
В отличие от пациентов с соматизированной истерией факторы манифестации/экзацербации органных неврозов смещаются в сторону соматогенных (48%). Еще в 32% установлено аутохтонное начало органных неврозов. Психогенные факторы выявляются лишь у 20%. Причем психогенные воздействия обнаруживают иные особенности: в отличие от соматизированной истерии в качестве преципитирующего функциональные нарушения внутренних органов фактора выступает затяжной эмоциональный конфликт, как правило, не обнаруживающий связи с какой-либо определенной “острой” стрессовой ситуацией.
Органные неврозы характеризуются значительно большей длительностью течения. Персистирование рассматриваемых СФР менее 3-х месяцев на момент обследования установлено лишь у 5% больных (против 72% при соматизированных истерических расстройствах). Еще в 22% этот показатель ограничивался рамками 6 месяцев. Соответственно, в подавляющем большинстве наблюдений (73%) длительность течения органных неврозов превышала 6 месяцев.
Вегетативные и алгические расстройства при органных неврозах обнаруживают характеристики, диаметрально противоположные таковым при соматизированных истерических расстройствах. У всех пациентов с органными неврозами СФР ограничиваются рамками одной системы (в соответствии с критериями отбора – сердечно-сосудистой, бронхолегочной или пищеварительной). Стоит лишь отметить 12% больных, у которых регистрировались СФР с локализацией в 2-х и более органах/системах. Однако, если при соматизированных истерических расстройствах полиморфные по топической проекции вегетативные и алгические расстройства имели равноценной клиническое значение, позволявшее регистрировать полимофризм СФР, то у пациентов с органными неврозами, во-первых, дополнительные функциональные нарушений в другой системе ограничивались 1-2 симптомами, во-вторых, как по субъективной оценке пациентов, так и по клиническому заключению, не приобретали ведущего значения в структуре симптомокомплекса. Мономорфность топической проекции и органной принадлежности алгий и вегетативных дисфункций сохранялась на протяжении всего периода течения органного невроза. Тенденция к миграции СФР между 2-мя и более органными системами не регистрировалось (что косвенно подтверждает адекватность использованных в исследовании критериев отбора СДК, СГВ и СРК).
Алгические нарушения при органных неврозах также обнаруживают клинически значимые отличия в сравнении с соматизированной истерией. У 87% выявляются монотонные алгические нарушения, которые не представляется возможным однозначно дифференцировать (в отличие от истероалгий в первой выборке) от признаков соматической патологии на основании дескриптивных характеристик. Так, в случаях СДК речь идет о тянущих, сжимающих кардиалгиях в загрудинной области, при СРК – монотонные тянущие либо спастические боли по ходу толстого кишечника, сопряженные с нарушениями дефекации и т.д.
В отличие от соматизированных истерических расстройств расширение клинической картины СФР при органных неврозах за счет дополнительных нарушений чувствительности и двигательных функций отмечается лишь в единичных случаях (8% против 56% при соматизированных истерических расстройствах). В то же время у 14% больных с органными неврозами выявляются сенестопатии, которых в выборке пациентов с соматизированной истерией вообще не регистрировалось.
Значительный вклад в формирование соматовегетативных нарушений при органных неврозах (в противоположность соматизированной истерии) вносят как соматическая, так и психическая патология.
Если при соматизированных истерических расстройствах соматическая патология минимальна, не выходит за рамки субклинического уровня, выявляется лишь в единичных случаях и равномерно распределяется по разным органным системам, то при органных неврозах доля пациентов с соматическими нарушениями и морфологическими аномалиями значительно возрастает. Число больных с сопутствующей соматической патологией в выборке органных неврозов достигает 64%, а частота отдельных морфологических аномалий, таких как пролапс митрального клапана, лимфоидная гиперплазия кишечника (которые в изолированном виде не расцениваются специалистами как признаки патологии) достигает 92%. Этот показатель, в свою очередь, также достоверно превышает соответствующее значение у пациентов с соматизированными истерическими расстройствами – 36%.
При этом обнаруживается явное смещение пропорции соматической патологии и морфологических аномалий в сторону органной системы, функции которой нарушаются в рамках каждого из оцениваемых органных неврозов (подробные данные по сопутствующей соматической патологии при органных неврозах представлены в главе “Сравнительный анализ неврозов различных органов: социально-демографическая и клиническая характеристика синдромов гипервентиляции, Да Коста и раздраженного кишечника”). Так, в случаях СДК значительно возрастает удельный вес пациентов с патологией сердечно-сосудистой системы (33,9%), тогда как частота нарушений в других системах в сумме составляет лишь 18,8%. Аналогичное распределение наблюдается и у пациентов с СГВ (23,8% больных с бронхолегочной патологии против 14,5% с нарушениями в других органах в сумме) и СРК (87,8% больных с патологией ЖКТ против 17,4% с нарушениями в других органах в сумме).
Психопатологическая симптоматика в случаях органных неврозов также смещается в сторону клинически очерченных и более тяжелых (в сравнении с конверсионным неврозом) психических расстройств (подробные данные по сопутствующей психической патологии при органных неврозах представлены в главе “Сравнительный анализ неврозов различных органов: социально-демографическая и клиническая характеристика синдромов гипервентиляции, Да Коста и раздраженного кишечника”). У пациентов с органными неврозами выявляется широкий спектр нарушений круга пограничных психических расстройств. Наиболее часто выявляются тревожно-фобические расстройства (56,5%), в первую очередь – паническое расстройство, как с агорафобией (20,7%), так и без признаков избегающего поведения 25,3%). В 3,4% регистрируется генерализванное тревожное расстройство, еще в 6,2% - социальные фобии.
Другие нарушения тревожного круга представлены ипохондрическими фобиями (29,0%). При этом, в отличие от полиморфных, нестойких и изменчивых по локализации сходных фобий в группе соматизированных истерических расстройств (где их доля также сравнительно высока - 68%), у пациентов с органными неврозами ипохондрические фобии мономорфны и обнаруживают стойкие связи с доминирующей в рамках каждого из органных неврозов соматовегетативной симптоматикой.
Следует также отметить относительно большие доли больных с аффективными расстройствами (27,8% пациентов с депрессивными расстройствами) и вялотекущей шизофренией (7,7%) – психическая патология, не выявленная в выборке соматизированных истерических расстройств.
Оценка личностных расстройств выявляет иные пропорции: доля конституциональных аномалий истерического круга составляет лишь 28% (против 69% в первой выборке). В то же время возрастает процент пациентов с шизоидным и тревожными (ананкастное, избегающее, зависимое) личностными расстройствами – 24% и 32% (против 0% и 11% при соматизированных истерических расстройствах).
В качестве клинической иллюстрации приводится следующая история болезни (в целях наибольшей сопоставимости с ранее рассмотренным примером соматизированных истерических расстройств в нижеследующем наблюдении также доминируют функциональные нарушения толстого кишечника).
Больная М., 21 г. Студентка МГУ, 5 курс
Наследственность манифестными психозами не отягощена.
Мать больной 53 года, бухгалтер. Малообщительная, замкнутая, легко ранимая, впечатлительная. Работает в научно-исследовательском институте. На службе исполнительная, добросовестная, пунктуальная.
Отец, 55 лет, инженер-физик. Общительный, активный, всегда на подъеме. Большая часть времени проходит на работе. Одержим исследованиями в лаборатории, трудится не ради карьеры.
Пробанд. Родилась от нормально протекавшей беременности, в срочных родах. Раннее развитие своевременное. С детства отличалась робостью и стеснительностью. Уже воспитатели детского сада отмечали неуверенность, склонность избегать шумных игр. Беспрекословно соблюдала установленные правила поведения. Не умела постоять за себя, дать отпор обидчику, в слезах отходила в сторону, легко уступала собственные игрушки. Боялась темноты, в полумраке комнаты воображение рисовало устрашающие персонажи из знакомых сказок. До подросткового возраста засыпала при свете или в присутствии родителей. В школьные годы, особенно с 12-13 лет, неуверенность в общении и стеснительность заметно усилились. Больше всего опасалась предстать перед одноклассниками в неприглядном свете, прослыть “глупой” и “отстающей”. В наибольшей степени тревожность проявлялась во время ответов у доски и в других ситуациях, когда оказывалась в центре внимания. При вызове для ответа по домашнему заданию испытывала сильное волнение, чувство внутреннего напряжения, оказывалась в некотором оцепенении, растерянности, с трудом могла сосредоточиться, сформулировать фразу, либо вспомнить хорошо заученный материал. Возникало ощущение “кома” в горле, менялся голос, который становился “низким и сиплым”. Эпизодически тревога была настолько выраженной, что избегала выходить к доске, несмотря на хорошее знание предмета, заявляла, что не готова. Причем чувство беспокойства начинало нарастать уже накануне – не могла отвлечься от учебников для отдыха, могла засиживаться допоздна, “пропадал” сон, на утро отказывалась от завтрака, испытывала чувство тошноты, дискомфорт и напряжение в эпигастрии, становилась раздражительной, эпизодически на высоте тревоги возникали многократные позывы на дефекацию. Сходные состояния возникали и при посещении общественных мест с большим количеством незнакомых людей, в малознакомой компании и также сопровождались дискомфортом в эпигастрии, спазматическими болями в области желудка, чувством тяжести внизу живота, острыми позывами на дефекацию.
С окружающими поддерживала формальные отношения, робела, боялась подойти с вопросом или просьбой. Комфортно чувствовала себя только в компании 2 близких подруг, с которыми поддерживала близкие и доверительные отношения. Завидовала их раскованности, уверенности в себе, умению свободно чувствовать себя в любой компании. Предпочитала занимать позицию ведомого. Не решаясь сделать этого самостоятельно, вместе с подругами охотно посещала вечеринки или дискотеки. При первых же признаках внимания со стороны молодых людей терялась, комкала разговор, даже если собеседник вызывал симпатию и желание продолжить общение. Воспринимая себя недостаточно красивой и привлекательной, пессимистично оценивала свои перспективы в подобных ситуациях, считала, что в результате только вызовет насмешку, поведет себя неестественно и нелепо. Хотя в последствии полностью отдавала себе отчет в необоснованности подобных опасения, возникавшая при общении с молодыми людьми тревога была настолько выраженной, что старалась как можно быстрее прервать беседу с поклонником и отойти в сторону. Стеснялась приглашать гостей из-за конфликтного характера матери. После нескольких шумных семейных ссор в присутствии подруг переехала в общежитие, где и живет в настоящее время.
Училась прилежно, была усидчивой. Материал усваивала с трудом, в особенности точные науки, поэтому подолгу засиживалась над приготовлением домашних заданий, как правило, “зубрила” формулы, не понимая их смысла. Не допускала и мысли о том, что может придти на занятие неподготовленной. Любила порядок в делах, все заранее планировала, упрямо, не считаясь с затратами сил и времени, добивалась выполнения заранее намеченного. Так, после первой неудачной попытки поступления в МГУ выделила весь следующий год на подготовку к вступительным экзаменам. Составила распорядок дня для планового распределения нагрузки, в мыслях отрабатывала стереотипы поведения во время вступительных экзаменов. Проявив упорство и целеустремленность, успешно поступила в МГУ. В Университете учится средне, затрачивая все свободное время на подготовку к занятиям, при этом не оставляет идеи поступить в аспирантуру, планирует остаться на кафедре.
Заболела в 20 лет, когда без видимой причины в вагоне метрополитена возник острый приступ болей в животе, сопровождавшийся чувством тяжести и вздутия внизу живота, резкими и внезапными позывами на дефекацию. Неприятные ощущения в области живота сопровождались выраженной тревогой, страхом, что не сможет удержать газы, произойдет непроизвольная дефекация. Украдкой следила за окружающими, опасаясь, что они услышат “урчание” в животе. В панике выбежала из вагона на ближайшей остановке, испытала облегчение лишь спустя 20-30 минут после посещения туалета. Сходные приступы страха с тягостными ощущениями в области живота и позывами на дефекацию в течение следующих 6 месяцев повторялись сравнительно редко, 1-2 раза в месяц. Однако уже после первого приступа категорически отказалась от метрополитена, пользовалась исключительно наземным транспортом. Подробно изучила карту Москвы, определила для себя оптимальные маршруты и места пересадок, ориентируясь на расположение общественных туалетов. При этом ощущения дискомфорта в животе, переполнения и “переливания” в кишечнике, тянущей боли, которые и ранее испытывала при сильных волнениях, стали возникать регулярно, при каждом выходе на улицу, что зачастую заставляло возвращаться домой, а в последствии стало причиной многократных посещений туалета перед каждым выходом на улицу. Состояние ухудшилось за неделю до госпитализации, когда без видимой причины усилились и участились (стали возникать ежедневно, по 1-2 раза) приступы болей в животе с многократными позывами на дефекацию, явлениями метеоризма. Опасаясь развития приступов по пути в Университет и во время занятий, не выходила из дома. Была госпитализирована в отделение заболеваний кишечника клиники им. В.Х. Василенко.
Психическое состояние.
Выглядит моложе своего возраста. Одета аккуратно, непритязательно, косметикой не пользуется. Сидит в скованной позе, постоянно потирая ладони, заметно напряжена, тревожна. Речь несколько ускорена, сбивчивая. Основная жалоба - приступы спастических болей с ощущением распирания и вздутия живота, частый жидкий стул, многократные позывы на дефекацию с чувством неполного опорожнения кишечника после дефекации. При подробном расспросе выясняется, что во время приступа наряду с дискомфортом в животе могут возникать нерезко выраженное сердцебиение, ощущение нехватки воздуха, легкое головокружение, слабость в ногах, повышенное потоотделение. Однако, считает эти проявления второстепенными, не придает им значения, так как все внимание во время приступа сосредоточено на кишечнике.
Отмечает, что подобные приступы возникают 2-3 раза в день, на людях, как правило, на фоне непреходящего тревожного ожидания очередного ухудшения состояния. Приступы продолжаются от 15 до 30 минут и завершаются после многократных посещений туалета, всегда по достижении ощущения полного опорожнения кишечника. Тревога за собственное состояние тесно связана исключительно с опасениями предстать в неприглядном свете перед окружающими, особенно в отдалении от мест общественного пользования. На людях ощущение дискомфорта в животе сопровождается выраженным страхом недержания газов и непроизвольной дефекации. На высоте тревоги эпизодически возникают опасения, что окружающие слышат “урчание” в животе, что может вызывать у них недовольство и провоцировать насмешки в ее адрес. После ослабления приступа подобные мысли полностью исчезают, понимает, что в действительности достаточно контролирует позывы на дефекацию. Категорически отказалась от поездок в метрополитене, в котором панически боится остановки поезда в тоннеле. Предупредительно, перед выходом из дома неоднократно посещает туалет до тех пор, пока не возникает ощущение полного опорожнения кишечника. Находясь на улице, выбирает знакомый маршрут с целью совершения заранее запланированной или вынужденной (при развитии очередного приступа) остановки для посещения общественных туалетов. Досконально знает расположение мест общественного пользования по ходу всех привычных маршрутов передвижения по городу.
При этом отмечает, что ряд ситуаций может провоцировать боли в животе и позывы на дефекацию. Прежде всего, это относится к тем обстоятельствам, когда вынуждена находиться в незнакомом месте, при большом скоплении людей, в публичных местах (театры, библиотеки, и т.д.). В таких ситуациях исходно нарастает тревожное ожидание возможного приступа, что нередко действительно приводит к его возникновению. Сформировавшиеся болезненные расстройства создают проблемы, связанные с обучением - не может находиться на лекциях из-за того, что не гарантирован быстрый выход из помещения при возникновении позыва, посещать библиотеку, где из-за тишины слышны “шумы” в кишечнике и т.д.). Наряду с этим вынуждена ограничивать себя в общении и привычных формах досуга – не может посещать театры, избегает бывать на выставках и т.д.
Страх за здоровье отрицает, напротив, уверена в способности врачей избавить ее от тягостных симптомов, считает, что ее заболевание излечимо и не угрожает серьезными последствиями для здоровья.
Соматическое состояние.
Кожа и слизистые обычной окраски, умеренно увлажнены. Границы легких в пределах нормы. Аускультативно - дыхание равномерно проводится во все отделы, ЧД 16/мин, дыхание везикулярное, хрипов нет. Границы сердца не изменены. Тоны ясные, ритмичные, ЧСС 70/мин, АД 120/80, шумы не выслушиваются. Живот не вздут, обычной формы, мягкий, безболезненный во всех отделах. Нижняя граница печени - по краю реберной дуги справа. Селезенка не пальпируется. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Дизурических расстройств нет.
Заключение терапевта. Знаков органической патологии со стороны внутренних органов не выявлено.
Данные лабораторных и инструментальных методов исследования.
ЭКГ - ритм синусовый, нормальное положение ЭОС.
Клинический анализ крови: Hb - 140 г/л, эритроциты - 5,0 млн в куб.мл, лейкоциты - 6000 в куб.мл, из них п/я - 2%, с/я - 57%, лимфоциты - 34%, эозинофилы - 2%, базофилы - 1%, моноциты - 4%.
Общий анализ мочи: удельный вес - 1010; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 2-3 в поле зрения, соли, бактерии отсутствуют.
Результаты бактериологического обследования кала: выявлены дисбиотические изменения микрофлоры кишечника, проявляющиеся в снижении уровня лактобактерий до 4,0x104, бифидобактерий до 3,0x104 на фоне увеличения уровня клостридий до 1,0x109.
УЗИ органов брюшной полости: выявлены признаки дискинезии желчевыводящих путей по гипермоторному типу.
ЭГДС: патологии слизистой пищевода, желудка и 12-перстной кишки не выявлено.
Колоноскопия: определяется нарушение моторики толстой кишки по спастическому типу, явления лимфоидной гиперплазии слизистой толстого кишечника.
Экспертная гастроэнтерологическая оценка: СРК на фоне дисбиотических изменений микрофлоры кишечника, усиления моторики желчевыводящих путей и нарушении моторики кишечника по спастическому типу.
Заключение терапевта: вегетососудистая дистония по гипертоническому типу.
Неврологическое состояние: Лицо симметричное, язык по средней линии, глазные щели симметричные, движения глазных яблок в полном объеме. Зрачки округлой формы, равной величины. Определяется отчетливый красный демографизм. Реакция зрачков на свет правильная, содружественная. Сухожильные рефлексы живые, симметричные. В позе Ромберга устойчива, правильно выполняет пальце-носовую пробу. Чувствительная и координаторная сферы не нарушены. Патологических знаков нет.
Заключение невропатолога: Знаков органического поражения ЦНС не выявлено.
Заключение окулиста: Глазное дно без патологии, моторно-зрачковых расстройств нет.
Заключение гинеколога: практически здорова.
В течение первых 6-ти недель больная получала монотерапию паксилом в суточной дозе 40 мг/сут. Наблюдалось выраженное клиническое улучшение, проявлявшееся снижением частоты описанных приступов до 1-2 в неделю, интенсивности тревоги при нахождении больной в публичных местах, отчетливо определившиеся на 4-6 неделе приема препарата. В связи с отчетливой, но неполной редукцией симптоматики по окончании 6 недель монотерапии, было продолжено лечение паксилом в прежней дозе с присоединением бактериальных препаратов. В течение 4 недель комбинированной терапии отмечалась полная и параллельная редукция тревожных расстройств и симптомов СРК: прекращение ритуальных посещений туалетов, отсутствие позывов на дефекацию при выходе из дома. В течение 6 месяцев катамнестического наблюдения обострения тревожных расстройств и СРК не отмечалось.
Клинический разбор.
СРК формируется у больной, страдающей, паническим расстройством с явлениями агорафобии. В пользу такой квалификации состояния свидетельствуют очерченные приступы выраженной тревоги с типичными для панических атак вегетативными расстройствами, стойкие явления тревоги ожидания между приступами, избегающее поведение с отказом от самостоятельного передвижения вне дома, связанной с опасениями повторных панических приступов.
В рамках дифференциации от вялотекущей ипохондрической шизофрении следует отметить следующее: в данном наблюдении не определяется негативных проявлений, на фоне терапии как психопатологические симптомы, так и явления СРК редуцировались полностью. Не наблюдается также особенностей поведения, свойственных ипохондрическому развитию личности, ограничения в диете не имеют определяющего значения и не доминируют в картине заболевания, так же как и нет собственной концепции заболевания и терапии, склонности к самолечению и вычурным способам облегчения физических страданий, характерных для больных со сверхценной ипохондрией
При этом выявляются отчетливые клинические особенности тревожно-фобической симптоматики, присущие пациентам с симптомами СРК.
Паническая атака, которой манифестировало заболевание, представлена острыми абдоминалгиями, которые развились с оттенком “внезапности”, в форме спастических болей, сочетающихся с резким усилением моторики кишечника и позывов на дефекацию. Возникшие у больной в метро симптомы в форме панической атаки протекали по типу т.н. алекситимической паники: при острой выраженности болевого синдрома и усилении моторики кишечника, с преобладанием в клинической картине поносов (незначительная тахикардия, редуцированные проявления синдрома гипервентиляции выявлялись лишь в последствии на фоне стойкой агорафобии).
Наблюдающаяся хронификация панического расстройства характеризуется присоединением агорафобии и социальной фобии. Симптоматика агорафобии при отсутствии признаков витального страха характеризуется избеганием ситуаций, в которых чаще возникают панические атаки (поездки в метро, посещение публичных мест) и учет при выборе маршрута расположения мест общественного пользования по пути следования с неоднократными "ритуальными" посещениями туалета перед выходом из квартиры по типу навязчивостей повторного контроля. Социальная фобия – страх "осрамиться" перед окружающими (скоптофобия по Ф.Н. Досужкову, 1963), представлена опасениями недержания стула и громкого "урчания" в животе на людях, во время очередного приступа с острыми позывами на дефекацию и явлениями метеоризма.
Однако, результаты соматического обследования позволяют предположить участие в формировании СРК в представленном наблюдении не только тревожно-фобической, но и субклинической соматической патологии. Выявленные у больной признаки выраженного дисбиоза кишечника, имеющие значимость для варианта течения СРК по клиническому типу с преобладанием диареи. Ведущие проявления СРК в данном случае, определяемые персистированием абдоминалгий и нарушений моторики толстого кишечника по спастическому типу на фоне дисбиоза кишечника обусловливают клиническую картину и типичное течение СРК в сочетании с ТФР в рамках хронического панического расстройства.
Таким образом, приведенный клинический случай подтверждает основные закономерности формирования и динамики СРК в рамках органного невроза: в развитии и персистировании функциональных нарушений участвует как психопатологическая (тревожно-фобические расстройства), так и соматическая (стойкий дисбиоз) патология. Клинические особенности СРК в данном наблюдении – преобладание диареи, явлений метеоризма, приступообразные спастические абдоминалгии с оттенком “внезапности” - отражают чрезмерное возбуждение моторной функции кишечника, свойственное, с одной стороны, соматизированным проявлениями собственно патологической тревоги, а с другой – выявленной в ходе инструментального и лабораторного обследования гастроэнтерологической патологии в форме стойкого дисбиоза. Именно такие закономерности позволяют объяснить тот факт, что максимальный эффект терапевтического воздействия был достигнут только при сочетанном применении антидепрессанта группы СИОЗС с выраженными противотревожным действием (паксил) с препаратами бактериальной терапии, способствующими нормализации микрофлоры в просвете кишечника.
Как свидетельствуют результаты исследования, установлена клиническая гетерогенность соматоформных расстройств, дифференцирующихся на две основные группы: явления соматизированной истерии (конверсионный невроз) и органные неврозы. Причем различия между выделенными группами подтверждаются как на уровне клинических показателей, отражающих возраст манифестации, длительность течения, дескриптивные характеристики собственно СФР и структуру коморбидной соматической и психической (в том числе личностной) патологии, так и на уровне социально-демографических параметров (распределение по полу, показатели профессиональной занятости и трудоспособности, семейного статуса).
Вклад психической и соматической патологии в формирование вегетативного синдрома варьирует в широких пределах. Психосоматические соотношения при органных неврозах могут рассматриваться в рамках гипотетического континуума, на одном полюсе которого располагаются соматические нарушения амплифицированные функциональными расстройствами, а на другом – собственно психическая патология, включающая соматовегетативный комплекс. Центральную часть континуума представляют две группы функциональных расстройств: дублирующие, повторяющие в виде клише симптомокомплексы соматического заболевания; маскирующие, оттесняющие на уровень факультативных симптомов, проявления психической патологии.
В качестве вариантов вегетативного синдрома, наиболее близких к полюсу соматических заболеваний, могут рассматриваться такие признаки амплификации (усиления) основных проявлений соматической патологии, как расширение клинической картины кардиалгий и нарушений ритма при приступах стенокардии, утяжеление и большая стойкость абдоминалгий и нарушений моторной функции желудочно-кишечного тракта при гастроэнтерологической патологии. Так, формирование симптомов кардионевроза у больных ишемической болезнью сердца приводит к значительному расширению клинической картины и развитию атипичного приступа стенокардии. В этих случаях в структуре ангинозного приступа можно выделить три группы симптомов. С одной стороны, имеют место типичные признаки стенокардии в форме давящих болей в загрудинной области, сопряженных с физической нагрузкой и купирующихся в результате приема нитратов. С другой стороны, выявляются кардиалгии, свойственные, по своим характеристикам, психической (тревожной) патологии – резкие, острые боли в сердце (по типу “прокалывания”), сочетающиеся с выраженным чувством страха и функциональными нарушениями дыхательной системы (ощущение неполноты вдоха, чувство нехватки воздуха, “преграды” в области горла или в проекции трахеи – истерический ком). Наряду с этими симптомами выделяются нарушения ритма, преимущественно – суправентрикулярные формы тахикардии и экстрасистол, которые могут в равной степени ассоциироваться как с ишемией миокарда, так и с вегетативными дисфункциями в рамках тревожно-фобических расстройств. При этом выраженность указанных симптомов может формировать клиническую картину приступа стенокардии тяжелых функциональных классов, которая не соответствует объективным, свидетельствующим о стенокардии легкого функционального класса, изменениям параметров ЭКГ.
Нарастание удельного веса психической патологии определяет формирование симптомокомплексов органных неврозов, полностью дублирующих реально существующую соматическую патологию. В рамках кардионевроза такие соотношения представляет “псевдокардиальный симптомокомплекс” (кардиалгии, суправентрикулярные аритмии, транзиторная гипертензия), выступающий в рамках панических атак, возникающих у больного стенокардией вне ангинозного приступа (спонтанность развития, атипичность кардиалгии, отсутствие соответствующей приступу стенокардии динамики параметров ЭКГ, неэффективность нитратов и редукция функциональных кардиальных нарушений после применения транквилизаторов).
Утяжеление психической патологии приводит к смещению психосоматической пропорции и формированию функциональных органных расстройств в рамках регистра ТФР или аффективных нарушений - (полюс континуума, отражающий состояния полного перекрывания функциональных соматовегетативных расстройств с психопатологической симптоматикой). Примером может служить манифестация симптомов СРК (при субклинической выраженности соматических нарушений) в рамках аффективной фазы. В этих случаях вегетативные нарушения, свойственные заболеваниям толстого кишечника (вздутие, спазмированная толстая кишка, абдоминалгии во время позывов на дефекацию с облегчением болевого синдрома после дефекации, метеоризм), формируются в структуре типичного симптомокомплекса эндогенной депрессии, когда наряду со стойкой гипотимией (чувство тоски, инсомния, патологический циркадный ритм и др.) на первый план выступают такие соматовегетативные проявления аффективной патологии как утрата аппетита, потеря в весе, сухостью слизистых ротовой полости.
Наконец, при участии психических расстройств могут формироваться вегетативные дисфункции, маскирующие соматическую патологию - различные варианты соматизированных депрессий и тревожно-фобических расстройств, протекающих с преимущественной акцентуацией функциональных нарушений той или иной органной системы - кардиологические, гастроэнтерологические и другие “маски” депрессий, панические атаки по типу “псевдостенокардии” или с преобладанием явлений гипервентиляционного синдрома.
Глава 5.
Сравнительный анализ НЕВРОЗОВ РАЗЛИЧНЫХ ОРГАНОВ:
социально-демографическАЯ и клиническАЯ характеристикА синдромов гипервентиляциии, Да Коста (кардионевроза) и раздраженного кишечника.
Проблема неоднородности органных неврозов уже поднималась в предыдущих исследованиях, что нашло свое отражение в разработке различных концепций, представленных в главе “Обзор литературы”. Однако, как уже отмечалось ранее, в этих работах гетерогенность органных неврозов либо сводилась к психодинамическим интерпретациям (например, концепция специфического психодинамического конфликта [Alexander F., 1951; Engel G., Schmale A., 1967]) или попыткам выделения специфических конституциональных факторов (характерологически ориентированные концепции [Dunbar F., 1954; Friedman M. с соавт., 1986; Gallacher J.E. с соавт., 1988 и др.].
В свою очередь клинические подходы к исследованию органных неврозов как независимых расстройств представлены преимущественно в работах соматоцентрического направления. В рамках последних органные неврозы выступают как клинически самостоятельная “структурно-функциональная” [Саркисов Д.С., 1998] патология внутренних органов, дифференцирующаяся на “функциональную кардиопатию” [Ханина С.Б., Ширинская Г.И., 1971], “нейроциркуляторную дистонию” [Маколкин В.И. с соавт., 1995]; “легочная дистонию” [Lowry T.P., 1967], “функциональные гастроинтестинальные расстройства” [Фролькис А.В., 1991; Drossman D.A., 1994], которые рассматриваются в качестве самостоятельных соматических заболеваний. Такая патология по мнению ряда авторов, во всех случаях должна быть (что не всегда подтверждается данными объективного обследования) связана с морфологическими изменениями. В случаях органных неврозов, не обнаруживающих соответствующих морфологических изменений, приверженцам соматоцентрической концепции представляется адекватной оговорка о несовершенстве современных методов инструментальной диагностики органической патологии, развертывающейся на биохимическом и даже молекулярном уровне. При этом, соответственно, игнорируется потенциальная роль психических нарушений в формировании и динамике функциональных расстройств.
В соответствии с результатами проведенного анализа (представлены в главе “Дифференциация соматизированной (конверсионной) истерии и органных неврозов”) изученные СФР дифференцируются на 2 группы – соматизированных истерических расстройств и органных неврозов. Однако, как свидетельствуют результаты дальнейшего анализа, между изученными органными неврозами выявляется ряд важных различий, как в социально-демографических, так и клинических параметрах.
5.1 Социально-демографические показатели
По данным эпидемиологического исследования обнаруживаются следующие закономерности в распределении социально-демографических показателей. Значения среднего возраста на момент оценки остаются минимальными у пациентов с СГВ - 49,4+2,6, возрастают в подгруппе СДК – 52,1+3,1 лет (различия с СГВ на уровне статистической тенденции, р=0,092) и оказываются достоверно выше у больных с СРК (достоверные различия в сравнении с СГВ и СДК, р<0,05) – 56,5+1,9 лет.
Доля пациентов мужского пола минимальна в подгруппе СГВ – 22,2% (10 из 45). В подгруппе СДК этот показатель достоверно выше – 34,0% (35 из 103, р<0,05). В свою очередь среди пациентов с СРК доля мужчин в значительно меньшей степени уступает доле женщин – 42,4% (26 из 62, р<0,05 в сравнении с СГВ и СДК).
Среди показателей уровня образования (таблица 1) достоверные различия обнаруживаются только в долях пациентов, закончивших высшие учебные заведения. Причем максимальные пропорции таких больных установлены для СГВ и СДК – 53,5% и 53,2% (без достоверных различий) соответственно, в то время как в подгруппе СРК этот показатель составляет 44,2%, что достоверно ниже в сравнении как с СГВ, так и СДК (р<0,05).
Сравнительная оценка показателей профессионального статуса при анализируемых вариантах органных неврозов выявляет следующие особенности их распределения. СГВ и СДК оказываются сопоставимыми по всем показателям профессиональной занятости (таблица 1), кроме лиц, осуществляющих руководящую деятельность. Доля таких пациентов в подгруппе СДК примерно в 2 раза больше, чем в подгруппе СГВ: 12,6% против 6,7% (р<0,05). В свою очередь СРК достоверно отличается от СГВ и СДК по целому ряду рассматриваемых показателей. Среди пациентов с СРК достоверно более низкие процентные значения научных работников (3,2% против 6,7% и 5,8% при СГВ и СДК соответственно, р<0,05), учащихся (3,2% против 8,9% и 5,8% при СГВ и СДК соответственно, р<0,05) и руководящих работников (1,6% против 6,7% и 12,6% при СГВ и СДК соответственно, р<0,05). В то же время при СРК значительно возрастает доля пациентов, работающих в качестве квалифицированных специалистов – 50,0% против 37,8% и 31,1% при СГВ и СДК соответственно (р<0,05).
Показатели семейного статуса оказываются более благоприятными в подгруппах СГВ и СДК, тогда как в подгруппе СРК достоверно возрастает доля лиц, никогда не проживавших в браке: 32,3% против 20,0% при СГВ и 17,5% при СДК (р<0,05).
Распределение рассмотренных социально-демографических показателей в клинической выборке органных неврозов (таблица 2) обнаруживает сходные тенденции, причем указанные различия становятся более отчетливыми. В частности, становятся достоверными различия в долях пациентов с СГВ и СДК, проживающих в браке: 46,4% против 58,8% (р<0,05). Тот же показатель в подгруппе СРК, как и в результатах эпидемиологических данных, значительно уступает соответствующим значениям в подгруппах СГВ и СДК и составляет 40,9%.
Таблица 1. Социально-демографические показатели СГВ, СДК и СРК по данным эпидемиологического исследования.
| Показатели |
СГВ (n=45) |
СДК (n=103) |
СРК (n=115) |
|||
| абс | % | абс | % | абс | % | |
| Научные работники | 3 | 6,7 | 6 | 5,8 | 2 | 3,2 |
| Учащиеся | 4 | 8,9 | 6 | 5,8 | 2 | 3,2 |
| Военнослужащие | 0 | 0,0 | 1 | 1,0 | 0 | 0,0 |
| Руководящие работники | 3 | 6,7 | 13 | 12,6 | 1 | 1,6 |
| Квал. Специалисты | 17 | 37,8 | 32 | 31,1 | 31 | 50,0 |
| Служащие | 8 | 17,8 | 18 | 17,5 | 11 | 17,7 |
| Обслуживающий персонал | 4 | 8,9 | 8 | 7,8 | 4 | 6,5 |
| Квалифицированный физический труд | 2 | 4,4 | 11 | 10,7 | 3 | 4,8 |
| Неквалифицированный физический труд | 0 | 0,0 | 3 | 2,9 | 1 | 1,6 |
| Не работающие | 4 | 8,9 | 5 | 4,9 | 7 | 11,3 |
| Пенсионеры | 10 | 22,2 | 22 | 21,4 | 11 | 17,7 |
| Инвалиды по соматическому заболеванию | 10 | 22,2 | 21 | 20,4 | 11 | 17,7 |
| Инвалиды по соматическому заболеванию, 2 группа | 7 | 15,6 | 16 | 15,5 | 7 | 11,3 |
| Инвалиды по соматическому заболеванию, 1 группа | 3 | 6,7 | 4 | 3,9 | 3 | 4,8 |
| Инвалиды по психическому заболеванию, 2 группа | 0 | 0,0 | 1 | 1,0 | 1 | 1,6 |
| Женатые | 21 | 46,7 | 54 | 52,4 | 27 | 43,5 |
| Разведенные | 7 | 15,6 | 18 | 17,5 | 8 | 12,9 |
| Холостые | 9 | 20,0 | 18 | 17,5 | 20 | 32,3 |
| Вдовцы | 8 | 17,8 | 13 | 12,6 | 7 | 11,3 |
В то же время, в отличие от данных эпидемиологической оценки, в клинической выборке органных неврозов выявляются значимые различия в показателях инвалидности, как по соматическому, так и психическому заболеванию (таблица 2). Если в подгруппе СГВ инвалидность по соматическому заболеванию определена лишь у 3,1% пациентов, то в подгруппе СДК это значение возрастает до 9,3% и достигает максимального значения в подгруппе СРК – 13,0%. Инвалидность по психичеcкому заболеванию (2 группа) регистрировалась только у пациентов с СРК – 3% (против 0% среди больных с СГВ и СДК, р<0,05).
Таблица 2. Социально-демографические показатели СГВ, СДК и СРК по данным клинического исследования.
| Показатели |
СГВ (n=97) |
СДК (n=112) |
СРК (n=115) |
|||
| абс | % | абс | % | абс | % | |
| Научные работники | 7 | 7,2 | 7 | 7,2 | 4 | 3,5 |
| Учащиеся | 9 | 9,3 | 4 | 4,1 | 4 | 3,5 |
| Военнослужащие | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Руководящие работники | 7 | 7,2 | 15 | 15,5 | 2 | 1,7 |
| Квал. Специалисты | 35 | 36,1 | 35 | 36,1 | 60 | 52,2 |
| Служащие | 17 | 17,5 | 13 | 13,4 | 22 | 19,1 |
| Обслуживающий персонал | 8 | 8,2 | 6 | 6,2 | 4 | 3,5 |
| Квалифицированный физический труд | 4 | 4,1 | 14 | 14,4 | 4 | 3,5 |
| Неквалифицированный физический труд | 2 | 2,1 | 4 | 4,1 | 2 | 1,7 |
| Не работающие | 8 | 8,2 | 5 | 5,2 | 13 | 11,3 |
| Пенсионеры | 17 | 17,5 | 19 | 19,6 | 15 | 13,0 |
| Инвалиды по соматическому заболеванию, 2 группа | 3 | 3,1 | 9 | 9,3 | 15 | 13,0 |
| Инвалиды по соматическому заболеванию, 1 группа | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
|
Инвалиды по психическому заболеванию, 2 группа |
0 | 0,0 | 0 | 0,0 | 4 | 3,5 |
| Женатые | 45 | 46,4 | 57 | 58,8 | 47 | 40,9 |
| Разведенные | 17 | 17,5 | 20 | 20,6 | 14 | 12,2 |
| Холостые | 20 | 20,6 | 11 | 11,3 | 43 | 37,4 |
| Вдовцы | 15 | 15,5 | 15 | 15,5 | 11 | 9,6 |
Более отчетливые различия в ряде показателей, полученные в выборке клинического исследования, возможно, связаны как с более тщательным и полным сбором информации о пациентах в других медицинских учреждениях (включая психиатрические больницы и психоневрологические диспансеры), так и с увеличением объема выборки (более, чем в 1,5 раза).
5.2 Коморбидная соматическая патология
Данные анализа коморбидной соматической патологии при изученных вариантах органных неврозов обобщены в таблицах 3 (эпидемиологическая выборка) и 4 (выборка клинического исследования).
Таблица 3. Коморбидная соматическая патология при СГВ, СДК и СРК по данным эпидемиологического исследования (основные диагнозы на момент обследования).
|
Соматическая патология по органам/системам |
СГВ n=45 |
СДК n=103 |
СРК n=62 |
|||
| абс | % | абс | % | абс | % | |
| Сердечно-сосудистая система | 9 | 20,0 | 63 | 61,2 | 3 | 4,8 |
| Бронхо-легочная система | 22 | 48,9 | 12 | 11,7 | 1 | 1,6 |
| Пищеварительная система | 2 | 4,4 | 5 | 4,9 | 40 | 64,5 |
| Эндокринная система | 5 | 11,1 | 7 | 6,8 | 4 | 6,5 |
| Нарушения обмена веществ | 1 | 2,2 | 1 | 1,0 | 3 | 4,8 |
| Мочеполовая система | 0 | 0,0 | 2 | 1,9 | 8 | 12,9 |
| Система кроветворения | 0 | 0,0 | 1 | 1,0 | 0 | 0,0 |
| Соединительные ткани | 2 | 4,4 | 1 | 1,0 | 1 | 1,6 |
| Костно-мышечная система | 2 | 4,4 | 1 | 1,0 | 0 | 0,0 |
| Глаз и придатки | 0 | 0,0 | 1 | 1,0 | 0 | 0,0 |
| ЛОР-органы | 0 | 0,0 | 2 | 1,9 | 0 | 0,0 |
| Кожа и подкожная клетчатка | 0 | 0,0 | 2 | 1,9 | 0 | 0,0 |
| Другие | 2 | 4,4 | 5 | 4,9 | 2 | 3,2 |
Предваряя изложение результатов анализа следует отметить, что основное внимание будет уделено показателям клинического исследования, предусматривающего тщательные физикальные, лабораторные и инструментальные обследования совместно с соответствующими специалистами, тогда как в ходе эпидемиологической оценки рассматриваемые в данном разделе показатели регистрировались только на основании записей в историях болезни ГКБ №1 или амбулаторных карт поликлиники №171.
Таблица 4. Соматические заболевания при СГВ, СДК и СРК по данным клинического исследования (на момент обследования).
|
Соматические заболевания по органам/системам |
СГВ n=97 |
СДК n=112 |
СРК n=115 |
|||
| абс | % | абс | % | абс | % | |
|
Дыхательная система |
27 |
27,8 |
3 |
2,7 |
3 |
2,6 |
|
Атопическая бронхиальная астма |
9 | 9,3 | 0 | 0,0 | 0 | 0,0 |
| Бронхиты | 8 | 8,2 | 1 | 0,9 | 1 | 0,9 |
| Риниты | 7 | 7,2 | 2 | 1,8 | 1 | 0,9 |
| Синуситы | 3 | 3,1 | 0 | 0,0 | 1 | 0,9 |
|
Сердечно-сосудистая система |
3 |
3,1 |
38 |
33,9 |
4 |
3,5 |
| ИБС | 1 | 1,0 | 14 | 12,5 | 1 | 0,9 |
| Гипертоническая болезнь | 2 | 2,1 | 15 | 13,4 | 2 | 1,7 |
| WPW-синдром | 0 | 0,0 | 9 | 8,0 | 1 | 0,9 |
|
Пищеварительная система |
3 |
3,1 |
7 |
6,3 |
101 |
87,8 |
| Хронический бескаменный холецистит | 1 | 1,0 | 2 | 1,8 | 8 | 7,0 |
| Реактивный панкреатит | 0 | 0,0 | 0 | 0,0 | 12 | 10,4 |
| Нарушение баланса кишечной флоры | 2 | 2,1 | 5 | 4,5 | 78 | 67,8 |
| Постинфекционный колит | 0 | 0,0 | 0 | 0,0 | 3 | 2,6 |
Другие органы и системы |
8 |
8,2 |
11 |
9,8 |
13 |
11,3 |
Установлено, что манифестация органных неврозов реализуется на фоне заболеваний внутренних органов, различных как по своим клиническим проявлениям, так и по степени тяжести.
При этом обнаруживается определенная предпочтительность ассоциаций между отдельными органными неврозами и соматической патологией, а именно – ограничение функциональных расстройств рамками одного органа/системы сопряжено со значительным возрастанием патологических изменений именно в данном органе/системе при минимальной представленности нарушений в других внутренних органах.
Так, при анализе всех форм соматической патологии, включая, наряду с клиническими диагнозами заболеваний на момент обследования диагнозы, установленные в анамнезе (по данным медицинской документации), а также нарушения субклинического уровня (дискинезии бронхиального дерева, желчевыводящих путей, пролапс трахеи и митрального клапана, лимфоидную гиперплазию слизистой толстого кишечника и др.), у пациентов с СГВ статистически достоверно преобладают заболевания дыхательной системы (43,3% случаев против 13,4% в других органах и системах[10]), с СДК – сердечно-сосудистой (57,1% случаев против 16,1% в других органах и системах), с СРК – пищеварительной (99,1% случаев против 13,9% в других органах и системах).
При этом выявляются определенные закономерности, позволяющие ранжировать степень тяжести соматической патологии при разных органных неврозах (таблица 4). При СГВ признаки соматической патологии, достигающие клинического уровня и удовлетворяющие критериям диагноза соответствующего соматического заболевания, выявляются лишь у 27,8% пациентов, тогда как у пациентов с СДК этот показатель возрастает до 33,9%, а в группе больных с СРК достигает наибольшего значения – 87,8%. Как уже отмечалось выше, приведенные соотношения могут быть представлены в виде континуума, крайние точки которого задаются СГВ и СРК: соответственно, минимальный и максимальный вклад соматической патологии. СДК по рассматриваемому показателю занимает промежуточное место между СГВ и СРК.
5.3 Коморбидная психическая патология
Изучение коморбидной психической патологии при СГВ, СДК и СРК предусматривало сравнительную оценку психопатологических нарушений на двух уровнях – синдромальном и нозологическом. Однако, в задачи эпидемиологического исследования, выполненного на базе ГКБ №1 и поликлиники №171, не предусматривали детального обследования каждого пациента с выполнением полного комплекса соответствующих дифференциально-диагностических процедур. Соответственно полученные эпидемиологические данные о спектре коморбидной психической патологии дают возможность установить лишь общие закономерности распределения психопатологических синдромов в подгруппах СГВ, СДК и СРК.
5.3.1 Синдромальное распределение психических расстройств
Результаты эпидемиологической оценки обнаруживают значимые различия в долях пациентов с определенными психопатологическими состояниями (таблица 5).
Таблица 5. Коморбидная психическая патология (синдромальный уровень квалификации) при СГВ, СДК и СРК по данным эпидемиологического исследования.
| Психическая патология |
СГВ n=45 |
СДК n=103 |
СРК n=62 |
|||
| абс | % | абс | % | абс | % | |
|
Тревожно-фобические расстройства |
39 | 86,7 | 85 | 82,5 | 19 | 30,6 |
| Панические атаки | 37 | 82,2 | 69 | 67,0 | 16 | 25,8 |
| Агорафобия | 8 | 17,8 | 56 | 54,4 | 2 | 3,2 |
| Социальная фобия | 2 | 4,4 | 4 | 3,9 | 9 | 14,5 |
| Ипохондрические фобии | 13 | 28,9 | 65 | 63,1 | 13 | 21,0 |
| Генерализованная тревога | 2 | 4,4 | 9 | 8,7 | 1 | 1,6 |
| Аффективные расстройства | 16 | 35,6 | 31 | 30,1 | 30 | 48,4 |
| Депрессивный эпизод | 2 | 4,4 | 11 | 10,7 | 23 | 37,1 |
| Дистимия | 2 | 4,4 | 6 | 5,8 | 4 | 6,5 |
| Гипоманиакальный эпизод | 12 | 26,7 | 14 | 13,6 | 2 | 3,2 |
Функциональные расстройства дыхательной и сердечно-сосудистой систем, в отличие от СРК, обнаруживают сопряженность с психическими нарушениями тревожно-фобического круга. Так, доли пациентов с признаками патологической тревоги при СГВ и СДК составляют соответственно 86,7% и 82,5%, тогда как при СРК представлены в минимальной пропорции – лишь 30,6%. В то же время среди больных с СРК значительно возрастает доля пациентов с аффективными нарушениями депрессивного круга, достигающая 43,6%. При СДК этот показатель снижается до 16,5% (р<0,01 в сравнении с СРК), а при СГВ приобретает минимальное значение – 8,8% (р<0,01 в сравнении с СРК и р<0,05 в сравнении с СДК).
Явления гипомании, напротив, в наибольшей степени представлены в подгруппе СГВ – 26,7%. При СДК этот показатель снижается до 7,8% (р<0,05 в сравнении с СГВ), а в подгруппе СРК гипоманиакальное состояние квалифицировано только у 2-х пациентов (р<0,05 в сравнении с СГВ и СДК)[11].
В результате проведенного клинического исследования, выполненного на выборке большего объема, не только получено подтверждение предварительных данных эпидемиологического исследования, но и установлены дополнительные достоверные подтверждения гетерогенности изученных органных неврозов по показателям коморбидной психической патологии (таблица 6).
Как указывалось выше, при СГВ и СДК преобладают тревожно-фобические расстройства (ТФР). В выборке клинического исследования доли пациентов с ТФР составили 93,8% для СГВ и 65,2% для СДК.
В то же время установлено различное распределение отдельных симптомокомплексов патологической тревоги. Так, при СГВ ТФР реализуются преимущественно в рамках панических атак (89,7%), в то время как другие проявления тревожных расстройств регистрируются в минимальной пропорции: агорафобия выявляется у 9,3%, ипохондрические фобии – 16,5%, социальная фобия – 2,1%, явления генерализованной тревоги – 2,1%. У пациентов с СДК выявляются иные закономерности. При столь же высокой представленности панических атак (61,6%), значительно возрастает пропорция пациентов с явлениями агорафобии – 50,0% (р<0,05 в сравнении с СГВ) и ипохондрическими фобиями – 58,0% (р<0,05 в сравнении с СГВ). По остальным проявлениям ТФР достоверных различий не обнаружено.
Таблица 6. Коморбидная психическая патология при СГВ, СДК и СРК по данным клинического исследования.
| Психическая патология |
СГВ n=97 |
СДК n=112 |
СРК n=115 |
|||
| абс | % | абс | % | абс | % | |
|
Синдромальная квалификация |
||||||
|
Тревожно-фобические расстройства |
91 |
93,8 |
73 |
65,2 |
19 |
16,5 |
| Панические атаки | 87 | 89,7 | 69 | 61,6 | 19 | 16,5 |
| субсиндромальные | 69 | 71,1 | 56 | 50,0 | 8 | 7,0 |
| синдромально завершенные | 18 | 18,6 | 31 | 27,7 | 19 | 16,5 |
| Агорафобия | 9 | 9,3 | 56 | 50,0 | 2 | 1,7 |
| Социальная фобия | 2 | 2,1 | 4 | 3,6 | 14 | 12,2 |
| Ипохондрические фобии | 16 | 16,5 | 65 | 58,0 | 13 | 11,3 |
| Генерализованная тревога | 2 | 2,1 | 7 | 6,3 | 2 | 1,7 |
|
Депрессивные расстройства |
6 |
6,2 |
19 |
17,0 |
65 |
56,5 |
| Депрессивный эпизод | 4 | 4,1 | 15 | 13,4 | 59 | 51,3 |
| Дистимия | 2 | 2,1 | 4 | 3,6 | 6 | 5,2 |
|
Гипомания/гипертимия |
29 |
29,9 |
18 |
16,1 |
2 |
1,7 |
| Нозологическая квалификация | ||||||
| Паническое расстройство | 18 | 18,6 | 45 | 40,2 | 19 | 16,5 |
| Циклотимия | 4 | 4,1 | 15 | 13,4 | 55 | 47,8 |
| Дистимия | 2 | 2,1 | 4 | 3,6 | 3 | 2,6 |
| Вялотекущая шизофрения | 3 | 3,1 | 6 | 5,4 | 16 | 13,9 |
| Ипохондрическое развитие | 14 | 14,4 | 29 | 25,9 | 17 | 14,8 |
|
с явлениями невротической ипохондрии |
2 | 2,1 | 22 | 19,6 | 6 | 5,2 |
|
с явлениями сверхценной ипохондрии |
12 | 12,4 | 7 | 6,3 | 28 | 24,3 |
| Невротические реакции | 56 | 57,7 | 13 | 11,6 | 5 | 4,3 |
В подгруппе СРК, как и по результатам эпидемиологического исследования, доля ТФР остается минимальной – 16,5%. В то же время следует отметить значительное возрастание доли пациентов с социальной фобией: 12,2% против 2,1% при СГВ (р<0,05) и 3,6% при СДК (р<0,05).
Аффективные нарушения депрессивного круга, как и по данным эпидемиологической оценки, обнаруживают противоположные ТФР закономерности распределения. В целом доля депрессивных расстройств достигает максимального значения у пациентов с СРК – 56,5% и минимальна при СГВ – 6,2%. СДК по рассматриваемому показателю занимает промежуточное положение – 17%. При этом обнаруживаются различия и в клинических проявлениях депрессивных расстройств. Так, при СГВ депрессивные эпизоды формируются по закономерностям реактивных (психогенных или нозогенных) аффективных нарушений. В сравнении с СГВ при СДК наряду с реактивными депрессивными состояниями достоверно чаще отмечаются случаи эндогенных депрессий – 13,4% против 4,1% соответственно (р<0,05). В свою очередь при СРК в большинстве случаев выявляются признаки эндогенной депрессии: 47,8% из 51,3% пациентов с депрессивным эпизодом.
Дистимические расстройства, напротив, приблизительно равномерно распределяются при всех трех вариантах органных неврозов: 2,1% при СГВ, 3,6% при СДК и 5,2% при СРК.
Гипоманиакальные состояния обнаруживают противоположные в сравнении с депрессивными закономерности распределения: наиболее часто встречаются в подгруппе СГВ – 29,9%, несколько реже при СДК – 16,1%, а при СРК признаки повышения основного аффективного фона выявляются только у 1,7% больных.
Еще один показатель, определяющий значимые различия между изученными органными неврозами – пропорции невротической и сверхценной ипохондрии. Явления невротической ипохондрии достоверно чаще встречаются при СДК – 19,6% против 2,1% при СГВ (р<0,05) и 5,2% при СРК (р<0,01) В то же время в подгруппе СРК регистрируется максимальная доля больных со сверхценно-ипохондрическими расстройствами – 24,3%. При СГВ явления сверхценной ипохондрии квалифицированы у 12,4% (р<0,05 в сравнении с СРК) больных, тогда как при СДК этот показатель еще ниже и составляет 6,3% (р<0,01 в сравнении с СРК и р=0,267 в сравнении с СГВ).
5.3.2 Нозологическое распределение психических расстройств
Нозологическая квалификация коморбидной психической патологии также позволяет установить значимые различия между изученными вариантами органных неврозов (таблица 6).
СГВ формируется преимущественно в рамках невротических реакций – 57,7% наблюдений. При СДК наряду со снижением пропорции невротических реакций до 11,6% отмечается нарастание доли тревожно-фобических расстройств (преимущественно паническое расстройство) – 40,2% (против 18,6% при СГВ, р<0,01), а также аффективных заболеваний эндогенного круга – циклотимии[12] (13,4% против 4,1% при СГВ, р<0,05). У пациентов с СРК выявляются иные соотношения: психические нарушения квалифицируются в рамках личностных расстройств в 4,3%, что достоверно реже, чем при СГВ (57,7%, р<0,001) и СДК (11,6%, р<0,05). В то же время значительно нарастает доля эндогенных заболеваний: 47,8% пациентов страдает циклотимией (против 4,1% при СГВ и 13,4% при СДК; р<0,001 и р<0,01 соответственно). Доля пациентов с вялотекущей шизофренией в подгруппе СРК достигает 13,9% - более, чем в 2 раза выше, чем при СДК (5,4%, р<0,05) и почти в 4 раза превосходит аналогичный показатель при СГВ (3,1%, р<0,01) [13].
Как и в случае коморбидной соматической патологии, психические заболевания у пациентов с органными неврозами могут быть представлены в виде континуума, крайние точки которого задаются СГВ и СРК и соответствуют минимальной (уровень личностных расстройств) и максимальной (эндогенные заболевания) степени тяжести психической патологии. СДК, как и в анализе соматических заболеваний, сохраняет промежуточное положение по этому показателю (уровень синдромально завершенных невротических расстройств тревожно-фобического круга).
5.3.3 Клинические особенности тревожно-фобических и аффективных расстройств при СГВ, СДК и СРК
По данным проведенного клинического анализа установлено, что в большинстве изученных случаев (84,3%) органные неврозы обнаруживают коморбидность с психопатологическими образованиями тревожно-фобического и депрессивного (56,5% и 27,8% соответственно). Как свидетельствуют результаты последующей психопатологической оценки, СГВ, СДК и СРК различаются не только в долях тревожной и депрессивной патологии, но и в психопатологических особенностях, как ТФР, так и депрессивных нарушений.
Синдром гипервентиляции (СГВ; n=97)
Синдром гипервентиляции в изученных случаях представлен признаками “поведенческой одышки” с чувством неполноты вдоха, невозможности “полностью расправить легкие”, ощущением нехватки воздуха, приступообразной зевотой. Такие функциональные расстройства могут сочетаться с явлениями аэрофагии (с отрыжкой воздухом), сухим навязчивым кашлем. Для пациентов с СГВ характерно усиление расстройств дыхания при эмоциональной и речевой нагрузке, в закрытых или душных помещениях, при повышенной инсоляции, в присутствии субъективно неприятных запахов.
Психическая патология у пациентов с СГВ представлена преимущественно симптомами патологической тревоги в структуре панических атак (89,7%, 87 из 97 наблюдений). Причем среди последних выявляется значительное преобладание субсиндромальных (малых по Sheehan D.V., Sheehan K. [1983]) панических атак, симптоматика которых ограничивается 1-3 соматовегетативными симптомами со стороны дыхательной системы и нерезко выраженным чувством страха – клинические особенности, свойственные проявлениям т.н. алекситимической паники (по Kushner M.G., Beitman B.D. [1990]). Подобные редуцированные панические приступы регистрируются у 89% больных СГВ. Средняя их частота в подгруппе СГВ в периоды обострений составляет 4,6+2,2 в неделю. Среди других особенностей панических приступов следует отметить их связь с внешними факторами (т.н. атрибутивные панические атаки по Kyrios M. [1997]). В качестве последних могут выступать психогенные (стрессовые), соматогенные (респираторные заболевания), а также условно патогенные факторы (душные помещения, различные резкие запахи, табачный дым и пр.). В свою очередь синдромально завершенные панические приступы встречаются только у 18 (18,6%) больных и, как правило, также имеют преимущественно атрибутивный характер (спонтанные развернутые панические атаки выявляются лишь у 9,3% пациентов). Частота синдромально завершенных панических атак в подгруппе СГВ в периоды обострений в среднем ограничивается 1,2+0,9 в неделю.
Выступающие в рамках панических атак функциональные нарушения представлены диспноэ с “форсированным” дыханием и/или затруднением вдоха, либо частым поверхностным дыханием (“дыхание загнанной собаки”). В 60,8% (59 из 97 пациентов) наблюдениях нарушения дыхания в структуре панических приступов сочетаются с алгиями в области грудной клетки, выраженность которых тесным образом связана с дыханием (болезненность, возникающая при вдохе или выдохе, кашле). Лишь у 4 больных проявления собственно СГВ ассоциируются с СФР иной локализации, прежде всего – кардиалгии, нарушения сердечного ритма (тахикардия, экстрасистолия) (3 наблюдения), парестезии и абдоминалгии (1 наблюдение). Причем, сами пациенты как бы отстраненно регистрируют нарушения в деятельности сердца и других органов, тогда как содержание страха и ипохондрических опасений ограничивается изменениями дыхания.
Несмотря на малую представленность депрессивных расстройств (5,2%) следует отметить, что во всех случаях в подгруппе СГВ явления гипотимии обнаруживают сопряженность с выраженными тревожными расстройствами с формированием тревожно-ипохондрической депрессии. В частности, в ряду клинических проявлений циклотимических депрессий (4 наблюдения) на первый план выступают панические атаки и ипохондрические фобии, сопровождающие обострения симптомов СГВ и подчиняющиеся суточному ритму с тенденцией к утяжелению в вечернее время. При этом явления собственно гипотимии, представленные нерезко выраженной апатией, снижением активности, утрированной пессимистической переоценкой степени тяжести соматического страдания, как бы отступают на второй план.
Синдром Да Коста (СДК; n=112)
Симптомокомплекс СДК представлен неприятными ощущениями или болями в области сердца (кардиалгии), чувством усиленного сердцебиения, сочетающимися с лабильностью сердечного ритма (со склонностью к тахикардии, несколько реже – экстрасистолии) и артериального давления (чаще с тенденцией к транзиторному повышению), а также сопутствующими признаками вегетативной дисфункции (локальная потливость, мраморность или похолодание конечностей, стойкий белый дермографизм).
В подгруппе СДК, как и при СГВ, преобладают симптомы тревожных расстройств, хотя суммарная доля последних в подгруппе СДК уступает соответствующему значению при СГВ (65,2% против 88,7% при СГВ). Если в подгруппе СГВ регистрируются преимущественно малые панические приступы, то у всех пациентов с СДК, страдающих ТФР, выявляются клинически завершенные формы панических атак – 39,3% (против 9% при СГВ; р<0,01). Причем в 26,8% (30 пациентов) из указанных 39,3% панические атаки оцениваются как спонтанные, не имеющие непосредственной связи со средовыми факторами. Также значительно возрастает и частота синдромально завершенных панических приступов в периоды обострений СДК, достигающая в среднем 3,5+0,7 в неделю (против 1,2+0,9 в неделю при СГВ).
В отличие от СГВ, при котором функциональные расстройства в структуре панических атак ограничиваются изменением частоты и глубины дыхательных движений с чувством неполноты вдоха, СФР при СДК более полиморфны: наряду с изменениями ритма и силы сердечных сокращений (тахикардия, экстрасистолия, усиленное сердцебиение) отмечаются колебания артериального давления с тенденцией к транзиторной артериальной гипертензии на высоте тревожного приступа, формируются полиморфные кардиалгии, включающие прокалывающие, сжимающие, давящие болевые ощущения за грудиной, в левой половине грудной клетки, а также в левой подлопаточной области. Также нередко (65 пациентов) отмечается иррадиация болевых ощущений в левое плечо и область спины. У 34 пациентов обострения симптомов СДК обнаруживают сопряженность с ощущениями головокружения, чувством слабости либо мышечного напряжения.
Как уже отмечалось ранее, при СДК депрессивные состояния выявляются у 19 пациентов (17,0%). Из них у 15 больных (13,4%) квалифицируются эндогенные депрессии легкой или умеренной степени тяжести в рамках циклотимии, у остальных 4-х имеют место дистимические расстройства. Как и при СГВ, у пациентов с СДК, страдающих циклотимией, формируются тревожно-ипохондрические (соматизированные) депрессивные состояния: нерезко выраженные явления гипотимии (подавленное, депрессивное настроение, снижение активности) перекрываются выраженными тревожными расстройствами и СФР с преобладанием симптомов кардионевроза. Депрессии также отличаются инвертированным патологическим суточным ритмом в выраженности симптоматики – отчетливое снижение настроения с нарастанием тревожных опасений ипохондрического содержания, сопряженных с усугублением симптомов СДК, паническими атаками. В рассматриваемых случаях клиническая картина СДК расширяется за счет присоединения соматовегетативных нарушений, свойственных эндогенным депрессиям – снижение аппетита, потеря в весе, нарушения сна с признаками ранней инсомнии. В отличие от классических витальных депрессий идеи самообвинения, самоуничижения не формируются. В сознании пациентов доминируют непреходящие тревожные опасения возможной сердечно-сосудистой патологии с угрозой для жизни или инвалидизации, утрированной пессимистической оценкой собственных перспектив.
Синдром раздраженного кишечника (СРК; n=115)
Клиническая картина функциональных расстройств при СРК складывается из нарушений моторной функции кишечника (изменения частоты и консистенции стула – диарея, запоры), сопряженные с абдоминалгиями, ощущением дискомфорта в области живота. Причем аномальные телесные сенсации в проекции кишечника, как правило, возникают одновременно с позывами на дефекацию и облегчаются после дефекации. Для пациентов с СРК также характерны жалобы на ощущение неполного освобождения толстой кишки, выделение слизи, чувство распирания или расширения кишечника. В большинстве наблюдений выявляются объективные признаки дисфункции нижних отделов ЖКТ, включая умеренно вздутый живот, а также болезненность и напряжение по ходу толстой кишки при пальпации.
У пациентов с СРК, также как и в подгруппе СДК, обнаруживаются спонтанные и синдромально завершенные панические приступы. Однако, психопатологическая структура этих приступов приобретает больше сходства с проявлениями панических атак при СГВ: явления пароксизмальной тревоги при СРК выступают в рамках алекситимической паники без признаков витального страха и когнитивной тревоги. Частота панических атак при СРК достигает в среднем 2,9+0,6 в неделю: показатель, сопоставимый с СДК (3,5+0,7) и достоверно превосходящий значение при СГВ (1,2+0,9).
Симптоматика панических приступов у больных с СРК достаточно мономорфна и ограничивается соматовегетативными нарушениями со стороны толстого кишечника, включающими абдоминалгии (спастические, стягивающие, режущие боли в области живота), сопровождающихся резкими и интенсивными позывами на дефекацию, чувством распирания, “бурления” в толстом кишечнике, повышенным газообразованием. Нарушения моторной функции толстого кишечника представлены преимущественно диареей (многократный и жидкий стул с чувством неполноты опорожнения кишечника), вариантов с преобладанием запоров, у пациентов с тревожно-фобическими расстройствами не выявляется. Как и в случае СГВ, сопутствующие нарушения функций сердечно-сосудистой, дыхательной и других систем, характерные для панических атак в целом, представлены рудиментарно и выявляются лишь у 4 из 19 пациентов с паническим расстройством.
В 1/3 случаев СРК у пациентов с паническим расстройством наблюдается хронификация тревожной патологии с формированием стойкой агора- и социофобии. Симптоматика агорафобии, наряду с избеганием ситуаций, провоцирующих панические атаки, включает передвижение вблизи расположения мест общественного пользования, неоднократные "ритуальными" посещениями туалета перед выходом из квартиры. Социальная фобия - страх "осрамиться" перед окружающими (скоптофобия - Ф.Н. Досужков [1963]) представлена избеганием общественных мест в связи с опасениями недержания стула и громкого "урчания" в животе.
Аффективная патология в подгруппе СРК представлена эндогенными депрессиями, которые регистрируются примерно у половины (47,8%) пациентов. В отличие от СДК, сопряженного с тревожно-депрессивными состояниями, у пациентов с СРК клинически значимых признаков тревоги не обнаруживается.
СРК формируется на фоне затяжных (более 2 лет) апатических и апато-адинамических эндогенных депрессий, преимущественно (87%) - легкой и умеренной степени тяжести. К особенностям аффективного синдрома следует отнести преобладание соматовегетативного симптомокомплекса депрессии, представленного стойким снижением аппетита, чувством неприятного (горького) привкуса во рту, значительной (более 5%) потерей в весе, явлениями поздней инсомнии и патологическим циркадным ритмом. Когнитивная составляющая депрессивного синдрома ограничивается пессимистическим отношением к состоянию здоровья, стойкой ипохондрической фиксацией на проявлениях телесного дискомфорта и нарушениях функций толстой кишки.
5.4 Закономерности формирования, клинической динамики и психосоматические соотношения при СГВ, СДК и СРК
Полученные данные о клинической динамике органных неврозов свидетельствуют, что последние характеризуются длительным хроническим течением (средняя продолжительность ОН на момент включению в выборку настоящего исследования составила 3,4+0,9 лет). Подобные затяжные формы неврозов с признаками хронификации и стойкого персистирования нередко определяются как развития [Jaspers K., 1976; Ганнушкин П.Б., 1964; Лакосинa Н.Д., Труновa М.М., 1994; Langen D, 1969; Binder H., 1967 и др.]. Закономерности динамики затяжных невротических состояний и их исходы изучались в целом ряде исследований. В частности в работе K. Ernst [1965] представлены следующие типы развития неврозов: фазный (невротические фазы, чередующиеся с бессимптомными интервалами); волнообразный (с неполными ремиссиями); однородный (динамика без четких фаз и интервалов и без смены симптоматики). В исследованиях последних лет обнаруживаются тенденции к дальнейшей дифференциации типов течения невротических расстройств. Так, И.И. Сергеев с соавт. [1998] при анализе динамики тревожно-фобических расстройств выделяют следующие варианты: пароксизмальный (фобические пароксизмы длительностью от нескольких минут до нескольких часов), рецидивирующий (повторные приступы фобий продолжительностью от нескольких недель до полугода), непрерывно-приступообразный (длительное существование фобий с периодическими приступообразными обострениями симптоматики), непрерывно-поступательный (длительное существование ТФР с постепенным усложнением симптоматики), стационарный (многолетнее существование фобий в почти неизменном виде).
В соответствии с результатами проведенного исследования течение органных неврозов реализуется в соответствии с основными вариантами динамики хронических неврозов в целом, представленными в цитируемых выше публикациях. При этом представляется возможным установить предпочтительность клинической динамики каждого из изученных органных неврозов. СГВ обнаруживает тенденцию к хроническому волнообразному течению (64% случаев). При СДК преобладает (75%) фазное (ремиттирующее) течение с чередованием обострений и ремиссий. СРК, также как и СГВ обнаруживает тенденцию к хроническому, но, в отличие от последнего, однородному течению (59%).
Далее особенности манифестации и динамики, а также психосоматических соотношений при СГВ, СДК и СРК будут представлены отдельно для каждого из изученных вариантов органных неврозов.
Синдром гипервентиляции (СГВ, n=97)
Средний возраст появления симптомов гипервентиляции в подгруппе СГВ составляет 17,2+0,9 лет. Первые симптомы СГВ регистрируются, как правило, в подростковом и приобретают синдромальную завершенность в юношеском возрасте – 64 наблюдения (66,0%). В остальных 34,% случаев СГВ манифестировал в возрасте от 18 до 36 лет.
В соответствии с результатами ретроспективной оценки в большинстве наблюдений формирование СГВ происходит вне связи с актуальным бронхо-легочным заболеванием – 88,7% (86 из 97) пациентов. Из них в 17 наблюдениях соматическая патология (бронхиальная астма, хронический бронхит и др.) развивалась спустя несколько лет течения СГВ. В остальных 11 случаях (11,3%) СГВ манифестирует на фоне атопической бронхиальной астмы или обострения хронического бронхита с астматическим компонентом (8 и 3 наблюдения соответственно).
Преморбидные особенности у большинства пациентов (82,5%) с СГВ представлены акцентуациями стенического круга, выступающими в структуре гипертимного (35,1%), истеро-гипертимного (29,9%) и экспансивно-шизоидного (17,5%) личностного склада. В остальных 17,5% наблюдений конституциональные особенности квалифицированы в рамках психастенических, ананкастических и сенситивно-шизоидных личностных аномалий.
Несмотря на типологические различия личностных свойств, примерно в 2/3 (62%) наблюдений СГВ выявляются признаки так называемой “поведенческой одышки” [Lum L.C., 1976]. Последняя реализуется поведенческими проявлениями - склонность к обеспечению постоянного притока свежего воздуха, нетерпимость к различного рода запахам. Соответственно в душных, накуренных помещениях, либо в присутствии “непереносимых” запахов у пациентов возникает ощущение удушья и другие функциональные расстройства дыхательной системы, характерные для СГВ.
В ряде современных публикаций выдвигается предположение, что реактивная лабильность такого рода формируется не только на уровне патохарактерологических аномалий, но возможно связана с врожденными или приобретенными (в результате перенесенных в раннем возрасте заболеваний) субклиническими патофизиологическими изменениями в бронхолегочной системе, определяющими повышенный уровень возбуждения слизистой воздухопроводящих путей в ответ на действие различных раздражителей [McNally R. 1994; Pine D.S. с соавт., 1994]. Подобная точка зрения находит подтверждение в результатах экспериментальных работ (с провокацией явлений СГВ в результате инъекций лактата натрия, ингаляций углекислого газа) [Suman O.E., Beck K.C., 2001; Wilhelm F.H. с соавт., 2001].
Как уже указывалось выше, в большинстве наблюдений СГВ отмечается волнообразная динамика органного невроза. Начиная с подросткового и раннего юношеского возраста под воздействием психотравмирующих и соматогенных факторов формируется чувство неудовлетворенности вдохом, нехватки воздуха (“пустое дыхание”), сухой навязчивый кашель, приступообразная зевота. У большинства пациентов с СГВ (87,6%, 85 из 97 наблюдений) конституционально обусловленные функциональные нарушения ограничиваются рамками дыхательной системы. Лишь в 12,4% (12 из 97 наблюдений) случаев нарушения дыхания сопровождаются СФР иной топической проекции (изменения частоты и ритма сердечных сокращений, нарушения моторной функции ЖКТ, парестезии, транзиторные алгии различной локализации). В этих наблюдения на протяжении определенного периода времени (от 2-х до 7 лет) клиническая картина соматизированных реакций, несмотря на доминирование нарушений дыхания, в определенной степени сопоставима с проявлениями соматизированной истерии (см. главу “Дифференциация соматизированной (конверсионной) истерии и органных неврозов”). Однако, по мере дальнейшей динамики отмечается постепенная редукция функциональных расстройств в рамках всех органных систем за исключением бронхолегочной.
Представленные функциональные расстройства у пациентов с СГВ обнаруживают сопряженность не с ипохондрическими опасениями (последние регистрируются только в 13% случаев), а с признаками манипулятивного поведения. Нарушения функции дыхания обычно не расцениваются как болезненные, а интерпретируются как следствие воздействия неблагоприятных средовых факторов (закрытые помещения, рассматриваемые пациентами как душные, при невозможности добиться от окружающих их проветривания; неприятные запахи, экспозиция известных аллергенов и т.д.).
Анализ условий экзацербации СГВ выявляет участие как психогенных (субъективно значимые ситуации, например, конфликты в семье или на работе), так и соматогенных (в первую очередь – различного рода респираторные заболевания) провоцирующих факторов. Однако соматогенно провоцированные проявления СГВ в изученной выборке отмечаются примерно в 4 раза реже, чем психогенно обусловленные.
В целом экзацербации СГВ отличаются кратковременностью. Средняя длительность обострений не превышает 4-х недель (от нескольких дней до 1,5 месяцев). После разрешения психотравмирующих ситуаций или редукции респираторного заболевания симптомы СГВ подвергаются обратному развитию. Несмотря на многолетнее персистирование чувства неудовлетворенности функцией дыхания нарастания клинических проявлений СГВ (как тяжести и количества симптомов, так и длительности обострений) не наблюдается. В периоды между экзацербациями сформировавшаяся в подростковом возрасте повышенная чувствительность к условно-патогенным факторам также не претерпевает видимых изменений (снижения порога чувствительности не регистрируется). Проявления СГВ вне отчетливых экзацербаций ограничиваются повышенным вниманием к “качеству” воздуха в помещении или на улице, некоторым запахам и преходящими ощущениями дискомфорта в области груди, “зажатости” грудной клетки, недостаточной полноты вдоха, которые, как правило, без особых усилий преодолеваются пациентами и не приводят к значимым изменениям в образе жизни и работоспособности.
Формирование СГВ на фоне клинически завершенной соматической патологии органов дыхания регистрируется в 11 случаях (11,3%) и обнаруживает несколько иные симптоматические проявления и закономерности динамики органного невроза.
Учитывая условность сопоставления столь различающихся по объемам групп пациентов, тем не менее, следует отметить, что речь идет о значительно более старшей возрастной группе пациентов: средний возраст первого развития симптомов СГВ более 24 лет (против 17 лет в остальных наблюдениях).
Симптомы СГВ формируются в рамках синдромально завершенных панических атак. Причем если, как отмечалось выше, вне клинически выраженной соматической патологии панические атаки при СГВ протекают по типу “алекситимической паники”, то у больных с бронхиальной астмой в структуре панических приступов выявляется витальный страх смерти с чувством собственной беспомощности, сопряженный с нарушениями дыхания. Пациенты высказывают опасения в возможности утраты контроля над ритмом дыхания и сообщают, что испытывают страх “задохнуться”.
Уже в первые недели после начала астматических приступов формируются признаки утрированной рефлексии в отношении любых нарушений функции дыхания. Причем многие пациенты обнаруживают способность дифференцировать проявления собственно СГВ от приступов бронхиальной астмы. Как сообщают пациенты, более “тяжелым” в таких случаях воспринимается именно приступ паники, который сопровождается ощущением растерянности, надвигающейся телесной катастрофы, тогда как при нетяжелых явления бронхиальной обструкции подобного страха не возникает, а пациент имеет опыт купирования приступа астмы соответствующими лекарственными средствами.
Дальнейшая динамика СГВ, манифестирующего на фоне соматической патологии, обнаруживает сопряженность с ипохондрическим развитием с явлениями сверхценной ипохондрии (“ригидная ипохондрия” по Смулевичу А.Б. [1987]). Доминирующей идеей становится устранение любых факторов, с которыми пациент связывает формирование приступов затрудненного дыхания. Выявляется тенденция к формированию “щадящего” образа жизни, “страховке” организма. Опасаясь ухудшения состояния, развития возможных осложнений, пациенты тщательно регистрируют малейшие изменения в ритме и глубине дыхания, даже в стационаре добиваются особого распорядка проветривания палаты, диеты, основанной на исключении широкого круга продуктов, расцениваемых в качестве аллергенов, регулярно выполняют специальные упражнения, призванные “улучшить функционирование легких”. В ряде случаев, ссылаясь на возможность развития аллергических реакций, не входят в незнакомое помещение без предварительного "углубленного" расспроса относительно качества воздуха.
По мере дальнейшей динамики, независимо от сравнительно благоприятного течения обструктивного заболевания[14], отмечается постепенное расширение круга т.н. “неблагоприятных или вредных” факторов, более отчетливыми становятся изменения в поведении. Любые проявления нарушений функции дыхания пациенты возводят в ранг обстоятельств, требующих незамедлительной коррекции образа жизни близких или условий на работе. Отчетливее становится стремление подчинить людей из ближайшего окружения – членов семьи, сослуживцев, в условиях стационара – других больных, находящихся в палате, собственному распорядку. При формальном соблюдении правил приличия, настоятельно высказываются и, как правило, реализуются требования оставлять открытыми окна даже в холодное время, часто и регулярно “проветривать” помещения, ограничивать, подчас вплоть до полного отказа, использование тех или иных парфюмерных изделий, соблюдать особые условия приготовления пищи, способствующие устранению “вредных” запахов, диетические ограничения с удалением потенциальных аллергенов и пр.
В целом показатели клинического и социального прогноза в 97 наблюдениях СГВ оцениваются как благоприятные. Несмотря на длительное многолетнее течение у всех изученных пациентов, признаков снижения трудоспособности или социальной адаптации не выявляется. Из 97 пациентов с СГВ только у 3-х пациентов была оформлена инвалидность по соматическому заболеванию (3,1%). Следует отметить, что даже из 17 лиц пенсионного возраста 9 продолжали трудовую деятельность, остальные 8 активно занимались домашним хозяйством.
В качестве иллюстрации динамики СГВ рассмотрим следующее клиническое наблюдение
Больная П., 54 года, мастер швейного цеха.
Анамнез:
Мать с 35-летнего возраста страдала бронхиальной астмой. Умерла в возрасте 69 лет от острой сердечной недостаточности. В прошлом заведовала магазином, затем пенсионерка. По характеру энергичная, напористая, последовательная в достижении поставленной цели. Умела преодолевать трудности. Высоко ценилась начальством за надежность и исполнительность. Всегда лидировала в семье, планировала бюджет, осуществляла крупные траты. Ведением домашнего хозяйства пренебрегала, стремилась переложить повседневные дела на домочадцев. К близким отношениям с дочерью не стремилась, не вникая в суть ее личных проблем, предпочитала давать директивные указания, могла накричать и даже ударить, если дочь выполнила очередное требование.
Отец: водитель, в возрасте 52 лет погиб в автомобильной аварии. Вспыльчивый, импульсивный. Злоупотреблял алкоголем, пил запоями, отмечались эпизоды патологического опьянения, лечился у нарколога.
Пробанд. Родилась от нормально протекавшей беременности, в срочных родах без патологии. В возрасте 2-3 лет перенесла пневмонию, около 2-х месяцев лечилась в стационаре. В последующем часто болела простудными заболеваниями. Однако в целом росла физически крепкой, до подросткового возраста редко жаловалась плохое самочувствие. Болезни переносила легко, с трудом удерживалась в постели даже при высокой температуре.
В детстве была активным, подвижным ребенком, с трудом могла усидеть на месте, требовала постоянного контроля со стороны взрослых.
Побаивалась властной и авторитарной матери, которая легко могла наказать, не выслушивая объяснений. Всегда старалась выполнять требования матери, чтобы не рассердить. Хотя и чувствовала некоторую отстраненность матери от личных проблем дочери, относилась к ней с уважением. К отцу из-за злоупотребления спиртным привязанности не испытывала.
В компании сверстников была заводилой, предпочитала дружить с мальчиками, слыла сорви-головой. В школе училась средне, без интереса. Хотя обнаруживала достаточно хорошие способности, легко запоминала материал, мешали отвлекаемость и непоседливость. Домашние задания выполняла небрежно, подчас забывала сделать заданное упражнение. На школьных занятиях не могла спокойно слушать объяснения, постоянно разговаривала с соседями по парте, из-за чего учителям неоднократно приходилось одергивать ее, делать замечания. С трудом дожидалась окончания уроков.
Слыла хитрой и находчивой. Придумывая разнообразные способы обмана педагогов, умела незаметно списать решение задачи на контрольных, нередко с успехом избегала требуемых преподавателями встреч с родителями по поводу неудовлетворительной успеваемости или очередного нарушения правил поведения в классе или прогулов.
Любила повеселиться, пела, нравилось ходить на танцы. Никогда не унывала, умела поднять другим настроение, в числе любимых всегда оставались уроки физкультуры, на которых значительно опережала сверстниц выносливостью и ловкостью.
В подростковом возрасте (15 лет) стала отмечать кратковременные, не более 1-2 минут, ощущения опоясывающего сдавления грудной клетки, “сбивалось” дыхание, казалось, что не может вдохнуть полной грудью. Подобные нарушения дыхания возникали только в определенных обстоятельствах - после интенсивных физических нагрузок, на фоне эмоционального напряжения, чаще – сильного недовольства или раздражения в связи с ссорами с подругами, нареканиями матери и пр. Сходное чувство дискомфорта и неполноты вдоха периодически обострялось на фоне простудных заболеваний. Поначалу не фиксировалась на этих ощущениях, относила их за счет “перенапряжения”. В том же возрасте стала отмечать “обостренное” обоняние: некоторые сильные запахи, к которым ранее была равнодушна, вызывали чувство дискомфорта, раздражение, которые иногда сочетались с ощущениями нарушения дыхания. Стала делать не свойственные ей ранее замечания матери по поводу слишком резких запахов во время приготовления пищи, периодически с раздражением говорила о грубости тех или иных духов и других парфюмерных изделий.
С детства увлекалась шитьем, что послужила толчком к выбору будущей профессии. Окончила швейный техникум, работала сначала швеей, а потом – мастером швейного цеха. В период рабочей деятельности была очень активной, деятельной, все “кипело в руках”, не ведала усталости. Часто задерживалась в цехе, могла выполнить работу за подчиненных. Всегда была на хорошем счету у начальства, умела найти общий язык с подчиненными. Без особых затруднений добивалась выполнения производственных заданий – от одних строгостью, от других – проявлением симпатии и сочувствия. Среди коллег слыла неконфликтным и неунывающим человеком.
В 21 год вышла замуж по любви. Охотно переехала от родителей на квартиру мужа. Хотя и продолжала испытывать теплые чувства к матери, была рада освободиться, хотя бы частично, от ее властной опеки. В то же время поддерживала с ней близкие отношения, помогала в приобретении лекарств для лечения бронхиальной астмы, старалась ежедневно ее навещать во время госпитализаций.
Была уверена в будущей удачной семейной жизни, так как находила много общего в характере мужа, который также, как и она, легко ладил с людьми, был “душой” компаний. Однако, в дальнейшем отношения не сложились. Спустя 3-4 года совместной жизни муж начал злоупотреблять алкоголем, по несколько раз в неделю приходил в сильном опьянении, иногда оставался на ночь у приятелей, с которыми выпивал. Несмотря на отчетливое утяжеление алкоголизма, не оставляла надежды на сохранение семьи, продолжала испытывать к мужу теплые чувства. Прилагала много усилий, организовывая консультации у различных наркологов, была готова платить большие суммы за лечение. Постепенно пришла к мысли о необходимости расторжения брака, но не решалась сделать последний шаг. Знаки внимания со стороны других мужчин были приятны, но романов не заводила.
Значительное изменение в самочувствии впервые отметила в первом триместре беременности. (25 лет). Резко усилилось ощущение скованности в груди, неполноты вдоха. Казалось, будто грудь охвачена широким тугим поясом, не может полностью расправить легкие и вдохнуть достаточное количество воздуха. Периодически, 1-3 раза в 1-2 недели чувство изменения дыхания резко обострялись, развивались приступы “удушья”: ощущения сдавления груди усиливалось, чувствовала, что в течение нескольких секунд, несмотря на осознанный, с дополнительным усилием вдох, воздух вообще не поступает в легкие. Подобные приступы продолжались от 15 секунд до 5-6 минут. Страх, сопровождавший нарушения дыхания, возникал “на мгновения”, только на высоте ощущения удушья. В то же время появлялись опасения, что у нее, как и у матери, развивается серьезное легочное заболевание. Стала раздражительной, постоянно высказывала недовольство в адрес близких. Требовала повышенного внимания к собственным проблемам. Отметила, что лучше чувствует себя на свежем воздухе, но, опасаясь приступа удушья, предпочитала, чтобы рядом был кто-либо из родных или знакомых. Пыталась заставлять мужа выходить с ней на прогулки в ближайшую к дому парковую зону. В целом оставалась активной и деятельной, продолжала вести хозяйство, справлялась с обязанностями по работе. Отчетливой подавленности, уныния не отмечала. Действовала в соответствии с намеченным планом – сначала в течение 1-2 недель решила текущие проблемы на производстве, организовала уход за дочерью с помощью матери и других родственников, и только затем обратилась к терапевту за направлением на обследование в стационар. Была госпитализирована в пульмонологическую клинику ММА им. М.А. Сеченова (где и наблюдается по настоящее время). По результатам объективных методов подтверждения бронхолегочного заболевания получено не было. Все проведенные аллергические пробы были отрицательными. Была выписана через 1 месяц с диагнозом “гипервентиляционный синдром” и рекомендациями для регулярного наблюдения у пульмонолога.
После выписки отмечалось улучшение, приступы удушья полностью редуцировались. По объективным показателям оставалась соматически благополучной. Во время беременности отмечался только незначительный токсикоз второй половины. Роды протекали нормально.
Хотя свойственные и ранее эпизодические затруднения дыхания при физических или эмоциональных нагрузках сохранялись, стойкого усугубления этих ощущений не наблюдалось, круг факторов, провоцирующих дискомфорт в области груди и ощущение неполноты вдоха остался прежним. Существенных нарушений в повседневной активности, связанных с эпизодом болезненного состояния, не отмечалось. Изменения в образе жизни ограничивались несколько более повышенным вниманием к качеству окружающего воздуха – чаще стала проветривать помещения, оставляла открытой фрамугу даже в зимнее время, более настоятельно просила близких исключить определенные парфюмерные и другие запахи в ее присутствии. Также отметила, что, несмотря на хорошую физическую выносливость, стала особо чувствительной к эмоциональным нагрузкам, связанными с алкоголизмом мужа. В дальнейшем, на протяжении жизни, несмотря на периодические обострения, 4 из которых были достаточно отчетливыми и продолжались более 1 месяца, указанные особенности сохранялась без видимой динамики. Лечилась амбулаторно с применением противовоспалительных и общеукрепляющих средств.
Наиболее отчетливые и длительные нарушения дыхания отмечались в связи со значимыми соматическими и социальными факторами. Так, в 31 и 37 лет на фоне затяжных респираторных заболеваний, расцененных как бронхит после острой вирусной инфекции верхних дыхательных путей, в течение 5-7 недель отмечались ежедневные, по 1-3 раза в сутки, приступы удушья с чувством сдавления грудной клетки. В этот период тревоги по поводу заболевания не испытывала, отмечалось лишь кратковременное, на несколько дней, нарушение засыпания с чувством напряжения в теле, неопределенного беспокойства. Также оставалась активной, оформляла больничный лист только на 1 неделю, пока сохранялась повышенная температура.
Следующее выраженное обострение, по поводу которого повторно обратилась в пульмонологическое отделение ММА, было связано со смертью матери. В первые 1-2 дня чувствовала некоторую растерянность, чувство тоски. С трудом засыпала, спала чутко, с частыми пробуждениями, в снах “видела” мать, которая “успокаивала” ее. В дальнейшем “взяла себя в руки”, участвовала в организации похорон. Через 4 дня уже вернулась к работе, снижения активности не отмечалось. Настроение постепенно выровнялось. За исключением первых дней выраженной подавленности не испытывала. В то же время, примерно через 1,5 – 2 недели после смерти матери возобновились приступы удушья, которые, на этот раз, сопровождались более выраженным страхом за свое здоровье. Во время нескольких наиболее тяжелых и продолжительных (до 5-10 минут) приступов, сопровождавшихся ощущением скованности в груди и “физической преграды” в проекции средней трети трахеи, не пропускающей воздух, отмечался страх смерти от удушья. Появились стойкие опасения, что ее может постигнуть участь матери, не могла отвлечься от тревожных мыслей о “тяжелой астме”, в связи с чем добилась госпитализации в пульмонологическое отделение.
Психическое состояние:
Выглядит соответственно возрасту. Одета аккуратно, косметикой не пользуется. Охотно вступает в беседу. Держится непринужденно.
В начале беседы просит открыть окна, ссылаясь на затрудненное дыхание. Согласна говорить на повышенных тонах из-за уличного шума, лишь бы чувствовать приток “свежего” воздуха.
Активна, речь громкая, отчетливая, с некоторым напором. Подробно и обстоятельно рассказывает о своем недуге. Сообщает о приступах затруднения дыхания, сопровождающихся ощущением нехватки воздуха, невозможностью “вздохнуть полной грудью”. Только при целенаправленном расспросе выясняется, что подобные ощущения могут сопровождаться сердцебиением, чувством слабости в теле. Игнорирует все ощущения, не имеющие отношения к дыхательной системе, и расценивает сердцебиение, общий физический дискомфорт как следствие “нервозного” состояния, обусловленного нарушениями дыхания.
Обеспокоена длительностью обострения, опасается, что у нее развивается тяжелое заболевание - бронхиальная астма, которое может привести, как и у ее матери, к стойкой утрате здоровья. При этом тревожные мысли о здоровье отличаются нестойкостью, внешних признаков беспокойства не обнаруживает.
Сообщает об особенной чувствительности к запахам. Ощущение нехватки воздуха появляется при контактах с запахами бензина, краски, лака, некоторых цветов, плохо переносит запах листьев помидоров, хотя плоды употребляет в пищу без каких либо последствий и других веществ. К числу неблагоприятных для дыхания факторов относит и некоторые парфюмерные изделия.
Говорит о некоторой избирательности в одежде. Предпочитает “свободные” платья и блузки, которая “не сжимают” грудь. В повседневной жизни не пользуется украшениями, которые носят на шее, хотя при необходимости выглядеть подобающе, например, на праздничных мероприятиях или торжествах, может без особых усилий преодолеть связанный с колье или бусами дискомфорт.
Отмечает, что комфортнее чувствует себя, если в помещение поступает свежий воздух, из-за чего подчас возникают сложности в отношениях с окружающими, как дома, так и в другой обстановке. Склонна к манипуляции. Например, может предварительно, как бы невзначай, упомянув о своей болезни, либо осознанно утрируя недомогание продемонстрировать внешним видом плохое самочувствие и затруднения дыхания. Если возникает ощущение дискомфорта в груди с чувством затрудненного вдоха, стремится произвести на окружающих такое впечатление, чтобы они сами предложили необходимое для нее проветривание.
В отделении поведение корректное, аккуратно соблюдает рекомендации врачей, не вмешивается в назначения. Избегая открытых конфликтов, старается придерживаться привычного для нее режима проветривания, легко нашла общий язык с соседями по палате.
На фоне проводимой терапии (паксил 20 мг/сут, алпразолам 2 мг/сут, атенолол 50 мг/сут) состояние улучшилось. Приступы удушья полностью редуцировались, нормализовался сон. Однако, наряду с обратным развитием признаков настоящего обострения, сохранялась приверженность к привычному распорядку и соблюдение установленных ограничений, на момент выписки продолжала отмечать эпизодические ощущения нерезко выраженной неполноты вдоха, свойственные ей в течение последних 2-х десятилетий жизни.
Соматическое состояние
Кожа и слизистые обычной окраски, умеренно увлажнены. Границы легких в пределах нормы. Аускультативно - дыхание равномерно проводится во все отделы, ЧД 16/мин, дыхание везикулярное, хрипов нет. Границы сердца не изменены. Тоны ясные, ритмичные, ЧСС 70/мин, АД 120/80, шумы не выслушиваются. Живот не вздут, обычной формы, мягкий, безболезненный во всех отделах. Нижняя граница печени - по краю реберной дуги справа. Селезенка не пальпируется. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Дизурических расстройств нет.
Данные лабораторных и инструментальных методов исследования.
Значения пиковой скорости выдоха (PEF) в пределах нормы.
Показатели ФВД (функция внешнего дыхания) – без признаков нарушений бронхиальной проходимости.
Капнографическое исследование: уровни Ра СО2 в альвеолярном воздухе ниже 30 мм рт. ст.
Анализ состава газов крови: признаки дыхательного алкалоза
Данные спирометрии: высокие значения минутного объема дыхания
ЭКГ - ритм синусовый, нормальное положение ЭОС.
Клинический анализ крови: Hb - 140 г/л, эритроциты - 5,0 млн в куб.мл, лейкоциты - 6000 в куб.мл, из них п/я - 2%, с/я - 57%, лимфоциты - 34%, эозинофилы - 2%, базофилы - 1%, моноциты - 4%.
Общий анализ мочи: удельный вес - 1010; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 2-3 в поле зрения, соли, бактерии отсутствуют.
Экспертная пульмонологическая оценка: синдром гипервентиляции.
Заключение терапевта: вегето-сосудистая дистония по гипертоническому типу.
Неврологическое состояние: Лицо симметричное, язык по средней линии, глазные щели симметричные, движения глазных яблок в полном объеме. Зрачки округлой формы, равной величины. Определяется отчетливый красный демографизм. Реакция зрачков на свет правильная, содружественная. Сухожильные рефлексы живые, симметричные. В позе Ромберга устойчива, правильно выполняет пальце-носовую пробу. Чувствительная и координаторная сферы не нарушены. Патологических знаков нет.
Заключение невропатолога: Знаков органического поражения ЦНС не выявлено.
Заключение окулиста: Глазное дно без патологии, моторно-зрачковых расстройств нет.
Заключение гинеколога: практически здорова.
Клинический разбор
В результате психопатологического анализа состояние больной квалифицировано в рамках невротических (конституционально обусловленных) соматизированных реакций, протекающих с явлениями синдрома гипервентиляции. В пользу такого заключения свидетельствуют следующие особенности состояния: субсиндромальный уровень патологической тревоги (малые панические атаки с ограниченным числом соматовегетативных нарушений дыхания, нестойкие, мономорфные ипохондрические опасения); психогенная обусловленность тревожных и соматоформных нарушений (в рамках реакции на смерть матери); тесная сопряженность клинических проявлений с признаками конституциональной “психосоматической” акцентуации на функциях дыхания.
Психопатологические нарушения ограничиваются сравнительно редкими (1-2 в 2-3 дня) малыми паническими атаками, протекающими с ограниченным числом “2-3) соматовегетативных симптомов – ощущение неполноты вдоха, “стесненности” дыхательных движений, а также редуцированными проявлениями собственно тревоги (нестойкие опасения развития тяжелого обструктивного заболевания). В течение 1 месяца настоящего обострения регистрировалось лишь 2 развернутых панических приступа с выраженными нарушениями дыхания и витальным страхом (страх смерти от удушья). Выявленные признаки избегающего поведения во время транзиторных обострений не достигают клинически завершенных проявлений агорафобии: собственно избегающего поведения не наблюдается, а отмечается лишь единичные эпизоды опасений приступа удушья в отдельных ситуация (преимущественно метрополитен), которые при необходимости преодолеваются больной и полностью подчинены выраженности симптомов СГВ.
Учитывая субсиндромальный уровень панических атак при отсутствии признаков тревоги ожидания в промежутках между паническими приступами диагноз панического расстройства представляется неправомерным.
В ряду личностных свойств доминируют признаки гипертимии – повышенная активность, работоспособность, хорошая переносимость физических нагрузок, несколько редуцированная потребность во сне, легкость установления контактов с окружающими (при синтонности и неконфликтности в отношениях).
При этом выявляются признаки, свидетельствующие в пользу конституциональной обусловленности симптомов СГВ: акцентуация на дыхательной сфере в форме т.н. “поведенческой одышки” (особая чувствительность к качеству окружающей воздушной среды и субъективно тягостными изменениями функции дыхательной системы м признаками манипулятивного поведения и принуждения окружающих к комфортным для пациентки условиям) формируется в подростковом возрасте и далее стойко персистирует на протяжении всей жизни пациентки. Особенностью последней является акцентуация на дыхательной системе, проявляющаяся особой чувствительностью (чувство неполноты вдоха, ощущение недостаточного наполнения легких)., реализуясь в эпизодических ощущениях изменения глубины и полноты вдоха. Последние возникают, как правило, при участии провоцирующих факторов – психогенных (конфликтные ситуации в семье, на производстве) или соматогенных (преходящие респираторные заболевания, беременность). В числе факторов, способствующих формированию конституционального предрасположения к СГВ в данном наблюдении, следует выделить бронхиальную астму у матери и тяжелое легочное заболевание (пневмония) в первые годы жизни, а также экзацербации симптомов СГВ в связи с поражениями верхних дыхательных путей вирусной этиологии.
Анализ психосоматических соотношений в структуре СГВ позволяет высказать следующее предположение. Коморбидные соотношения личностных расстройств и синдрома СГВ преимущественно реализуются в рамках особой “психосоматической” акцентуации, предполагающей субклинические (врожденные или приобретенные в раннем возрасте) патофизиологические/морфологические аномалии в органах дыхания. При этом соматовегетативные нарушения в дыхательной системе могут интерпретироваться как вторичные – производные от акцентуации на функциях дыхания. Их манифестация и последующие экзацербации не сопровождается видоизменением преморбидных свойств. С известной долей условности гипотетический механизм формирования симптомов СГВ можно сопоставить с механизмом отщепления, используемым в современных клинических исследованиях динамики патохарактерологических расстройств для обозначения процессов преобразования личностных комплексов в психопатологические симптомы [Смулевич А.Б., 2000] (развитие мизофобии у лиц с врожденной “сверхчистоплотностью”, навязчивой ревности у патологических ревнивцев и т.д.). В рассматриваемых наблюдениях можно предположить, что симптомокомплекс СГВ формируется по механицизму отщепления – трансформации конституциональных психосоматических проявлений (“поведенческая одышка”) в клинический синдром гипервентиляции.
Иные психосоматические соотношения выявляются при СГВ на фоне развернутых бронхо-легочных заболеваний. В этих случаях психосоматические интеракции реализуются уже на уровне клинически завершенных тревожно-фобических расстройств и бронхолегочного заболевания: проявления СГВ выступают в качестве “общих” симптомов, интегрированных в сложный соматовегетативный симптомокмплекс при одновременном участии тревожной и соматической патологии. Реализация подобного взаимодействия может протекать по 2-м механизмам психосоматических соотношений [Смулевич А.Б. с соавт., 2000] – дублирования и амплификации.
В частности, в рамках нетяжелого обострения бронхиальной астмы симптомы СГВ, сопряженные с тревожными расстройствами (субсиндромальные панические атаки) формируются в периоды между приступами соматического заболевания. На первое место в симптоматике выступают явления диспноэ, в определенной степени дублирующие острые нарушения дыхания во время приступа бронхиальной астмы: полиморфные нарушения дыхания (ощущение неполноты вдоха, чувство нехватки воздуха, желание “наполнить легкие кислородом”, пароксизмальные поперхивания, зевота). Приступ БА не осложняется патологической тревогой и проявляется удушьем, с преимущественным затруднением выдоха или надсадным малопродуктивным кашлем. В обоих случаях симптоматика носит приступообразный характер, ее возникновение связанно с внешними провоцирующими факторами. Так, анксиозные состояния провоцируются “условно патогенными” (в аспекте легочной патологии) средовыми факторами (замкнутое, душное помещение, субъективно неприятный запах, контакт с любыми поллютантами или ирритантами, нарушение диеты, связанное не с употреблением значимых при бронхиальной астме пищевых аллергенов, а, например, с приемом горячей пищи и т.д.). Приступ соматического страдания связан с типичными для атопической бронхиальной астмы факторами.
При манифестации ПА на фоне приступа бронхиальной астмы (сопровождаются более чем 15% снижением PEF, что регистрируется при проведении пикфлуометрии) (4 наблюдения) явления пароксизмальной тревоги выступают в качестве фактора амплификации нарушений дыхания. На фоне острой обратимой бронхообструкции доминируют проявления когнитивной тревоги (витальный страх). Вместе с тем, предпочтительный для приступа БА затрудненный выдох (экспираторное диспноэ) приступообразный кашель (т.н. кашлевой эквивалент приступа) с чувством сдавления грудной клетки, напряжения мышц брюшного пресса и верхнего плечевого пояса усиливается признаками соматизированной тревоги (“форсированное” дыхание, затруднение вдоха).
Синдром Да Коста (СДК, кардионевроз; n=112)
Средний возраст манифестации СДК достоверно превышает аналогичный показатель при СГВ (21,1 год против 14,6; р<0,05).
Среди личностных особенностей у пациентов СДК, в отличие от СГВ, доля гипертимных черт значительно снижается. Напротив, на первый план в большинстве наблюдений выступают астенические и тревожные свойства в рамках личностных аномалий истеро-тревожного (46,4%), психастенического (24,1%) и сенситивно-шизоидного (5,4%) круга. Еще в 13,4% выявляется сочетание тревоги с признаками ригидности психических процессов (ананкастные личности). В 9,0% наблюдений регистрируются шизоидные черты и, наконец, в оставшихся 1,8% - признаки эмоционально возбудимой личности.
Формирование симптомов СДК наблюдается на фоне соматопатической конституции (по Shneider К. [1928]) со склонностью к полиморфным соматизированным реакциям. Пациентам свойственна повышенная утомляемость с явлениями гиперестетической слабости (как при эмоциональных, так и физических нагрузках) с кратковременными нарушениями засыпания, обострением аномальных телесных ощущений (кардиалгии, цефалгии). Последние, в отличие от СГВ, не ограничиваются рамками одной (в данном случае – сердечно-сосудистой) системы. Если при СГВ расширение клинической картины СФР за счет присоединения функциональных нарушений других органов и систем встречается только в 12,4% случаев, то при СДК этот показатель возрастает до 39,3%. Более того, при СГВ, как указывалось выше, подобный относительный полиморфизм СФР отмечается только на первых этапах клинической динамики. При СДК постепенной редукции функциональных нарушений иной топической локализации не происходит. Напротив, регистрируется постепенное увеличение доли пациентов с СФР, локализующимися вне сердечно-сосудистой системы: если на момент манифестации “гетерогенные” по отношению к СДК функциональные расстройства выявляются у 24,1% больных, то в период обследования этот показатель приобретает приведенное выше значение 39,3%.
Признаки врожденных субклинических морфологических аномалий сердца (пролапс митрального клапана) выявляются примерно в 1/3 наблюдений (35,7%).
Если клинические проявления СГВ протекают с преобладанием поведенческих расстройств с выраженными манипулятивными тенденциями в сфере интерперсональных отношений и в малой степени сопряжены с ипохондрическими опасениями, симптомы СДК в большинстве наблюдений (70,5%, 79 из 112 пациентов) обнаруживают связь с явлениями невротической ипохондрии.
В сравнении с СГВ начало и последующие обострения СДК примерно в 3 раза чаще (35,7% против 11,3%) обнаруживают сопряженность с актуальной соматической патологией: ИБС (преимущественно стенокардия легких функциональных классов) – 17,0%, гипертоническая болезнь – 10,7%, WPW синдром – 8,0% Причем в большинстве из приведенных наблюдений (24,1% из 35,7%) сердечно-сосудистые заболевания предшествовали началу СДК и только в 11,6% случаев развивались через 2-5 лет после манифестации СДК.
У пациентов без клинически завершенной сердечно-сосудистой патологии на момент манифестации СДК (77,9%) регистрируется психогенно обусловленное (33,9%) либо спонтанное (34,0%) формирование симптомов кардионевроза.
Как уже отмечалось, течение СДК имеет преимущественно фазный (ремиттирующий характер) – 67,9% пациентов. Функциональные нарушения сердечно-сосудистой системы (изменения силы и ритма сердечных сокращений, транзиторные подъемы артериального давления, кардиалгии) развиваются, как правило, в структуре развернутых панических приступов с витальным страхом смерти и быстрым присоединением ипохондрических фобий (кардио-, танатофобии). Активный период, а также последующие обострения отличаются большей длительностью и варьируют от 2-х до 9-и месяцев (в среднем 3,8+0,9 месяцев). Наряду с повышенным уровнем тревоги в промежутках между паническими атаками (тревога ожидания) более, чем в 2/3 из рассматриваемых случаев регистрируются явления агорафобии, причем избегающее поведении выходит за рамки легкой и умеренной степени тяжести и обнаруживают подчиненность выраженности и частоте панических приступов (вторичная агорафобия по Дмитриевой Л.Г. [1994]). В 13,4% отмечается утяжеление клинической картины за счет аффективной патологии эндогенного круга с формированием тревожно-депрессивных состояний в рамках циклотимии. Завершение активного периода и экзацербаций сопровождается полной редукцией как тревожно-фобических и аффективных расстройств, так и симптомов СДК.
Хронификация с признаками непрерывного (однородного) течения кардионевроза, установленная в 33,1% случаев, обнаруживает сопряженность с двумя значимыми клиническими факторами – клинически завершенные середчно-сосудистые заболевания (ИБС, гипертоническая болезнь) и формирование признаков ипохондрического развития.
При этом соучастие соматической патологии реализуется не только в особенностях динамики, но и видоизменении симптомов собственно СДК. В отличие от других наблюдений СДК у пациентов с ИБС и стойкой артериальной гипертензией отмечается заметное ограничение спектра соматовегетативных нарушений. Функциональные расстройства на протяжении многих лет сохраняются преимущественно в пределах сердечно-сосудистой системы и лишь эпизодически, как правило в периоды экзацербаций, дополняются транзиторными соматоформными расстройствами иной локализации. Наиболее отчетливо подобные тенденции прослеживаются в тех случаях, когда кардиальная патология развивается на фоне сформировавшихся признаков СДК (11,6% наблюдений). Уже через несколько месяцев (2-6) после первого приступа стенокардии наблюдается редукция как функциональных нарушений в других органах и системах, так и ипохондрических фобий, выходящих за рамки кардиофобии.
Также достаточно быстро, в пределах 3-6 месяцев после манифестации сердечно-сосудистого заболевания, выявляются признаки ипохондрического развития, в структуре которого доминирующее положение занимают явления невротической ипохондрии. Наряду с формированием повышенной рефлексии в отношении функции сердечно-сосудистой системы отмечается постепенное нарастание частоты и выраженности соматизированных реакций, а также расширение числа факторов, провоцирующих функциональные нарушения сердечно-сосудистой системы с усугублением тяжести и увеличением длительности периодов экзацербации СДК. Если на начальных этапах СДК функциональные расстройства обостряются при объективно значимых социальных стрессовых факторах (утрата близкого, выходящие за рамки повседневных конфликты в семье, на производстве) или в рамках временного утяжеления сопутствующей соматической патологии, то по мере динамики с годами обнаруживается склонность к обострению СДК в связи с незначительными эмоциональными либо физическими нагрузками, а также на фоне даже минимальных признаков соматического неблагополучия. При этом симптомы СДК (кардиалгии, изменения ритма и силы сердечных сокращений, колебания артериального давления) обнаруживают сопряженность с тревожными опасениями и фобиями ипохондрического содержания (танато-, кардиофобии).
Показатели клинического и социального прогноза в группе СДК (112 наблюдений) менее благоприятны в сравнении с СГВ. Несмотря на сопоставимые доли пациентов с инвалидностью – 4 пациента (3,6%) с СДК (3,1% при СГВ) имеют 2 группу по соматическому заболеванию, инвалидность по психическому заболеванию не установлена ни в одном из наблюдений (как и при СГВ), признаки снижения трудоспособности с переходом на менее квалифицированную работу обнаруживаются у 13 (11,6%) больных с СДК (против 0% при СГВ). Причем в 10 из указанных 13 случаев отмечаются признаки непрерывного течения (в отличие от большинства пациентов с СДК) с явлениями стойкой агорафобии. Еще в 3-х случаях установлено многолетнее (4 года) дистимическое расстройство.
В качестве иллюстрации динамики СДК рассмотрим следующее клиническое наблюдение
Больная Ш., 41 год, редактор.
Анамнез: Мать (1931 г.р.). Пенсионерка, работала референтом в ТАСС. В молодости – энергичная, деятельная, последовательная в поступках. Склонна к тревожным реакциям с массивной вегетативной и конверсионной симптоматикой: сердцебиение, одышка, физическая слабость, тремор конечностей, ком в горле. К врачам не обращалась, болезненные явления редуцировались вслед за разрешением тревожащей ситуации.
Отец (1930 г.р.) умер в возрасте 68 лет. Работал начальником отдела в министерстве. Властный, резкий, нетерпимый к возражениям человек. Не считаясь с чужими интересами упорно добивался поставленной цели, мог без видимой причины накричать на домочадцев.
Беременность и роды у матери протекали без патологии. Раннее развитие своевременное. Всегда отличалась чрезмерной чувствительностью к проявлениям соматического неблагополучия. Плохо переносила простудные заболевания. На фоне повышения температуры возникало чувство физического истощения с гиперестезией к яркому свету и громким звукам, ощущением покалывания в кончиках пальцев. На протяжении всей жизни хуже чувствовала себя по утрам, с трудом просыпалась, требовалось некоторое время, чтобы обрести активность. Плохо переносила жару, быстро укачивало в автомобиле. До 10 -11 лет сохранялся страх темноты. Засыпала только при включенном свете, т.к. казалось, что в неосвещенной комнате присутствуют сказочные персонажи. В течение всей жизни сохранялся сформировавшийся в возрасте 9 лет страх высоты.
Несколько опережала многих своих сверстников в умственном развитии. В 5 летнем возрасте умела читать и писать, овладела навыками устного счета. В школьные годы училась на отлично. Быстро усваивала материал, почти не тратила времени на приготовление домашних заданий. Легче давались предметы, оперирующие точными величинами. Учителя отмечали за исполнительность, усидчивость, упорядоченность поведения.
Болезненно реагировала на любую критику в свой адрес. Была обидчивой, честолюбивой, упорно добивалась звания лучшей ученицы класса. При ответах у доски и во время публичных выступлений чувствовала тревогу, возникали опасения осрамиться, предстать невыгодном свете перед окружающими. В таких ситуациях испытывала дискомфорт, внутреннее напряжение, сопровождавшиеся сердцебиением, слабостью, повышенным потоотделением. Рыдала, когда ее оценивали ниже, чем она желала и добивалась.
Менструальная функция с 13 лет. Месячные сопровождались резкими болями в нижних отделах живота, снижением настроения с повышенной утомляемостью и раздражительностью.
В возрасте 16 лет поступила в институт, по окончании которого работала в редколлегии местной газеты. Оставалась общительной, встречалась с молодыми людьми.
В 23 года вышла замуж за одноклассника. Трезво взвесила и оценила его достоинства - высшее образование, высокая зарплата. Нравилось, что супруг добрый, уступчивый, безропотно помогал в решении бытовых проблем. Полностью переложила на него хозяйственные обязанности и заботу о материальном обеспечении семьи. Вместе с тем категорически пресекает инициативу со стороны мужа при решении значимых вопросов, осуществлении крупных трат. Домочадцы вынуждены корректировать свои планы в зависимости от самочувствия и настроения больной. В 24 летнем возрасте родила сына. Во время беременности тревожилась за здоровье будущего ребенка, строго следовала рекомендациям врачей, в случае возникновения минимальных симптомов телесного неблагополучия обращалась за медицинской помощью.
После родов, оставшись наедине с грудным ребенком (мужа призвали в армию), стала тревожной, опасалась по неосторожности причинить ребенку вред, упустить симптомы возможной болезни. На фоне тревоги чувствовала учащенное сердцебиение, прокалывающие, тянущие боли в области сердца, чувство “кома” в горле, онемение конечностей, головокружение, слабость. Отметила, что с тех пор вообще стала более восприимчивой к событиям окружающей жизни. Любые, даже малозначимые рутинные, проблемы вызывали выраженную тревогу, которая сопровождалась преимущественно кардиальными жалобами – тахикардией, различными кардиалгиями, преимущественно острого, прокалывающего характера в левой половине грудной клетки. С указанными ощущениями справлялась самостоятельно, занимая вынужденное положение (нагибаясь вперед). Тогда же впервые появились опасения за состояние сердца, возможность развития серьезной сердечно-сосудистой патологии. В результате обследования у кардиолога признаков органической патологии установлено не было, наблюдалась с диагнозом нейро-циркуляторной дистонии. Строго соблюдала назначения врача, регулярно принимала кардиотропные препараты, ограничила физические нагрузки.
Считает себя больной с 25 лет (май 1984 года). После известия о болезни сына состояние значительно ухудшилось. Отмечала усиленное сердцебиение, обострились и видоизменились болезненные ощущения в области сердца: по мере того, как прокалывающие боли возникали все реже, появились длительные и интенсивные болезненные ощущения тяжести и сдавливания за грудиной и в левой половине грудной клетки. Такие ощущения испытывала большую часть дня. В тот же период впервые появились “сердечные” приступы – резкие обострения кардиалгий с присоединением частого и усиленного сердцебиения, экстрасистолии. Причем возникновение экстрасистол с ощущением “замирания, проваливания” сердца сопровождались резко выраженным страхом остановки сердца. Во время первого панического приступа испытывала также головокружение, слабость, ватность в ногах - будто утратила чувство опоры. Почувствовала себя лучше только после вызова бригады скорой помощи и инъекции реланиума. Однако утром заметила, что слабость не прошла, сохранялось чувство неполноты вдоха, ощущение тяжести в теле. Далее подобные приступы повторялись ежедневно без отчетливой связи с какими-либо провоцирующими факторами, не могла работать. Снизилось настроение, весь день тревожилась, прислушивалась к работе сердца, не оставляли опасения, что может умереть от сердечного приступа. В июле того же года была госпитализирована в неврологический стационар, откуда с диагнозом "астено-ипохондрическое состояние" переведена в ПБ № 8. По данным выписки, на фоне повторяющихся панических приступов появился страх оставаться в пустой палате или квартире. Просила врачей не оставлять ее одну, звала на помощь при малейших изменениях в самочувствии, стала отказываться от самостоятельных прогулок, домашних отпусков, поездок на общественном транспорте, мотивируя тем, что боится в случае приступа остаться без помощи. На фоне проводимой терапии (мелипрамин 50 мг/сут, реланиум 20 мг/сут, эглонил 200 мг/сут) состояние значительно улучшилось, полностью редуцировались панические атаки, смогла оставаться одна, передвигалась вне дома без сопровождения, вернулась к работе. Вместе с тем сформировалась склонность “прислушиваться” к деятельности сердца. Прежде, чем покинуть квартиру, обязательно измеряла пульс, артериальное давление. Иногда, если чувствовала давящие боли в области сердца или “перебои” сердечного ритма, могла отложить поездку, так как возникали опасения ухудшения самочувствия.
На протяжении последующих 16 лет отмечалось 9 очерченных обострений со сходной симптоматикой длительностью от 2 до 4 месяцев, которые купировались амбулаторно: обращалась к кардиологу принимала антиаритмические средства и малые дозы транквилизаторов (диазепам, феназепам). Обострения, как правило (5 из 9), обнаруживали связь с незначительными происшествиями (ссоры с родственниками, финансовые трудности, неудачи на работе) либо соматическим недомоганием (2 из 9 обострений, пневмония в одном случае и острая респираторная вирусная инфекция - в другом), на фоне которых вновь обострялась тревога, сопровождавшаяся симптомами сердечного неблагополучия, возобновлялись приступы страха за жизнь, возобновлялись признаки избегающего поведения. В части случаев (2 из 9) отмечались спонтанные ухудшения состояния без видимой связи с внешними обстоятельствами. В периоды обострений работала через силу, приходилось часто отпрашиваться, отменяла малозначимые для нее поездки. В то же время значительного снижения работоспособности обычно не отмечалось. При необходимости командировок и интервью могла “собраться”, преодолеть страх и выполнить необходимую работу. Лишь изредка, на несколько дней приходилось оформлять больничные листы.
Выраженное и наиболее длительное обострение состояния имело место в мае 2000 года (41 год) в связи с серьезной психотравмирующей ситуацией - смертью отца. В первые 5-7 дней выглядела подавленной, отказывалась от еды, непрерывно плакала. Испытывала чувство тоски с ощущением тяжести в области сердца. С трудом засыпала, выдела яркие сны, в которых повторялись сцены общения с отцом. Через неделю стала активнее, собраннее, вернулся аппетит, стали более редкими, а затем и прекратились яркие сновидения. В то же время стала нарастать тревога. Панические приступы развивались по несколько раз в день, была двигательно возбуждена, не спала ночами. Мысли об утрате отца отошли на второй план и уступили место стойким опасениям за состояние собственного здоровья. Несмотря на отрицательные результаты медицинских обследований, даже в случае незначительного учащения пульса испытывала страх смерти от остановки сердца, вызывала "скорую помощь", повторно обращалась в поликлинику, к кардиологу, держала при себе аптечку с кардиотропными препаратами. Резко расширился круг фобического избегания. Вновь испытывала выраженное беспокойство за здоровье, когда оставалась одна, особенно в вечернее и ночное время, эпизодически отказывалась выходить из дома. С нетерпением ожидала возвращения мужа. Часто вызывала его со службы. С родными стала грубой, деспотичной - все утомляло, раздражало. Любое физическое напряжение ухудшало состояние, вызывало тревогу, страх возникновения приступа. Тогда же, в мае 2000 г., в связи с интенсивными жалобами на приступообразные боли в области сердца госпитализировалась в кардиологическую клинику ММА им. Сеченова, где находилась в течение 1 месяца. При поступлении держалась крайне демонстративно, всячески стараясь привлечь к себе внимание тяжестью своего состояния, сетовала на недопонимание ее проблем окружающими. Жаловалась на интенсивные приступы давящих, сжимающих болей в загрудинной области, возникавшие в последнюю до госпитализации неделю практически ежедневно, по несколько раз в день и длящиеся от 20 минут до 1,5 часов. Боли сопровождались ощущением усиленного и учащенного сердцебиения, казалось, что сердце "готово выскочить из груди". Иногда казалось, будто сердце проваливается, замирает. Испытывала чувство ватности в ногах, покалывания в икроножных мышцах. Каждый приступ сопровождался настолько сильным страхом, что была почти полностью убеждена в надвигающейся смерти. В интервалах между приступами ощущения “неравномерного” сердцебиения, чувство дискомфорта и давления в области сердца сохранялись. В связи с этим требовала постоянного внимания медицинского персонала, других пациентов, опасалась выходить на улицу.
На фоне стойкой тревоги отмечалась повышенная раздражительность, нервозность. Не переносила громких звуков, яркого света. Сон был тревожным, с частыми пробуждениями.
В результате обследования был установлен диагноз артериальной гипертензии, получала соответствующую терапию. В то же время в связи признаками тревожных расстройств наблюдалась психиатром в межклиническом психосоматическом отделении на базе кардиологической клиники ММА. На фоне проводимой монотерапии психотропными средствами (паксил 40 мг/сут) отмечалась лишь частичная редукция симптоматики. Удовлетворительный эффект был достигнут после присоединения к психофармакотерапии (паксил 40 мг/сут) гипотензивных и антиаритмических препаратов (пропранолол 40 мг/сут): артериальное давление нормализовалось, развернутые панические приступы редуцировались, выровнялось настроение, восстановился сон и аппетит. Вместе с тем сохранялось обостренное самонаблюдение, настороженность перед возможным ухудшением состояния; тщательно следила за своим соматическим состоянием: по несколько раз в день измеряла АД, частоту сердечных сокращений. Любые отклонения в этих параметрах сопровождались возобновлением опасений за состояние сердца - больная становилась беспокойной, требовала незамедлительного оказания помощи (обычно внутримышечных инъекций транквилизаторов).
Соматическое состояние. Кожные покровы бледные, видимые слизистые не изменены, В легких дыхание везикулярное, хрипов нет. Тоны сердца несколько приглушены, ритмичные. ЧСС 80 ударов в 1 мин., АД 150/90 мм рт. ст. Живот мягкий при пальпации безболезненный. Печень и селезенка не увеличены. Дизурических явлений нет.
Данные лабораторных и инструментальных исследований:
Клинический анализ крови: Hb - 130 г/л, эритроциты - 4,9 млн в куб.мл, лейкоциты - 7200 в куб.мл, из них п/я - 5%, с/я - 55%, лимфоциты - 30%, эозинофилы - 5%, базофилы - 1%, моноциты - 4%. Общий анализ мочи: удельный вес - 1018; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 2-3 в поле зрения, соли, бактерии отсутствуют. Биохимический анализ крови (трансаминазы, белок и белковые фракции, печеночные пробы, сахар крови) без отклонений от нормы. Сахарная кривая с двойной сахарной нагрузкой нормальная. Рентген органов грудной клетки без особенностей.
ЭКГ - Ритм правильный, исходит из синусового узла. Вертикальное положение электрической оси сердца. Процесс реполяризации не нарушен. Выявляются умеренные признаки гипертрофии левого желудочка.
Экспертное заключение кардиолога: Артериальная гипертензия.
Окулист: Зрачковых и глазодвигательных нарушений нет. На глазном дне: диски зрительных нервов с четкими границами, сосуды сетчатки не изменены.
Отоларинголог: Органической патологии со стороны ЛОР органов не выявлено.
Консультация невропатолога: очаговой неврологической симптоматики не обнаружено. Дермографизм красный, нестойкий, симметричный. Кожная температура в пределах нормы. Повышенная потливость ладоней и стоп. Орто-клиностатическая проба: учащение пульса на 15 ударов в минуту, замедление на 5 ударов в минуту. Рефлекс Ашнера: замедление пульса на 10 уд. в мин. Зрачки правильной формы, d=s. Носогубные складки симметричны. Язык по средней линии. Нарушений чувствительности не выявлено. Сухожильные и надкостничные рефлексы оживлены, симметричны. Пиломоторный рефлекс оживлен, симметричен без иррадиации.
Психическое состояние: Выглядит соответственно возрасту. Ювенильного телосложения. Пониженного питания. Носит короткую прическу. Одета ярко, пользуется косметикой. Выражение лица страдальческое, на глазах слезы. Говорит нарочито тихим голосом, манерно растягивает слова. Выражение лица, интонация голоса не меняются в зависимости от темы беседы. Речь в форме монолога, подробно повествует о своем состоянии, которое описывает в малейших деталях, часто использует медицинские термины. Становится чрезвычайно вязкой и обстоятельной в изложении свои жалоб, указывая точные даты появления тех или иных ощущений, называет по именам людей, которые были свидетелями ухудшения ее самочувствия. Задает вопросы о вероятности смерти от сердечного приступа, просит истолковать те или иные симптомы.
Высказывает множество жалоб, касающихся функций сердечно-сосудистой системы, главными из которых считает тягостные ощущения тяжести, сдавливания в области сердца и явления экстрасистолии. Отмечает, что наиболее выраженный, буквально панический страх смерти полностью ею овладевает, когда сердце “останавливается”. Говорит, что в таких случаях не может себя контролировать, готова на все, лишь бы предотвратить смертельный исход приступа, поэтому незамедлительно зовет медицинский персонал. Хотя понимает, что большинство ее ощущений связано с невротическими расстройствами, во время приступа не может преодолеть страх, частично утрачивает возможность контролировать свои эмоции и поведение.
Соглашается с тем, что ее постоянная фиксация на проявлениях сердечной деятельности – регистрация пульса, артериального давление, склонность прислушиваться к ритму сердца и ощущениям в левой половине грудной клетки, не имеют объективного обоснования. Тем не менее указывает, что эти действия совершает уже как бы неосознанно, “автоматически”, так как за последние 3-4 года чувствовала себя полностью здоровой лишь по несколько дней в течение каждого месяца.
После выписки из кардиологического отделения оставалась под наблюдением в межклиническом психосоматическом отделении при отделении кардиологии ММА им. И.М. Сеченова. На фоне амбулаторного лечения в течение 2-х месяцев (паксил 40 мг/сут., анаприлин 25 мг/сут) состояние оставалось стабильным, подъемов АД не отмечалось, жалобы на неприятные телесные ощущения, страх перед дальними поездками и использованием метрополитена полностью редуцировались.
Клинический разбор
На момент обследования статус определяется тревожно-фобическими расстройствами, представленными спонтанными синдромально завершенными паническими атаками и признаками агорафобии, а также стойкими явлениями невротической ипохондрии – утрированная фиксация на функциях сердечно-сосудистой системы, стойкие ипохондрические опасения тяжелого сердечного заболевания, явления кардиофобии и танатофобии. Состояние больной квалифицировано в рамках невротического (ипохондрического) развития (Лакосина Н.Д. с соавт., 1994) с тенденцией к фазному течению. В пользу такой квалификации свидетельствуют и данные анамнеза: начиная с 25 летнего возраста после манифестации тревожно-фобических расстройств и симптомов СДК наблюдается отчетливое заострение преморбидно свойственных черт – конституциональной тревоги со склонностью к формированию тревожно-ипохондрических соматизированных реакций. Динамика преморбидных личностных свойств реализуется в нарастающей тревожной фиксации на функциях сердечно-сосудистой системы, а также изменениях клинической картины психогенно и соматогенно обусловленных реакций: формирование синдромально завершенных панических атак с присоединением агорафобии, нарастание признаков эмоциональной лабильности с увеличением длительности и частоты обострений тревожных и соматоформных расстройств.
Учитывая фазный характер экзацербаций представляется обоснованным дифференциальный диагноз с циклотимией. В анамнезе имеются указания на 2 обострения тревожных расстройств и симптомов кардионевроза, протекавших с явлениями гипотимии. В первом из них, сформировавшемся в послеродовом периоде, депрессивная симптоматика представлена рудиментарно, ограничивается нерезко выраженным чувством подавленности при отсутствии типичных диагностических признаков эндогенной депрессии (витальная тоска, идеи самообвинения, патологический циркадианный ритм в колебаниях тяжести симптомов, стойкие изменения аппетита и веса), что свидетельствует против диагноза циклотимии.
Повторно отчетливые депрессивные симптомы регистрируются в рамках последнего обострения. Однако и в данном случае нет достаточных данных для подтверждения эндогенной природы депрессивных расстройств. Напротив, выявляются отчетливые признаки психогенной депрессивной реакции – связь экзацербации симптоматики со значимым психотравмирующим фактором (смерть отца), содержательный психогенный комплекс (стойкие мысли о понесенной утрате), сравнительно быстрая редукция явлений гипотимии (в течение первых недель после начала обострения), а также отсутствие указанных выше диагностических признаков эндогенной депрессии.
Несмотря на отчетливую динамику личностных свойств, состояние пациентки не соответствует критериям вялотекущей шизофрении. Против эндогенно-процессуального характера заболевания свидетельствуют следующие факты: динамика личностных черт не выходил за пределы усиления преморбидно свойственных особенностей (истеро-тревожная личность со склонностью к формированию соматизированных ипохондрических реакций); отсутствуют признаки шизоидных изменений личности и редукции энергетического потенциала (изменения в образе жизни, отражающие невротическое развитие, не сопровождаются заметным снижением активности, социальной адаптации и работоспособности); как манифестный период, так и экзацербации сопряжены с воздействием психотравмирующих либо соматогенных факторов и не обнаруживают признаков аутохтонного течения и расширения круга психопатологических нарушений.
Симптомы СДК манифестируют на фоне конституциональных особенностей, свойственных большинству пациентов этой подгруппы. В преморбиде выявляются отчетливые признаки соматопатической конституции [Schneider K., 1928] – повышенная истощаемость, склонность к соматизированными невротическими реакциями в ответ на воздействия различных факторов, как психогенных, так и соматогенных: на фоне конфликтных и других социально-значимых ситуаций, а также различного рода простудных и других заболеваний формируются вегетативные и конверсионные нарушения, сопряженные с ипохондрическими опасениями.
Признаки соматопатической конституции сопряжены с истерическими и тревожными чертами: жажда признания, тщеславие и склонность к манипулятивному поведению для удовлетворения своих потребностей сочетаются с фобическими образованиями (страхи темноты, одиночества, публичных выступлений). О врожденном характере этих патохарактерологических проявлений свидетельствует тот факт, что те же личностные особенности обнаруживаются у матери больной.
Манифестация кардионевроза имела место в 25 лет в рамках психогенно спровоцированного тревожно-депрессивного состояния, протекавшего с развернутыми паническими атаками и явлениями агорафобии.
К особенностям панических атак следует отнести то обстоятельство, что уже на начальных этапах заболевания среди типичных для панического расстройства соматовегетативных проявлений (симптомы вегетативной дисфункции) доминируют функциональные нарушения сердечно-сосудистой системы – кардиалгии, нарушения частоты и силы сердечных сокращений, подъемы артериального давления, при редуцированности нарушений функций других органных систем. Соответственно характеру аномальных телесных ощущений формируются и ипохондрические фобии, представленные типичными для больных СДК явлениями кардио- и танатофобии. Также следует отметить и особенности тревожных расстройств в периоды между паническими приступами: наряду с присущими паническому расстройству признаками т.н. тревоги ожидания формируются явления невротической ипохондрии с утрированной фиксацией на функциях сердечно-сосудистой системы и ипохондрическими опасениями возможного развития серьезной сердечной патологии.
Агорафобия в данном наблюдении выступает в ряду проявлений невротической ипохондрии, носит вторичный характер по отношению к соматоформным симптомам. Волнообразный характер течения агорафобии повторяет обострения, которые реализуются в виде очерченных фаз длительностью от 2 до 4 месяцев. Тяжесть избегающего поведения на протяжении всей болезни варьирует от легкой до умеренной степени: круг фобических ситуаций ограничивается положениями, в которых больной не может быть оказана экстренная медицинская помощь, в зависимости от выраженности кардиофобии, а также кардиалгий и нарушений сердечного ритма.
В процессе динамики по мере формирования признаков ипохондрического (невротического) развития клинические проявления соматизированных реакций постепенно утрачивают полиморфизм (редукция функциональных расстройств других систем и конверсионных нарушений) и формируют стойкий симптомокомплекс кардионевроза, в дальнейшем сохраняющийся без каких-либо значимых изменений. При этом основное место в ряду клинических проявлений у данной больной занимают явления невротической ипохондрии со склонностью к выявлению телесных сенсаций (симптомы кардионевроза) и кардиофобии.
Среди особенностей периодических обострений кардионевроза следует отметить сопряженность с психогенными и, реже, соматогенными факторами (спонтанное обострение имело место только в 2 из 9 случаев). При этом клиническая картина обострений выходит за рамки реактивных состояний: уже в течение первых 1-2 недель после воздействия психотравмирующей ситуации признаки психогенного комплекса полностью замещаются явлениями кардионевроза, сопряженными с невротической ипохондрией и тревожно-фобическими расстройствами. С другой стороны необходимо указать на возможность влияния на клиническую картину формирующегося соматического заболевания в рамках сердечно-сосудистой системы – артериальной гипертензии, окончательно верифицированной в результате последнего обследования в специализированной клинике. В представленном наблюдении, как и в половине изученных случаев СДК, нельзя исключить связи функциональных нарушений сердечно-сосудистой системы как с явлениями патологической тревоги (в рамках панических атак в периоды экзацербаций, а также невротической ипохондрии), так и соматической патологии. Кардиалгии, колебания артериального давления с тенденцией к повышению, нарушения ритма и силы сердечных сокращений формируются в качестве общих для патологической тревоги и артериальной гипертензии симптомов. Дополнительным обоснованием подобной интерпретации СФР в представленном случае служит и факт удовлетворительного эффекта фармакотерапии только в результате комбинированного применения кардиотропных и психотропных средств.
Структура коморбидных соотношений функциональных нарушений в сердечно-сосудистой системе и конституционально обусловленных свойств при СДК определяется ассоциированными с расстройствами личности соматовегетативных расстройств. В отличие от СГВ, при котором выявляются признаки сопряженности нарушений функции дыхания с особой “психосоматической” акцентуацией, и, соответственно, вторичный по отношению к конституциональным свойствам характер соматоформных расстройств, симптомы СДК выступают как первичные клинические образования. В пользу такой интерпретации свидетельствует относительный полиморфизм соматовегетативных нарушений, представленных в ряду свойственных преморбидно соматизированных ипохондрических реакций. В рамках последних отмечаются не только преходящие нарушения функций различных органов и систем, но и отдельные конверсионные симптомы. При этом необходимо подчеркнуть четкую очерченность манифестаций и экзацербаций СДК, в клинической картине которых формируются симптомы, не обнаруживающие непосредственной связи с преморбидными свойствами.
Соответственно взаимодействие формирующихся как относительно независимых от конституциональных особенностей и потому первичных по отношению к свойствам личности симптомов СДК (кардиалгии, нарушения ритма сердечных сокращений, колебания артериального давления) с личностными структурами сопровождается не трансформацией патохарактерологических проявлений в психосоматические (как в случае СГВ), а усложнением клинической картины. В рамках фазно протекающих экзацербаций СДК (как психогенно и соматогенно обусловленных, так и спонтанных) происходит активизация, а в последующем и интеграция в структуру формирующегося психосоматического симптомокомплекса функциональных расстройств в рамках сердечно-сосудистой системы, отражающих процессы конституциональной реактивности. Иными словами результаты сопоставления СГВ и СДК в данном аспекте можно сформулировать следующим образом: в динамике СГВ наблюдается “отщепление” симптомокомплексов функциональных нарушений от конституциональной структуры, тогда как при СДК, напротив, в процессе взаимодействия преморбидных личностных свойств с симптомами кардионевроза происходит видоизменение (трансформация) структуры личностного расстройства.
У больных с клинически завершенной сердечно-сосудистой патологией клинические манифестации СДК (как и СГВ у пациентов с бронхолегочными заболеваниями) выступают в качестве “общих” симптомов, формирующихся в результате взаимодействия патологической тревоги и соматической патологии сердечно-сосудистой системы, реализующегося по механизмам дублирования и амплификации.
В частности, на фоне стенокардии легких функциональных классов симптомы СДК, сопряженные с тревожными расстройствами (в рамках панических атак, генерализованной тревоги или тревожно-депрессивных расстройств), формирующиеся вне ангинозных приступов, дублируют симптомы ИБС. Нарушения ритма и силы сердечных сокращений (тахикардия, экстрасистолия, ощущение усиленного сердцебиения), кардиалгии (болевые ощущения колющего, давящего, сжимающего характера), подъемы артериального давления сочетаются с витальным страхом, ипохондрическими фобиями (кардио-, танатофобия), но в отличие от типичного ангинозного приступа, не сопровождаются отрицательной динамикой ЭКГ. Хотя в обоих случаях симптоматика носит приступообразный характер, ее возникновение связанно с различными внешними провоцирующими факторами. Так, анксиозные состояния формируются преимущественно в связи с эмоциональными нагрузками либо спонтанно, тогда как приступы стенокардии провоцируются, как правило, физической нагрузкой.
При манифестации тревожных расстройств с симптомами СДК одновременно с приступом стенокардии (сопровождаются ЭКГ-признаками ишемии миокарда) явления пароксизмальной тревоги выступают в качестве фактора амплификации кардиальной патологии. На фоне типичных ангинозных болей формируются явления когнитивной тревоги (витальный страх). Вместе с тем, предпочтительный для приступа стенокардии болевой синдром (сжимающие, давящие боли в загрудинной области) усиливается признаками соматизированной тревоги (кардиалгии прокалывающего характера, выраженные изменения ритма, ощущение усиленного сердцебиение, изменение общего самочувствия). В результате клиническая симптоматика выступает как неадекватно более тяжелая в сопоставлении с объективными признаками ишемии.
Синдром раздраженного кишечника (СРК; n=115)
Средний возраст манифестации СРК наибольший для изученных органных неврозов и достоверно превышает аналогичный показатель как при СГВ, так и при СДК (26,3 лет против 14,6 и 21,1 лет соответственно; р<0,01 и р<0,05).
Если в ряду преморбидных особенностей при СГВ отмечалось преобладание явлений гиперстении, а в подгруппе СДК – астенических черт, то среди преморбидных личностных свойств пациентов с СРК доминируют явления ригидности, тугоподвижности психических процессов (утрированная склонность к порядку, устоявшемуся образу жизни с негативным отношением к любым его изменениям, недостаток способности к творческой активности), выступающие в рамках акцентуаций шизоидного (47,0%) и ананкастного (36,5%) типа.
В то время как клинические проявления СГВ протекают с преобладанием поведенческих расстройств с выраженными манипулятивными тенденциями в сфере интерперсональных отношений и в малой степени сопряжены с ипохондрическими опасениями, а симптомы СДК обнаруживают связь преимущественно с явлениями невротической ипохондрии, то у больных с СРК соматовегетативные нарушения перекрываются с явлениями сверхценной ипохондрии.
В отличие от СГВ и СДК формирование симптомов СРК не обнаруживает видимой связи с конституциональными особенностями. Свойственные преморбидно пациентам с СГВ и СДК соматизированные реакции с функциональными нарушениями в соответствующих органах/системах в подгруппе СРК встречаются менее, чем в ¼ наблюдений. В то же время при СРК отмечается значительное увеличение доли участия гастроэнтерологической патологии в манифестации и динамике органного невроза.
Если при СГВ и СДК представляется возможным выделить предпочтительные варианты динамики органных неврозов – непрерывное волнообразное течение в первом случае и фазное, ремиттирующее – во втором, то при СРК обнаруживаются примерно равные пропорции непрерывного и фазного течения функциональных расстройств ЖКТ с незначительным преобладанием последнего (44,1% и 55,9% соответственно).
В периоде манифестации симптомы СРК, как правило (72,2%), против 11,3% при СГВ и 35,7% при СДК) формируются в ряду клинических проявлений острой транзиторной патологии желудочно-кишечного тракта (пищевые инфекции, интоксикации). Однако, по мере редукции органической патологии функциональные нарушения кишечника не претерпевают обратного развития и в дальнейшем стойко персистируют в структуре симптомокомплекса СРК. Клинические проявления СРК (мономорфные абдоминалгии неизменной локализации, диарея, явления метеоризма) интегрируются в симптомокомплекс сверхценной ипохондрии и полностью определяют его содержание - идеи восстановления здоровья нормализацией функционального состояния толстого кишечника, сопровождающиеся созданием систем ограничений в питании с постепенным исключением из рациона все большего количества пищевых продуктов. Проявления СРК стойко персистируют на протяжении многих лет, сохраняя доминирующее значение в структуре ипохондрического развития[15], как правило, лишь с незначительными колебаниями тяжести абдоминалгий и нарушений моторных функций ЖКТ. Причем изменения в выраженности симптомов СРК сопряжены не столько с психогенными (как при СГВ), сколько с соматогенными факторами - отклонения от сложившегося стереотипа питания, а также изменения в привычной схеме фармакотерапии.
Фазное течение СРК отмечается преимущественно (34,5%) на фоне нетяжелых хронических заболеваний пищеварительной системы (хронический бескаменный холецистит, хронический панкреатит, стойкие нарушения бактериального состава кишечной флоры и др.). При этом обострения СРК обнаруживают сопряженность с динамикой эндогенного аффективного заболевания – циклотимии (47,8%) (в остальных 8,1% из 55,9% случаев фазного течения в подгруппе СРК квалифицировано паническое расстройство) и формируются в рамках затяжных ипохондрических депрессий. В этих случаях по мере редукции явлений гипотимии функциональные нарушения также претерпевают обратное развитие вплоть до полной нормализации функций кишечника.
Показатели клинического и социального прогноза при СРК менее благоприятны, чем при СГВ и СДК. У 4-х пациентов с СРК установлена 2-я группа по психическому заболеванию (вялотекущая шизофрения), тогда как при СГВ и СДК не регистрировалось ни одного случая инвалидизации вследствие психической патологии. Признаки снижения трудоспособности с переходом на менее квалифицированную работу (либо временным отказом от трудовой деятельности из-за обострения СРК и коморбидной патологии) за период течения заболевания обнаруживаются примерно у пятой части пациентов (20,8% против 11,6% при СДК и 0% при СГВ).
В качестве иллюстрации фазного течения СРК рассмотрим следующее клиническое наблюдение
Больная И., 33 года, не работает
Наследственность манифестными психозами не отягощена.
Отец 60 лет, работает шофером. По характеру активный, общительный, жизнерадостный, любитель шумных компаний. В семье занимает положение лидера.
Мать 50 лет, по характеру тихая, спокойная, уравновешенная, заботливая по отношению к детям и внукам. Полностью находится в подчинении своего мужа, во всем ему потакает, оставляя на его долю решение всех семейных проблем.
Пробанд. Родилась от нормально протекавшей беременности, в срочных родах. В раннем возрасте развивалась своевременно. Оставалась на домашнем воспитании, в детский сад не ходила. С детства была активной, подвижной, общительной, при этом простой и непритязательной в отношениях с другими. Имела много подруг, была заводилой в шумных подвижных играх. В школе училась средне, интереса к учебе не проявляла, какими-либо особыми способностями к учебе не отличалась. Мечты и планы сводились к удачному замужеству, счастливой семейной жизни.
Все свободное время проводила с подругами, любила посплетничать, обсудить бытовые проблемы. После 8-го класса вышла замуж за довольно состоятельного односельчанина, что для нее было главным аргументом в пользу избранника. В этом браке имеет 3-х детей, беременности и роды протекали без патологии. Всегда беспрекословно подчинялась мужу, не была склонна к жалобам, полностью вела домашнее хозяйство, не вникая в профессиональные проблемы супруга. С радостью принимала гостей, считалась хорошей хозяйкой, с удовольствием готовила, любила веселье.
Всегда считала себя здоровой, отличалась физической выносливостью. Простуды и другие недомогания переносила легко, “на ногах”.
Заболела в возрасте 31 года, когда без видимых причин появилось и стало нарастать чувство физической слабости, стала отмечать не свойственную ранее усталость после привычных нагрузок. Снизилось настроение, постепенно становилась все менее веселой и активной. Тогда же впервые появились тянущие и ноющие боли в области живота по ходу толстого кишечника, которые в первые месяцы были связаны с приемом любой пищи. Такое изменение состояния сопровождалось периодическими запорами (примерно 1 раз в неделю на 2-3 дня) с нарастающим ощущением переполнения в кишечнике и обострением болей. В течение первого года болевые ощущения постепенно утратили связь с едой, стали более длительными и тягостными, сохранялись в течение всего дня. В то же время локализация болей не изменилась.
Неоднократно обращалась к терапевтам и гастроэнтерологам. Назначались различные виды ферментных препаратов и слабительные, проводилась корректировка диеты. Однако эти мероприятия облегчения не приносили. Напротив, отмечала усугубление подавленности, спустя 1,5 года после начала болезни появились отчетливые суточные колебания в самочувствии. Просыпалась рано, примерно в 4-5 часов утра с чувством тоски, “душевной” тяжести в эпигастрии. В течение 2-3 часов могла лежать в постели, плакала. При этом испытывала сильную слабость во всем теле, не было сил встать, особенно тягостными воспринимались тянущие и ноющие боли по ходу толстой кишки. Все чаще появлялись мысли о тяжелой, неизлечимой и прогрессирующей болезни. На высоте тоски и болей состояние становилось “невыносимым”, возникало желание умереть, чтобы прекратить страдания. Испытывала чувство вины перед близкими за то, что стала “немощной”, вынуждена перекладывать часть своих обязанностей на мужа и дочерей. Продолжала выполнять работу по дому, считала, что должна, пока позволяют силы, воспитывать и кормить детей. Однако любые, даже самые незначительные нагрузки, требовали мобилизации воли, осознанных усилий, чтобы преодолеть слабость и апатию. Утратила аппетит, в первой половине дня не могла заставить себя съесть что-либо, похудела примерно на 10 кг.
В связи с ухудшением состояния и отсутствием эффекта от амбулаторной терапии была направлена в отделение кишечных заболеваний клиники им. В.Х.Василенко.
Психическое состояние.
Выглядит старше своих лет, пикнического телосложения, одета скромно, косметикой не пользуется. Многократно извиняется за то, что выглядит недостаточно аккуратно, ссылаясь на отсутствие физических сил для того, чтобы привести себя в порядок. В беседу вступает охотно. Взгляд печальный, плаксива, вымученно улыбается, пытаясь показать расположение к врачу. Жесты скудные. Речь замедленная, голос тихий, ответы после довольно продолжительной паузы.
Словарный запас беден, суждения конкретны, примитивны. Собственной концепции заболевания не имеет, повторяет заключения гастроэнтерологов. Точно выполняет все рекомендации, собственной инициативы в подборе лекарств и диеты не проявляет. Жалуется на монотонные изнуряющие “тянущие” боли внутри живота по ходу толстой кишки. Болезненные ощущение локализуются преимущественно в правой подвздошной области, периодически иррадиируют по ходу поперечной кишки в левую подреберную область. Отмечает, что не чувствует вкуса пищи, все кажется пресным, постоянно присутствует ощущение горечи во рту, при значительном ухудшении аппетита ест через силу, т.к. понимает “что это необходимо”. Жалуется на слабость, утрату способности переносить повседневные нагрузки, не может справляться с хозяйством, большую часть дня вынуждена лежать. Отмечает стойкие запоры, по 5-7 дней не бывает стула, отсутствуют даже позывы на дефекацию. На протяжении первой половины дня обычно не поднимается с постели, чувствует себя обессиленной, вялой. Суцидальные мысли отрицает, хотя при целенаправленном расспросе выясняется, что нередко думает о смерти как об избавлении от страданий, испытывает чувство безысходности. Говорит, что утратила интерес к жизни, все окружающее стало безразличным, окрашенным в “серые” тона. Единственные чувства, которые сохранились – любовь к близким, желание заботиться о детях: постоянно думает о них, сетует, что не может, как раньше, активно помогать, считает, что стала обузой для семьи. К вечеру состояние несколько улучшается, становится более подвижной и активной, менее выражены боли в животе. Сон стойко нарушен, всю ночь проводит в полудреме, просыпается рано. Со слезами на глазах говорит, что утратила свойственную ранее общительность, жизнерадостность. Будучи сосредоточенной на болях, осознает изменения в психическом состоянии, однако, считает их результатом соматического страдания и мучительных болей в животе.
Соматическое состояние:
Правильного телосложения, удовлетворительного питания. Видимые слизистые чистые, обычной окраски. В легких - дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Пульс хорошего наполнения, ритм правильный, ЧСС-75 ударов в мин., АД-130/70 мм рт.ст. Живот мягкий, болезненный при пальпации по ходу толстой кишки. Симптомы раздражения брюшины отсутствуют. Печень и селезенка не пальпируются. Границы перкуторно ¾ в пределах нормы. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание не нарушено.
Данные лабораторных и инструментальных исследований.
ЭКГ - ритм синусовый, нормальное положение ЭОС.
Клинический анализ крови: Hb - 144 г/л, эритроциты - 5,2 млн в куб.мл, лейкоциты - 6900 в куб.мл, из них п/я - 2%, с/я - 56%, лимфоциты - 35%, эозинофилы - 2%, базофилы - 1%, моноциты - 4%.
Общий анализ мочи: удельный вес - 1017; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 2-3 в поле зрения, соли, бактерии отсутствуют.
Результаты бактериологического обследования кала: выявлены дисбиотические изменения микрофлоры кишечника, проявляющиеся в снижении содержания лактобактерий до 3,3 x 109, бифидобактерий до 3,0 x 109, увеличении клостридий до 1.0 x 109 в испражнениях.
УЗИ органов брюшной полости: желчный пузырь имеет форму “песочных часов”, выявлены признаки хронического бескаменного холецистита вне обострения на фоне гипомоторной дискинезии желчевыводящих путей
ЭГДС: патологии пищевода, желудка, 12-перстной кишки не выявлено.
Колоноскопия: органической патологии не выявлено, выраженные явления гипомоторики толстой кишки с явлениями лимфоидной гиперплазии слизистой.
Экспертное гастроэнтерологическое заключение: синдром раздраженной толстой кишки, хронический бескаменный холецистит вне обострения, гипомоторная дискинезия желчевыводящих путей, дисбактериоз, синдром раздраженной толстой кишки.
Заключение терапевта: хронический бескаменный холецистит вне обострения, остальные внутренние органы без патологии.
Неврологическое состояние: Лицо симметричное, язык по средней линии. Глазные щели симметричные. Движения глазных яблок в полном объеме. Зрачки округлой формы, равной величины. Реакция зрачков на свет правильная, содружественная, равномерная. Сухожильные рефлексы живые, симметричные. Чувствительная и координаторная сферы не нарушены. Патологических знаков нет.
Заключение невропатолога: Знаков органического поражения ЦНС не выявлено.
Заключение окулиста: Глазное дно без патологии, моторно-зрачковых расстройств нет.
Заключение гинеколога: патология не выявлена.
Больной была назначена монотерапия пароксетином. В ходе лечения доза препарата была доведена до 60 мг/сут. Через 6 недель терапии наблюдалась выраженная редукция психопатологической симптоматики (улучшение настроения, повышение моторной и психической активности, нормализация аппетита и сна). Однако к концу 6-й недели терапии фон настроения оставался несколько сниженным, сохранялось чувство недостаточной активности, слабость, повышенная утомляемость. При этом отмечалась лишь частичная параллельная редукция симптомов СРК: на фоне улучшения моторной функции кишечника сохранялись редкие запоры (1-2 дня 1 раз в 2-3 недели) и абдоминалгии. В связи с этим было принято решение о продолжении терапии пароксетином в прежней дозировке, но с присоединением препаратов базисной терапии СРК, стимулирующих моторику толстой кишки (прокинетики, ферменты, желчегонные средства). Через 2 недели комплексной терапии наблюдалась полная редукция как психопатологической симптоматики, так и функциональных нарушений. В течение 6 месяцев после выписки больная оставалась под наблюдением. Сохранялась стойкая ремиссия: пациентка вернулась к прежнему образу жизни, оставалась деятельной, активной, абдоминалгии и нарушения стула не возобновлялись.
Клинический разбор.
Статус больной определяется депрессией и функциональными нарушениями кишечника.
Гипотимия представлена преимущественно апато-адинамическими расстройствами. Когнитивная составляющая депрессивного синдрома включает пессимистическое отношение к состоянию здоровья, стойкую фиксацию на проявлениях телесного дискомфорта в области толстой кишки. Выявляются суицидальные тенденции, которые, не достигая очерченных суицидальных идей и планов, ограничиваются мыслями о смерти, как о возможном избавлении от телесного и душевного страдания. Высказывает отрывочные идеи самообвинения (стала в тягость родственникам).
В структуре депрессивного синдрома преобладает соматовегетативный симптомокомплекс, представленный стойким снижением аппетита (явления депрессивной анорексии), чувством неприятного (горького) привкуса во рту, значительной потерей в весе (10 кг), стойкими явлениями инсомнии и циркадным ритмом в изменении тяжести депрессивной симптоматики.
Учитывая аутохтонное начало заболевания, выраженность депрессивного аффекта с отчетливыми признаками подавленности, психомоторной заторможенности, идеями самообвинения, циркадным ритмом и типичными соматовегетативными нарушениями состояние больной соответствует диагностическим критериям эндогенной депрессии в рамках циклотимии. Косвенным подтверждением диагноза является полная редукция депрессивной симптоматики в результате терапии антидепрессантами.
СРК манифестирует одновременно с проявлениями эндогенной депрессии и редуцируется параллельно обратному развитию депрессивного расстройства. Симптомы СРК выступают в ряду соматовегетативного комплекса депрессии и обнаруживают связь с аффективными нарушениями на уровне симптоматической коморбидности. Соответственно, клинические проявления СРК во многом определяются особенностями нарушений функций ЖКТ, свойственными депрессии: замедление моторной функции кишечника, реализующееся в стойких запорах с выраженным алгическим синдромом. Абдоминалгии локализуются в проекции толстой кишки без тенденции к миграции, носят стойкий и упорный характер (ноющие, тянущие боли) и не обнаруживают непосредственной связи с дефекацией.
В то же время нельзя исключить связи симптомов СРК с сопутствующей субклинической соматической патологией, установленной инструментальными и лабораторными методами обследования: отдельные органические изменения в желчевыводящей системе со снижением моторной активности желчевыводящих путей, нарушения бактериального состава кишечного содержимого в сторону снижения нормальной флоры и увеличения содержания условнопатогенных микроорганизмов. Данная патология, хотя и не определяет полностью симптоматику СРК, также может участвовать в ретенции ведущих функциональных нарушений толстого кишечника, определяющих клинические особенности СРК в рассматриваемом случае, а именно – стойкие запоры и упорные, монотонные абдоминалгии в проекции толстой кишки.
Различия между СРК и другими изученными органными неврозами реализуются также и на уровне коморбидных соотношений функциональных расстройств ЖКТ как с личностными (непрерывная динамика в рамках психосоматического развития), так и психопатологическими (аффективными и тревожными) расстройствами.
Переходя к обсуждению личностной патологии сразу подчеркнем, что, как и в случае СДК, соматовегетативный смптомокомплекс СРК первичен по отношению к преморбидным свойствам. Однако, если при СДК еще прослеживается связь с конституционально обусловленной склонностью к формированию соматизированных (но неспецифических в отношении сердца) реакций, то у пациентов с СРК подобных соотношений не выявляется. Напротив, СРК, как правило, манифестирует на фоне клинически завершенной соматической (острой транзиторной гастроэнтерологической) патологии.
В случаях непрерывного течения СРК наблюдается амальгамирование [Смулевич А.Б., 2000] соматовегетативного симптомокомплекса (абдоминалгии, нарушения моторики кишечника) в структуру преморбидной личности с последующим значительным патохарактерологическим сдвигом: с годами соматовегетативные нарушения постепенно перекрываются с нажитыми патохарактерологическими расстройствами (сверхценная ипохондрия) и приобретают все большее сходство с девиациями поведения.
Психосоматические соотношения СРК с психопатологическими расстройствами аффективного и тревожно-фобического ряда реализуются следующим образом. Клинические манифестации СРК выступают в качестве “общих” симптомов, формирующихся в результате взаимодействия патологической тревоги и явлений гипотимии и соматической патологии пищеварительной системы. Причем, если при СГВ и СДК дескриптивные характеристики симптомов собственно органного невроза позволяли в определенной степени дифференцировать его проявления от обострений соматического заболевания, то при СРК функциональные нарушения толстого кишечника не представляется возможным отличить от типичных симптомов органической патологии. Учитывая хронический характер течения СРК с многолетним стойким персистированием функциональных нарушений в большинстве случаев психосоматические соотношения реализуются по механизму амплификации.
Клиническая картина СРК у больных депрессией представлена сочетанием явлений гипомоторной дискинезии толстой кишки с абдоминалгиями. В ряду диспепсических нарушений преобладают запоры - изолированные или в сочетании с относительно редкими эпизодами диареи. Особенности гипомоторной дискинезии у больных депрессией определяются значительным ослаблением (вплоть до полной редукции) собственно позывов на дефекацию, которые замещаются ощущением тяжести и переполнения в кишечнике, чувством неполного опорожнения кишечника. Указанные составляющие соматовегетативного комплекса депрессии в свою очередь обнаруживают сопряженность с органической патологией толстого кишечника, представленной у пациентов с депрессивными расстройствами хроническим бескаменным холециститом (17%), аномалиями (врожденными или приобретенными) желчного пузыря (80%) и желчевыводящих путей (гипомоторная дискинезия) (40%).
В спектре сопутствующих соматических нарушений при у больных СРК и паническим расстройством преобладает гастроэнтерологическая патология, сопряженная, как и собственно тревожные расстройства, с усилением моторной функции толстого кишечника (диарея, явлениями метеоризма) - дисбактериоз (64%), гипермоторные дискинезии желчевыводящих путей (74%), в 57% наблюдениях сочетающиеся с хроническим бескаменным холециститом и в 11% - с реактивным панкреатитом.
Таким образом, учитывая полученные в настоящем исследовании результаты, органные неврозы представляются не изолированнными функциональными расстройствами того или иного органа, а обнаруживают отчетливые коморбидные связи как с соматической (на что указывали представители соматоцентрического направления), так и с психической патологией.
Приведенные выше данные позволяют предположить, что органные неврозы – это не одно, а группа самостоятельных заболеваний. Топическая проекция органных неврозов (в отличие от конверсионных и других невротических структур, при которых локализация соматизированных симптомов изменчива или в известной степени случайна) имеет первостепенное значение, т.к. отражает не только специфику психосоматических расстройств, но и свойственные последним закономерности динамики и клинического прогноза
Вклад психической и соматической патологии в формирование симптомокомплексов органных неврозов варьирует в широких пределах. Психосоматические соотношения при органных неврозах могут рассматриваться в рамках гипотетического континуума, на одном полюсе которого располагаются соматические нарушения амплифицированные функциональными расстройствами, а на другом – собственно психическая патология, включающая соматовегетативный комплекс. Центральную часть континуума представляют функциональные расстройства, которые, с одной стороны, дублируют, повторяют в виде клише симптомокомплексы соматического заболевания, а с другой маскируют, оттесняют на уровень факультативных симптомов, проявления психической патологии.
Нарастание удельного веса психической патологии определяет формирование симптомокомплексов органных неврозов, полностью дублирующих реально существующую соматическую патологию. При СГВ такие соотношения реализуются “псевдоастматическими” приступами (чувство неполноты вдоха, затруднения прохождения воздуха в легкие) в рамках панических атак, формирующихся у пациентов с бронхиальной астмой вне эпизодов острой бронхиальной обструкции (несоответствие аускультативной картины в легких выявляемым жалобам, сохранение PEF в пределах должных величин; несоответствие между жалобами и показателями ФВД; снижение уровня Ра СО2 в альвеолярном воздухе ниже 35 мм рт. ст. при капнографическом исследовании и т.д.). При СДК рассматриваемые соотношения представляет “псевдокардиальный симптомокомплекс” (кардиалгии, суправентрикулярные аритмии, транзиторная гипертензия), выступающий в рамках панических атак, возникающих у больного стенокардией вне ангинозного приступа (спонтанность развития, атипичность кардиалгии, отсутствие соответствующей приступу стенокардии динамики параметров ЭКГ, неэффективность нитратов и редукция функциональных кардиальных нарушений после применения транквилизаторов).
Утяжеление психической патологии приводит к смещению психосоматической пропорции и формированию функциональных органных расстройств в рамках регистра ТФР или аффективных нарушений - (полюс континуума, отражающий состояния полного перекрывания функциональных соматовегетативных расстройств с психопатологической симптоматикой). Примером может служить манифестация симптомов СРК (при субклинической выраженности соматических нарушений) в рамках аффективной фазы. В этих случаях вегетативные нарушения, свойственные заболеваниям толстого кишечника (вздутие, спазмированная толстая кишка, абдоминалгии во время позывов на дефекацию с облегчением болевого синдрома после дефекации, метеоризм), формируются в структуре типичного симптомокомплекса эндогенной депрессии, когда наряду со стойкой гипотимией (чувство тоски, инсомния, патологический циркадный ритм и др.) на первый план выступают такие соматовегетативные проявления аффективной патологии как утрата аппетита, потеря в весе, сухостью слизистых ротовой полости.
Наконец, при участии психических расстройств могут формироваться вегетативные дисфункции, имитирующие соматическую патологию - различные варианты соматизированных депрессий и тревожно-фобических расстройств, протекающих с преимущественной акцентуацией функциональных нарушений той или иной органной системы - кардиологические, гастроэнтерологические и другие “маски” депрессий, панические атаки по типу “псевдостенокардии” или “псевдоастматического” приступа у пациентов без признаков соматической патологии.
Несмотря на представленные общие клинические характеристики, свойственные для органных неврозов как отдельной группы психосоматических расстройств, на основании проведенного сравнительного анализа установлено, что СГВ, СДК и СРК формируются как три самостоятельных заболевания, различных как по социально-демографическим, так и клиническим параметрам. Клиническая гетерогенность органных неврозов реализуется не только в топической локализации, симптоматологической структуре и закономерностях динамики собственно соматоформных (функциональных) расстройств, но и в спектре коморбидной соматической и психической патологии. Разнородность сопутствующих соматических и психических заболеваний находит свое отражение в целом ряде важных клинических показателей, включающих доли участия в манифестации, динамике и исходах СГВ, СДК и СРК, синдромальные особенности, степень тяжести и нозологическую принадлежность соматических и психопатологических нарушений.
Манифестация и клиническая динамика изученных органных неврозов реализуются при соучастии разных, как по психопатологической структуре, так и тяжести состояний психических расстройств. СГВ обнаруживает коморбидность преимущественно с расстройствами личности. При СДК наряду с относительно высокой пропорцией личностных расстройств отмечается нарастание доли психопатологических нарушений невротического уровня с преобладанием тревожно-фобических расстройств (преимущественно паническое расстройство) – 39%. У пациентов с СРК выявляются иные соотношения: личностные расстройства выявляются значительно реже – примерно в 3 раза в сравнении с СГВ и в 2 раза в сравнении с СДК. В то же время значительно нарастает доля сверхценно-ипохондрической и аффективной патологии, которая встречается более чем у половины пациентов данной подгруппы (58% против 10% и 14% при СГВ и СДК соответственно).
Степень тяжести соматической патологии при разных органных неврозах также ранжируется. При СГВ признаки соматического заболевания, достигающие клинического уровня и удовлетворяющие критериям диагноза, выявляются лишь у 24% пациентов, тогда как у пациентов с СДК этот показатель возрастает до 42%, а в группе больных с СРК достигает наибольшего значения - 89%.
В соответствии с полученными данными представляется возможным установить предпочтительность клинической динамики каждого из изученных органных неврозов. СГВ обнаруживает тенденцию к хроническому волнообразному течению (79% случаев). При СДК преобладает (82%) фазное (ремиттирующее) течение с чередованием обострений и ремиссий. СРК, также как и СГВ обнаруживает тенденцию к хроническому, но, в отличие от последнего, однородному течению (92%).
ГЛАВА 6.
Вялотекущая шизофрения, обнаруживающая аффинитет к сомато-вегетативным и ипохондрическим расстройствам (органо-невротическая шизофрения).
Среди психических расстройств, наблюдающихся в соматическом стационаре традиционно наибольшее внимание привлекают соматизированные невротические расстройства (соматизированная истерия, органные неврозы), психопатологические нарушения, связанные с соматической патологией (психосоматические заболевания, нозогении, симптоматические психозы, психические расстройства, возникающие после полостных операций и т.д.), аффективная патология (соматизированные, маскированные депрессии и т.д.). Значительно меньше данных о клинических проявлениях шизофрении, выявляющихся в контингенте больных общего профиля. При этом, как правило рассматриваются лишь некоторые частные вопросы. Чаще всего упоминается о взаимосвязи между прогредиентными формами шизофрении (параноидная, гебефреническая, кататоническая) [Лебедев Б.А. с соавт., 1991; Brown S. с соавт., 1999] и анозогнозией, обнаруживающейся у этого контингента больных в отношении актуального соматического страдания. Вместе с тем, основные проблемы – психопатологические (коморбидность психических, включая соматоформные, и соматических расстройств, закономерности течения, аспекты дифференциальной диагностики), эпидемиологические, организационные и другие, связанные с манифестацией или экзацербацией шизофрении у пациентов общесоматической сети остаются предметом дальнейших исследований. Актуальность разработки указанных проблем вытекает из потребностей медицинской практики, т.к. коморбидность с эндогенным процессом значительно осложняет течение и исход соматического заболевания. Показано, например, что у больных шизофренией гипертония и сахарный диабет отличаются значительно большей тяжестью [Dixon L. с соавт., 1999]. Смертность от соматической патологии среди больных шизофренией значительно выше, чем среди психически здоровых лиц. Так, риск летального исхода при сердечно-сосудистой патологии возрастает у пациентов с эндогенным заболеванием в 4,7 (мужчины) и в 2,7 (женщины) раза [Usby U., Sparun P., 2000]. Больные шизофренией чаще, чем пациенты с другими психическими расстройствами, обнаруживают признаки патологического поведения в соматической болезни; нередко, даже при ургентных состояниях (тяжёлые ожоги, острый живот, инфаркт миокарда и др.), не предъявляют никаких жалоб либо даже отказываются от медицинской помощи [Добжанский Т., 1973; Chaturvedi S.K., 1989; Neehall J., Beharry N., 1993; Rosenthal H. С соавт., 1990]. Коморбидность с эндогенным процессом снижает качество жизни и адаптационные возможности соматически больных.
Особую актуальность приобретает изучение малопрогредиентно протекающей шизофрении у больных соматического стационара или территориальной поликлиники. В этих случаях манифестация и экзацербации эндогенного заболевания происходят в связи с патологией внутренних органов, либо, что наблюдается чаще, имитируют последнюю (при отсутствии признаков собственно соматического заболевания). Вне ситуации соматического страдания (настоящего или мнимого) эти пациенты не обращаются за медицинской, и тем более, за специализированной помощью. Соответственно разработка методов диагностики, типологическая дифференциация, закономерности динамики малопрогредиентной шизофрении должны привлекать пристальное внимание.
Что касается распространенности шизофрении среди больных общемедицинской практики, то этот аспект рассматриваемой проблемы вплоть до настоящего времени не был предметом систематического изучения. Лишь в некоторых публикациях [Dunsis A., Smith G.C., 1996; Milgrom H. С соавт., 1996; Ruskin P.E., 1985] представлены сведения, позволяющие косвенным образом судить о частоте прогредиентных форм шизофрении в рассматриваемом контингенте пациентов. В цитируемых исследованиях анализируется работа консультативной психиатрической службы в общей медицине и упоминается о частоте шизофрении среди больных, обратившихся за помощью к психиатру. Очевидно, что эта частота, составляющая лишь доли процента (0,07% – 0,27%), может рассматриваться только в качестве минимального показателя распространенности эндогенно-процессуальных расстройств, ограничивающихся кругом грубопрогредиентных психотических форм. При сплошном исследовании и включении в число анализируемых случаев наблюдений с малопрогредиентной шизофренией частота эндогенно-процессуальных заболеваний существенно увеличится. Действительно, по результатам проведенного эпидемиологического исследования среди 2181 больных ГКБ №1 и поликлиники №171 Москвы выявлено 29 (1,3%) больных малопрогредиентной шизофренией, тогда как в отдельной подгруппе 248 пациентов с органными неврозами этот показатель составил 6 (2,4%) (различия статистически достоверны по двухстороннему t критерию p<0.05).
В соответствии с данными, полученными в ходе настоящего клинического исследования, различные варианты вялотекущей шизофрении диагностированы в 27 из 324 наблюдений СГВ, СДК и СРК. Обращает на себя внимание четырехкратное повышение частоты вялотекущей шизофрении в сравнении с выборкой эпидемиологического исследования (8,3% против 2,4%). По-видимому, это связано с тем, что в клиническое исследование включались больные преимущественно специализированных учреждений (пульмонологическое, кардиологическое, гастроэнтерологическое отделения), где накапливаются пациенты с наиболее длительными хроническими вариантами соответствующих органных неврозов. К сожалению, как уже указывалось в главе “Материалы и методы исследования”, подтвердить данное предположение не представляется возможным, так как в рамках эпидемиологической оценки длительность течения органных неврозов не оценивалась в связи с ограничением времени на сбор и верификацию анамнестических сведений.
С момента манифестации (экзацербации) и на всем протяжении заболевания клинические проявления шизофрении (в том числе и негативные) ассоциируются с соматоформными расстройствами (в анализируемом материале – синдром гипервентиляции, Да Коста, раздраженного кишечника). При этом расстройства функций органов, находясь в спектре проявлений эндогенного процесса, претерпевают значительные изменения. Наиболее существенные из них – хронификация и расширение функциональных расстройств, утяжеление регистра аномальных телесных сенсаций, присоединение и усложнение явлений ипохондрии.
В соответствии с полученными данными вялотекущая органо-невротическая шизофрения обнаруживает гетерогенность по целому ряду клинических показателей, отражающих особенности динамики, психопатологических и функциональных расстройств, а также дефицитарных изменений. На основании установленных различий выделены 2 варианты органо-невротической шизофрении – с явлениями невротической и сверхценной ипохондрии.
Предваряя детальную клиническую характеристику выделенных вариантов органо-невротической шизофрении следует отметить, что последняя характеризуется неоднородной представленностью изученных органных неврозов. Шизофрения с явлениями невротической ипохондрии в большинстве (9 из 11) случаев протекает с клинической картиной синдрома Да Коста (6 из 12 наблюдений) и гипервентиляции (4 из 12 случаев), и только 2 пациента страдали синдром раздраженного кишечника. В свою очередь при шизофрении с явлениями сверхценной ипохондрии выявляется преобладание пациентов с синдромом раздраженного кишечника - 13 из 16 наблюдений, против 2 и 1 с СГВ и СДК соответственно.
Органо-невротическая шизофрения с явлениями невротической ипохондрии.
Клинические проявления на всем протяжении заболевания определяются ассоциированными с эндогенным процессом функциональными нарушениями органов и систем (при СДК – нарушения силы и ритма сердечных сокращений, колебания артериального давления, кардиалгии; при СГВ – чувство удушья, нехватки воздуха, неполноты вдоха; при СРК: изменения частоты и консистенции стула, боли при дефекации, метеоризм) и симптомокомплексами соматизированной тревоги (невротическая ипохондрия – страх тяжелого заболевания, танатофобия, панические атаки).
Соматовегетативные проявления, как правило, не обнаруживают сопряженности с объективно верифицированной (даже субклинической) соматической патологией. При госпитализации в стационар общего профиля квалификация состояния таких больных ограничивается диагнозами нейроциркуляторной или вегетососудистой дистонии, дискинезии желчевыводящих путей и т.д.
По мере взаимодействия с эндогенными расстройствами картина СФР видоизменяется. Если органные неврозы в течение длительного времени сохраняют моносистемный характер (см. главу “Сравнительный анализ неврозов различных органов: социально-демографическая и клиническая характеристика синдромов гипервентиляции, Да Коста и раздраженного кишечника”), то соучастие процессуальных факторов сказывается противоположной тенденцией – нарастание полиморфизма и утяжелением СФР с формированием полисистемных (полиорганных) функциональных нарушений. Симптоматика СФР расширяется за счет присоединения многообразных конверсионных (тремор, спазмы, ощущение “клубка” в горле, астазия-абазия) и алгических расстройств.
Через 3-4 года после манифестации эндогенного заболевания алгии, утрачивая связь с соответствующей органной иннервацией и вегетативными проявлениями, трансформируются в сенестоалгии. В наиболее тяжелых случаях телесные сенсации (сенестопатии) лишаются даже отдаленного сходства с соматической патологией (необычные “глубинные” боли, трудно поддающиеся описанию мучительные ощущения бурления, сокращения, прохождения волн).
Ассоциация органо-невротической симптоматики с проявлениями эндогенного процесса сказывается не только расширением СФР и видоизменением телесных сенсаций, но и усложнением картины невротической ипохондрии. Панические атаки затягиваются на несколько суток, не редуцируются полностью, а лишь меняют интенсивность. Страхи тяжелого заболевания, танатофобия перекрываются с явлениями обусловленной эндогенным процессом стойкой тревоги и приобретают генерализованный характер. Постоянный и почти не зависящий от конкретных обстоятельств страх за жизнь объединяется с экстенсивным [Marks I., 1970] избегающим поведением, распространяющимся на любые ситуации, в которых больной может оказаться без помощи (“пантревога” [Hoch P., Polatin Ph., 1949] и явлениями патологической ипохондрической рефлексии (нарастающая склонность к регистрации малейших изменений самочувствия) с тенденцией к контролю над регулярностью физиологических отправлений и жизненно важных функций (многократные измерения частоты пульса, артериального давления, регистрации ЭКГ), чрезмерному употреблению различных “успокоительных” средств.
В ряду негативных изменений, формирующихся на отдаленных этапах рассматриваемого варианта органо-невротической шизофрении (в среднем через 4-6 лет после манифестации), на первый план выходят проявления астенического дефекта. Среди последних доминирующее положение занимают признаки соматопсихической хрупкости [Внуков В.А., 1937], характеризующейся повышенной чувствительностью к любым умственным, физическим и эмоциональным нагрузкам, вплоть до того, что любое самое незначительное изменение жизненного стереотипа приводит к резкому усилению слабости, симптомов телесного дискомфорта, обнаруживается тенденция к страховке организма, принятию роли больного, многократным обращениям за медицинской помощью.
В отличие от соматически обусловленных астенических расстройств наряду с повышенной истощаемостью от нагрузок регистрируются признаки углубления психической дефицитарности (снижение инициативы, волевой активности, эмоциональная нивелировка). Нарастает пассивность, ригидность, признаки психической несостоятельности – умственная утомляемость, жалобы на трудности концентрации внимания, наплывы, путаницу и обрывы мыслей.
Больная А., 1945 г.р. (52 года на момент осмотра). Не работает.
Анамнез: Мать (1921 г.р.). Пенсионерка, работала референтом в ТАСС. В молодости была энергичной, деятельной, последовательной в поступках. Склонна к тревожным реакциям с массивной вегетативной и конверсионной симптоматикой: сердцебиение, одышка, физическая слабость, тремор конечностей, ком в горле. К врачам не обращалась, болезненные явления редуцировались вслед за разрешением тревожащей ситуации.
Отец (1918 г.р.) умер в возрасте 68 лет. Работал начальником отдела в министерстве. Был властным, резким, нетерпимым к возражениям человеком. Не считаясь с чужими интересами упорно добивался поставленной цели, мог без видимой причины накричать на домочадцев.
Беременность и роды у матери протекали без патологии. Раннее развитие без особенностей. Всегда отличалась чрезмерной чувствительностью к проявлениям соматического неблагополучия. До 12 лет часто регистрировались простудные заболевания. Например в возрасте 9 лет после ангины развилось стойкое (продолжительностью около 2-х месяцев) астеническое состояние с чувством физического истощения, гиперестезией к яркому свету и громким звукам, нерезко выраженной апатией, ощущением покалывания в кончиках пальцев. На протяжении всей жизни хуже чувствовала себя по утрам, с трудом просыпалась, требовалось некоторое время, чтобы обрести активность. Плохо переносила жару, быстро укачивало в автомобиле, любое, даже незначительное, повышение температуры сопровождалось резкой слабостью, тошнотой, головокружением. До 10 -11 лет сохранялся страх темноты. Засыпала только при включенном свете, т.к. казалось, что в неосвещенной комнате присутствуют сказочные персонажи. В течение всей жизни сохранялся сформировавшийся в возрасте 9 лет страх высоты.
Опережала многих своих сверстников в умственном развитии. В 4-5 летнем возрасте умела читать и писать, овладела навыками устного счета. В школьные годы училась на отлично. Быстро усваивала материал, почти не тратила времени на приготовление домашних заданий. Легче давались предметы, оперирующие точными величинами. Учителя отмечали за исполнительность, усидчивость, упорядоченность поведения.
Болезненно реагировала на любую критику в свой адрес. Была обидчивой, честолюбивой, упорно добивалась звания лучшей ученицы класса. При ответах у доски и во время публичных выступлений испытывала страх осрамиться, сопровождавшийся сердцебиением, слабостью, повышенным потоотделением. Рыдала, когда получала оценку ниже, чем хотелось.
В классе держалась особняком, старалась не выделяться в малознакомых компаниях, пасовала в конфликтных ситуациях. Считала себя маленькой и некрасивой, стеснялась своей фигуры, замыкалась, если при ней обсуждали чьи-либо достоинства. Имела одну близкую подругу, общаясь с которой преображалась - позволяла себе покровительственный тон, требовала от подруги полного подчинения, часто затевала ссоры по пустякам, прибегала к демаршам, добиваясь извинений с ее стороны.
В возрасте 16 лет после неудачи на вступительных экзаменах в институт в течении месяца отмечался спад настроения с плаксивостью, нарушением сна и аппетита. Жаловалась на головные боли, одышку, учащенное сердцебиение, тошноту, потеряла в весе около 3 кг. Стараясь скрыть свою неудачу избегала контактов с одноклассниками, не выходила на улицу, поскольку считала, что стала еще менее привлекательной. К врачам за помощью не обращалась. Состояние обошлось самостоятельно.
На следующий год, после сдачи экзаменов и поступления в институт, стала более раскованной, общительной: расширился круг знакомых, встречалась с молодыми людьми. По окончании института работала в редколлегии местной газеты.
Менструальная функция с 13 лет. Месячные сопровождались резкими болями в нижних отделах живота, снижением настроения с повышенной утомляемостью и раздражительностью.
В 23 года вышла замуж за одноклассника. Трезво взвесила и оценила его достоинства - высшее образование, высокая зарплата. Нравилось, что супруг добрый, уступчивый, безропотно помогал в решении бытовых проблем. Полностью переложила на него хозяйственные обязанности и заботу о материальном обеспечении семьи. Вместе с тем категорически пресекает инициативу со стороны мужа при решении значимых вопросов, осуществлении крупных трат. Домочадцы вынуждены корректировать свои планы в зависимости от самочувствия и настроения больной. В 25 летнем возрасте родила сына. Во время беременности тревожилась за здоровье будущего ребенка, строго следовала рекомендациям врачей, в случае возникновения минимальных симптомов телесного неблагополучия обращалась за медицинской помощью.
После родов, оставшись наедине с грудным ребенком (мужа призвали в армию), стала тревожной, опасалась по неосторожности причинить ребенку вред, упустить симптомы возможной болезни. В течение двух месяцев была подавлена, плаксива, плохо ела, не покидали тревожные мысли о собственной беспомощности. Жаловалась на учащенное сердцебиение, “прокалывающие” боли в сердце, одышку, ком в горле, онемение конечностей, головокружение, слабость. Состояние постепенно обошлось после приезда родственницы. Но с тех пор стала более восприимчивой к событиям окружающей жизни. Любые, даже малозначимые рутинные, проблемы вызывали тахикардию. Чувствовала перебои в ритме сердца, периодически оно будто “замирало”, что сопровождалось различными болевыми ощущениями за грудиной (прокалывания, сдавление в области сердца). Такие изменения самочувствия сопровождались тревогой, опасениями сердечного заболевания, на высоте болей возникал выраженный страх инфаркта миокарда, смерти из-за остановки сердца. С нарушениями сердечного ритма и кардиалгиями обычно справлялась приемом валидола или занимая вынужденное положение (нагибалась вперед). В результате обследования у кардиолога был установлен диагноз нейроциркуляторной дистонии. Строго соблюдала назначения врача, регулярно принимала кардиотропные препараты, ограничила физические нагрузки.
Считает себя больной с 33 лет (май 1986 года). После известия о болезни сына стала нарастать сжимающая боль в области сердца, чувствовала усиленное и учащенное сердцебиение, которые сопровождались “непреодолимым” страхом смерти от сердечной патологии. На высоте тревоги отмечалось напряжение в теле, головокружение, тошнота, слабость, ватности в ногах (будто утратила чувство опоры) – “казалось, что умирает”. Почувствовала себя лучше только после вызова бригады скорой помощи и инъекции хлордиазепоксида. Однако утром заметила давящие тупые боли за грудиной, вновь отмечались “перебои” в ритме сердца, при этом чувствовала слабость и разбитость во всем теле. Далее, подобные приступы повторялись ежедневно без видимой причины, не могла работать. Снизилось настроение, весь день тревожилась, прислушивалась к работе сердца, не покидали тревожные мысли о том, что в любой момент может развиться “смертельный” сердечный приступ. В июле того же года была госпитализирована в неврологический стационар, откуда с диагнозом "астено-ипохондрическое состояние" переведена в ПБ № 8. По данным выписки, на фоне повторяющихся панических приступов к явлениям кардиофобии присоединился страх оставаться в пустой палате или квартире. Просила врачей не оставлять ее одну, звала на помощь при малейших изменениях в самочувствии, требовала повторных консультаций кардиолога, стала отказываться от самостоятельных прогулок, домашних отпусков, поездок на общественном транспорте, мотивируя тем, что боится в случае очередного “сердечного приступа” остаться без помощи. На фоне проводимой терапии (имипрамин 50 мг/сут, хлордиазепоксид 20 мг/сут, сульпирид 200 мг/сут) состояние значительно улучшилось, полностью редуцировались панические атаки, смогла оставаться одна, удаляться от дома без сопровождения, вернулась к работе. Вместе с тем откладывала поездки, если ощущала какие-либо симптомы телесного неблагополучия в области сердца, перед каждым выходом старалась определить, насколько безопасной окажется предстоящая поездка: прислушивалась к ощущениям в груди, считала пульс, измеряла артериальное давление. Если не чувствовала боли за грудиной, а пульс и артериальное давление находила удовлетворительными, могла поехать куда угодно, на любом транспорте.
На протяжении 8 лет состояние оставалось нестабильным. Каждые 2-3 месяца, в связи с незначительными происшествиями (ссоры с родственниками, финансовые трудности, неудачи на работе) вновь обострялась тревога, сопровождавшаяся симптомами телесного неблагополучия в области сердца, возобновлялись приступы страха смерти, усиливалось избегающее поведение. Работала через силу, приходилось часто отпрашиваться, отменять поездки и интервью. В этих случаях была вынуждена оформлять больничные листы.
Выраженное обострение состояния имело место в 41 год (май 1994 года) после смерти отца, когда почти постоянно испытывала тревогу, панические приступы следовали один за другим, была двигательно возбуждена, не спала ночами. Несмотря на отрицательные результаты медицинских обследований, даже в случае незначительного учащения пульса испытывала страх смерти от остановки сердца, вызывала "скорую помощь", повторно обращалась в поликлинику, держала при себе аптечку с кардиотропными препаратами. При этом отмечалось расширение симптомов телесного дискомфорта. Наряду с кардиалгиями и изменениями сердечного ритма появились приступы с ощущением удушья, нехватки воздуха. Периодически отмечались режущие и опоясывающие боли в верхней половине живота с иррадиацией в область мочевого пузыря или распространяющиеся на поясничный и крестцовый отделы позвоночника. При этом появлялось ощущение кома в горле, сильное головокружение с чувством резкой ватности в ногах. Периодами замечала утрату равновесия при ходьбе, как бы вело в левую сторону. Резко расширился круг фобического избегания. Вновь не могла оставаться одна, особенно в вечернее и ночное время, отказалась выходить из дома. С нетерпением ожидала возвращения мужа. Часто вызывала его со службы. С родными стала грубой, деспотичной - все утомляло, раздражало. Любое физическое напряжение ухудшало состояние, вызывало обострение болевых ощущений, тревогу, страх возникновения приступа. Ссылаясь на непереносимость громких звуков, не позволяла в своем присутствии включать телевизор, магнитофон. В начале июня 1994 г. (больной 41 год) госпитализировалась в клинику НЦПЗ РАМН, где находилась в течение 2-х месяцев. При поступлении держалась крайне демонстративно, всячески стараясь привлечь к себе внимание тяжестью своего состояния, сетовала на недопонимание ее проблем окружающими, недостаточное внимание врачей к состоянию ее сердца. Жаловалась на интенсивные приступы панического страха, возникавшие в последнюю до повторной госпитализации неделю практически ежедневно, по несколько раз в день и длящиеся от 20 минут до 1,5 часов. Чаще всего приступ начинался с ощущения кома в горле, озноба. Больной казалось, что сердце "готово выскочить из груди". Иногда ощущала, будто сердце проваливается, замирает. Одновременно возникали сдавливающие головные боли в области висков. Испытывала ощущения ватности в ногах, покалывания в икроножных мышцах. Каждый приступ сопровождался настолько сильным страхом, что была почти полностью убеждена в надвигающейся смерти. В интервалах между приступами ощущения телесного дискомфорта сохранялись. В связи с этим требовала постоянного присутствия родственников в квартире, отказывалась выходить на улицу.
Настроение было неустойчивым, во многом зависело от внешних обстоятельств, преобладали слезливость, раздражительность. Не переносила громких звуков, яркого света. Сон был тревожным, с частыми пробуждениями.
На фоне проводимой терапии (кломипрамин 150 мг/сут., алпразолам 3 мг/сут., перициазин 15 мг/сут.) развернутые панические приступы редуцировались, выровнялось настроение, нормализовались сон и аппетит. Вместе с тем сохранялось обостренное самонаблюдение, настороженность перед возможным ухудшением состояния; тщательно следила за своим соматическим состоянием: по несколько раз в день измеряла АД, частоту сердечных сокращений, постоянно прислушивалась к ощущениям в области сердца. Любые отклонения в этих параметрах и самочувствии сопровождались резкими обострениями тревоги - становилась беспокойной, требовала незамедлительного оказания помощи (обычно внутримышечных инъекций транквилизаторов). Продолжала избегать самостоятельных прогулок и поездок в метро. Как и прежде нуждалась в сопровождении, требовала от близких опеки.
В октябре 1996 года в порядке катамнестического наблюдения была амбулаторно обследована в НЦПЗ РАМН.
Соматическое состояние. Кожные покровы бледные, видимые слизистые не изменены, В легких дыхание везикулярное, хрипов нет. Тоны сердца несколько приглушены, ритмичные. ЧСС 80 ударов в 1 мин., АД 100/80 мм рт. ст. Живот мягкий при пальпации безболезненный. Печень и селезенка не увеличены. Дизурических явлений нет.
Данные лабораторных и инструментальных исследований:
Клинический анализ крови: Hb - 130 г/л, эритроциты - 4,9 млн. в куб. мл, лейкоциты - 7200 в куб. мл, из них п/я - 5%, с/я - 55%, лимфоциты - 30%, эозинофилы - 5%, базофилы - 1%, моноциты - 4%. Общий анализ мочи: удельный вес - 1018; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 2-3 в поле зрения, соли, бактерии отсутствуют. Биохимический анализ крови (трансаминазы, белок и белковые фракции, печеночные пробы, сахар крови) без отклонений от нормы. Сахарная кривая с двойной сахарной нагрузкой нормальная. Рентген органов грудной клетки без особенностей.
Консультация кардиолога: ЭКГ - Ритм правильный, исходит из синусового узла. Вертикальное положение электрической оси сердца. Процесс реполяризации не нарушен. Выявляются умеренные признаки гипертрофии левого желудочка.
Консультация терапевта: Анализ жалоб больной, анамнеза, данные объективного и параклинических методов исследования, а также заключения консультантов позволяют исключить заболевание внутренних органов. Диагноз: Вегетососудистая дистония с тенденцией к гипотонии.
Окулист: Зрачковых и глазодвигательных нарушений нет. На глазном дне: диски зрительных нервов с четкими границами, сосуды сетчатки не изменены.
Отоларинголог: Органической патологии со стороны ЛОР органов не выявлено.
Консультация невропатолога: очаговой неврологической симптоматики не обнаружено. Дермографизм красный, нестойкий, симметричный. Кожная температура в пределах нормы. Повышенная потливость ладоней и стоп. Орто-клиностатическая проба: учащение пульса на 15 ударов в минуту, замедление на 5 ударов в минуту. Рефлекс Ашнера: замедление пульса на 10 уд. в мин. АД 100/80 мм.рт.ст. справа и 110/85 мм.рт.ст. слева. Зрачки правильной формы, d=s. Носогубные складки симметричны. Язык по средней линии. Нарушений чувствительности не выявлено. Сухожильные и надкостничные рефлексы оживлены, симметричны. Пиломоторный рефлекс оживлен, симметричен без иррадиации. М-Эхо: Смещения М-Эхо не выявлено. ЯМР: Очаговых изменений в веществе мозга нет. Электроэнцефалограмма: Отмечаются нерезкие диффузные изменения электроактивности мозга. Знаков судорожной готовности нет. Заключение: знаков органического заболевания мозга не выявлено. Диагноз: Вегетососудистая дистония.
Психическое состояние: Выглядит соответственно возрасту. Ювенильного телосложения. Пониженного питания. Носит короткую прическу. Одета ярко, пользуется косметикой. Выражение лица страдальческое, на глазах слезы. Говорит нарочито тихим голосом, манерно растягивает слова. Выражение лица, интонация голоса не меняются в зависимости от темы беседы. Речь в форме монолога, подробно повествует о своем состоянии, которое описывает в малейших деталях, часто использует медицинские термины. Становится чрезвычайно вязкой и обстоятельной в изложении свои жалоб, указывая точные даты появления тех или иных ощущений, называет по именам людей, которые были свидетелями ухудшения ее самочувствия. Задает вопросы о вероятности смерти от сердечного приступа, просит истолковать те или иные симптомы.
Высказывает множество жалоб, главными из которых считает тянущие, давящие, колющие боли в сердце, чувство сердцебиения, экстрасистолию с пугающим ощущением “остановки сердца”, пустоты за грудиной, которые сопровождаются страхом смерти. Во время “сердечных” приступов испытывает удушье, нехватку воздуха, сильное головокружение, утрачивает чувство опоры при ходьбе. В такие моменты не может находиться одна, требует приезда врача. В периоды относительного благополучия и снижения выраженности тревоги полного телесного комфорта все равно не испытывает. Постоянно, буквально каждую минуту, “чувствует сердце”, не покидает тягостное ощущения давления, напряжения за грудиной. Сохраняется повышенное самонаблюдение, настороженность перед возможным ухудшением состояния. В связи с этим отказывается удаляться от дома на большое расстояние даже в сопровождении родственников, была вынуждена уволиться с работы.
На фоне амбулаторного лечения в течение 2-х месяцев (флувоксамин 200 мг/сут., сульпирид 200 мг/сут, клоназепам 4 мг/сут) жалобы на неприятные телесные ощущения, страх перед дальними поездками и использованием метрополитена редуцировались - приступы тревоги возникали значительно реже (1-2 раза в месяц), стала самостоятельно выходить на небольшие расстояния без сопровождения.
На момент окончательной катамнестической оценки (длительность проспективного наблюдения 3 года) больная характеризует свое состояние как относительно удовлетворительное. В течение последних трех лет развернутых приступов тревоги не отмечает, связывает это с постоянным приемом клоназепама. Вместе с тем на фоне переутомления или неприятных событий вновь появляются неприятные ощущения в области сердца, одышка, слабость. Утверждает, что малейшая неприятность выводит из равновесия. Со слов мужа стала более взбудораженной, суетливой. Дома часто устраивает скандалы, "закатывает истерики". По прежнему фиксирована на телесных ощущениях, продолжает прием кардиотропных препаратов, не выходит из дома если ощущает симптомы телесного дискомфорта, тогда как в моменты хорошего самочувствия может пользоваться наземным транспортом, совершает короткие (1-2 остановки) поездки на метро и непродолжительные пешие прогулки. Вместе с тем до сих пор не предпринимает попыток устроиться на работу, просит врача о госпитализации в психиатрический стационар для дополнительного обследования и установления группы инвалидности по психическому заболеванию.
Клинический разбор: Состояние на момент инициальной оценки определяется агорафобией с паническим расстройством и явлениями кардионевроза (СДК). В клинической картине тревожно-фобических расстройств доминирует избегающее поведение, распространяющееся на широкий круг ситуаций (панагорафобия), сопряженное со спонтанными развернутыми паническими атаками.
Преморбидные особенности представлены констелляцией истерических и тревожных черт в рамках психопатического склада личности. Жажда признания, тщеславие и склонность к манипулятивному поведению для удовлетворения своих потребностей сочетаются со склонностью к соматизированным реакциям в ответ на эмоциональные и физические нагрузки, фобическими образованиями - страхи темноты, одиночества, публичных выступлений, сопровождающиеся вегетативными и конверсионными нарушениями (черты соматопатической конституции [Schneider K., 1928]). О врожденном характере этих патохарактерологических проявления свидетельствует тот факт, что те же личностные особенности обнаруживаются у матери больной.
Тревожно-фобическое расстройство манифестирует в 33 года, в рамках психогенно спровоцированного тревожно-депрессивного состояния.
В остром периоде (продолжительностью около 5 месяцев), спонтанные развернутые панические атаки регистрировались около 4 раз в неделю, а субсиндромальные 3 раза в день, что значительно превышает аналогичные показатели у больных агорафобией 1 типа. К особенностям панических атак следует отнести то обстоятельство, что уже на начальных этапах заболевания типичные для панического расстройства соматовегетативные проявления (симптомы вегетативной дисфункции) перекрываются с полиморфными телесными сенсациями, конверсионными и диссоциативными расстройствами, а также явлениями кардиофобии. В промежутках между паническими атаками выявляются признаки генерализованного тревожного расстройства с преобладанием соматопсихических нарушений (соматоформные и конверсионные расстройства), при этом телесные сенсации лабильны, их интенсивность постоянно меняется в зависимости от выраженности симптомов генерализованной тревоги. Симптомы гипотимии достигают синдромально завершенного уровня, характерного для эндогенной депрессии (выраженная подавленность, суточный ритм, нарушение сна и аппетита).
Уже в остром периоде отмечается патологическая динамика свойственных преморбидно истеротревожных черт, сочетающихся с признаками соматопатической конституции: полиморфизм аномальных телесных сенсаций (вегетативных, алгических, конверсионных), сопряженных с ипохондрическими опасениями (кардиофобия). При этом основное место в ряду клинических проявлений у данной больной занимают явления невротической ипохондрии со склонностью к выявлению телесных сенсаций и явлениями стойкой кардиофобии.
Агорафобия сформировалась лишь спустя два месяца с момента возникновения первого панического приступа и на высоте тревоги достигала степени "панагорафобии". Причем тяжесть избегающего поведения на протяжении всей болезни варьирует от легкой и умеренной степеней (когда круг фобических ситуаций сужается, ограничиваясь положениями, в которых больной не может быть оказана экстренная медицинская помощь) до степени "панагорафобии" (отказ от любых видов активности, предполагающих пребывание в одиночестве) в зависимости от выраженности кардиофобии, а также вегетативных, алгических и конверсионных симптомов.
Исход заболевания (длительность заболевания 13 лет, срок катамнестического наблюдения 6 лет) можно определить как неблагоприятный. Имеют место повторные обострения тревожно-фобической и соматоформной симптоматики, значительно дезадаптирующие больную, требующие госпитализации в психиатрический стационар с последующим длительным приемом психотропных препаратов. Несмотря на хорошую чувствительность к мерам терапевтического воздействия в результате проводимого лечения не удается добиться стойкой редукции явлений агорафобии. Напротив, периоды обострений состояния во время которых наблюдается значительное утяжеление избегающего поведения, регистрируются каждые 2-3 месяца.
Учитывая психогенный характер обострений психическое состояние больной можно было бы определить в рамках патологического (обсессивного) развития (Лакосина Н.Д. и соавт., 1994) с тенденцией к фазному течению. Однако, психопатологический анализ динамики заболевания в данном случае выявляет усложнение клинической картины за счет нарастания симптоматики эндогенного круга.
Еще до манифестации агорафобии (в возрасте 16 лет) имела место психогенно провоцированная юношеская депрессия, структура которой, наряду с обострением преморбидно свойственной тревожности, ограничивалась вегетативными и конверсионными проявлениями с актуализацией дисморфофобии, свойственной лицам с личностными аномалиями истеро-тревожного круга [Коркина М.В., 1988; Shear K. с соавт., 1993].
Однако в рамках последующих обострений аффективные расстройства приобретают черты эндогенных депрессий. Во-первых, несмотря на сомато- или психогенные провоцирующие факторы (послеродовая депрессия в 25 лет; связанные с болезнью сына или смертью отца депрессии в 33 и 41 год) депрессивные состояния характеризуются типичными для эндогенной аффективной патологии соматовегетативными проявлениями (отчетливый суточный ритм, нарушения сна и аппетита, снижение веса тела).
Во-вторых, клиническая картина депрессивных состояний расширяется за счет присоединения ипохондрических и тревожно-фобических расстройств, персистирование которых полностью утрачивает связь с психотравмирующими факторами.
В-третьих, в статусе на момент катамнестического обследования, помимо тревожно-фобических расстройств и ипохондрической симптоматики, регистрируются отчетливые негативные изменения. Истерические черты в структуре аномальной личности больной утрируются, отмечается парадоксальность реакций с одновременным эмоциональным обеднением (грубая манипуляция, эгоцентризм), нарастают астенические проявления ("соматопсихичская хрупкость" по В.А Внукову [1937]) – актуализация тревожных (панические атаки) и соматоформных (алгии, конверсионные нарушения) расстройств в результате любых, даже незначительных нагрузок. Сопряженное с нарастанием негативных изменений усугубление социальной дезадаптации (явления госпитализма, рентные тенденции) свидетельствует о свойственной для шизофрении редукции энергетического потенциала.
Учитывая вышеперечисленные факты представляется наиболее адекватным квалифицировать рассматриваемый случай в рамках вялотекущей шизофрении.
Симптомы кардионевроза формируются в сопряженности с явлениями тревожно-фобического расстройства в рамках манифестации эндогенного заболевания в 33 года. Как можно видеть, на протяжении острого периода соматовегетативные нарушения остаются преимущественно в пределах сердечно-сосудистой системы и ограничиваются полиморфными кардиалгиями, нарушениями сердечного ритма и лабильностью артериального давления. При этом выраженность СДК сохраняет связь с изменениями интенсивности патологической тревоги: кардиальные симптомы усиливаются в периоды обострений панического расстройства и частично редуцируются при уменьшении интенсивности фобических образований. Однако в дальнейшем течение СДК претерпевает значительные изменения, характерные для органных неврозов в рамках шизофрении с явлениями невротической ипохондрии. Отмечается постепенная генерализация функциональных и алгических расстройств: присоединяются преходящие нарушения дыхания по типу СГВ (чувство удушья, нехватки воздуха), абдоминалгии и болевые ощущения иной локализации с тенденцией к миграции и смене топической проекции. Клиническая картина также расширяется за счет формирования стойких конверсионных нарушений (чувство кома в горле, явления астазии-абазии).
По мере дальнейшей патологической динамики соматоформные расстройства включаются в структуру невротической ипохондрии. При этом следует отметить, что избегающее поведение, выступая как частный случай невротической ипохондрии, носит вторичный характер по отношению к соматоформным и конверсионным симптомам. Волнообразный характер течения агорафобии повторяет обострения, которые реализуются в виде кратковременных (на 3-4 дня) патологических реакций на незначительные психотравмирующие события, а также затяжными (на 3-4 месяца) психогенно провоцированными тревожно-ипохондрическими с полиморфными соматоформными и конверсионными нарушениями.
На отдаленных этапах симптомы кардионевроза выступают в ряду проявлений астенического дефекта – обострение кардиальной симптоматики, как и соматоформных расстройств другой локализации реализуется в связи с нарастающей непереносимостью эмоциональных и физических нагрузок (явления соматопсихической хрупкости).
Органо-невротическая шизофрения с явлениями сверхценной ипохондрии чаще всего (в отличие от шизофрении с невротической ипохондрией) обнаруживает сопряженность с СРК (81%), а доли СДК и СГВ составляют лишь 13% и 6% соответственно. Соматовегетативные проявления СРК с самого начала определяются интенсивными локальными алгиями, функциональным стридором и “кишечными кризами” (с отрыжкой, тошнотой, рвотой, запорами либо диареей).
Признаки взаимодействия с эндогенным процессом, сказывающиеся видоизменением клинической картины функциональных и ипохондрических расстройств, наблюдаются значительно раньше, чем при шизофрении с невротической ипохондрией – через 0,5 – 1 год.
Если при шизофрении с невротической ипохондрией острый период заболевания характеризуется нарастающим полиморфизмом соматовегетативных нарушений и сопутствующих ипохондрических опасений, в рассматриваемых случаях расширение клинических проявлений СРК, СГВ и СДК происходит в основном не за счет усложнения симптоматики, а вследствие развертывания симптомокомплекса сверхценной ипохондрии. Доминирующими становятся идеи восстановления здоровья – нормализации функций толстого кишечника, органов дыхания или сердца. Пациенты создают направленные на “укрепление” организма системы ограничений в питании (с постепенным исключением из рациона все большего количества пищевых продуктов) и физических нагрузках, комплексы “дыхательных упражнений” и т.д. Причем, если на начальных этапах болезни подобные действия соответствуют рекомендациям врачей, то со временем (в среднем через 1,5-2 года после манифестации) этот процесс выходит из-под медицинского контроля, становится все менее рациональным и определяется ипохондрическими идеями “борьбы с недугом”. Соответственно коррекция диеты с отказом от тех или иных продуктов питания (вплоть до перехода к голоданию), выбор поз и условий для восстановления дыхания, исключение контактов с различными факторами, провоцирующими нарушения функций органов и аномальные телесные ощущения, осуществляется в зависимости от выраженности телесного дискомфорта и алгий, либо основывается на собственных представлениях о путях санации организма, чаще всего почерпнутых из популярной литературы. При этом пациенты, как правило, вопреки советам специалистов, отказываются вносить необходимые изменения в избранные схемы “восстановительных” мероприятий или приема лекарств, поскольку напрямую связывают любое, даже незначительное отклонение от сложившегося стереотипа с ухудшением самочувствия (нарушениями стула, метеоризмом, обострением абдоминалгий, нарушений функций дыхания, изменением сердечных сокращений).
Становление признаков сверхценной ипохондрии сопровождается формированием психопатоподобного дефекта. Проявления последнего включают не только нарастание шизоидных изменений, эмоциональной дефицитарности, но также парадоксальности и вычурности “оздоровительных” мероприятий. В ряду сопряженных с психопатоподобными изменениями поведенческих нарушений отмечается и нарастающая тенденция к аутоагрессии. В этом плане можно отметить используемые пациентами еще на ранних этапах заболевания небезопасные для них же “приемы” для преодоления болевых ощущений. Отличительной особенностью этих приемов является не только очевидная нелепость, но и относительная травматичность (необычные, крайне неудобные позы, специальный покрой одежды, стягивающий определенные участки тела подобно тугой повязке и пр.).
Больной С., 1971 г.р. (28 лет на момент обследования). Продавец мебельного магазина.
Отец больного страдал приступообразной параноидной шизофренией. Перенес 2 приступа (в возрасте 25-и и 32-х лет) с явлениями вербального галлюциноза и идеями преследования, по поводу которых лечился в психиатрической больнице. Умер в возрасте 35 лет от острой сердечной патологии.
Мать больного, 48 лет, в настоящее время работает экономистом. По характеру общительная, активная, неунывающая. В отношениях с сыном занимает позицию лидера, вникает во все вопросы, выступает в роли главного советчика.
Пробанд. Родился в срок от нормально протекавшей беременности и родов. В раннем детстве рос и развивался в соответствии с возрастом. Посещал детский сад, в котором среди сверстников выделялся спокойным и уравновешенным характером, сторонился шумных игр, веселых и говорливых сверстников. Друзей выбирал себе долго, из круга детей, тихих по характеру, надолго привязывался, с трудом менял круг общения.
Со всеми одноклассниками поддерживал ровные, формальные отношения, избегал конфликтных ситуаций, никогда не стремился к откровенности на людях, слыл человеком замкнутым и молчаливым. Будучи домоседом, почти не выходил во двор. Основное время проводил у телевизора, который в последствии полностью заменили компьютерные игры, остающиеся на сегодняшний день единственным увлечением. Проводит за этим занятием по много часов в день, покупает дорогостоящие детали, интересуется специальной литературой.
В отношениях со взрослыми был покладист, беспрекословно выполнял все поручения, следовал советам. Всегда питал особую привязанность к матери, был, зависим от ее мнения, считал ее основным помощником и советчиком.
В школу пошел своевременно. Был усидчив и исполнителен, учителями оценивался как способный, склонный к точным наукам мальчик. Однако учился средне, интереса к школьным занятиям не проявлял. Хотя усваивал школьную программу легко, оперировал полученными знаниями автоматически, был безынициативен. Каких-либо определенных планов по продолжению образования после окончания средней школы не имел. По совету и протекции матери поступил в техникум, а затем в институт, который закончил в 25 лет. Однако по специальности никогда не работал, не мог себя представить в коллективе. Начав еще в студенческие годы работать грузчиком в мебельном магазине, до настоящего времени продолжает это занятие. Такое положение вполне устраивает, нравится привычная атмосфера и работа, не связанная с необходимостью общения с многочисленными посетителями и не требующая проявления инициативы.
До 25 лет чувствовал себя здоровым человеком, болел редко.
Заболел внезапно, за один день, в возрасте 25 лет, после того, как возник приступ острых болей в животе, сопровождавшихся выраженной тошнотой, многократной рвотой, вздутием живота, жидким стулом до 10 раз в день. Начало заболевания было связано с пищевым отравлением: накануне, отмечая свой день рождения, съел недоброкачественный торт. После вызова бригады “скорой помощи” был госпитализирован в инфекционную больницу с диагнозом “пищевая токсикоинфекция”. В стационаре находился около недели, получал терапию антибиотиками, проводилась регидратация. Несмотря на ослабление в течение первых же суток, явления метеоризма, ощущение вздутия кишечника, урчание в животе, учащенный жидкий стул до 5 раз в сутки сохранялись. С этими жалобами после выписки из инфекционного стационара лечился в поликлинике по месту жительства. Признаков органической патологии обнаружено не было. Установленные аномалии ограничивались нерезко выраженным дисбиозом. Проводилась симптоматическая амбулаторная терапия. Несмотря на то, что в течение месяца бактериальный состав кишечника полностью нормализовался, состояние оставалось нестабильным. Сохранялись распирающие боли в животе, которые менялись по интенсивности без видимых связей с какими-либо внешними причинами. Поначалу охотно и с некоторой настойчивостью посещал поликлинику, беспрекословно выполнял все рекомендации. Впоследствии стал замечать, что, несмотря соблюдение предписаний врача, болезнь продолжает прогрессировать. Боли в животе видоизменились, стал замечать их зависимость не только от употребления в пищу тех или иных продуктов питания или приема ферментных препаратов, но даже таких индифферентных факторов, как физические нагрузки. В связи с этим, игнорируя советы врачей, начал экспериментировать с диетой, “подбирая” состав и количество продуктов, в наименьшей степени, с его точки зрения, провоцирующих болевые ощущения. Сходным образом определил оптимальную для себя комбинацию, дозировку и время приема лекарств. Отметив появление болезненного “скручивания” в правом подреберье при резком изменении положения тела, решил, что “подворачивается” желчный пузырь. Поэтому с особой осторожностью поворачивал туловище, нагибался медленно, чуть склонившись влево, чтобы “не давить ребрами на желчный пузырь”.
Вспомнив, что в период токсикоинфекции в начале заболевания испытывал значительное облегчение на фоне приема антибиотиков, стал самостоятельно принимать препараты этой группы. Экспериментируя с антибиотиками различных групп и производителей, выявил наиболее “эффективный”, по его мнению, препарат, который принимает ежедневно в течение последнего года. На этом фоне появились стойкие нарушения стула, проявляющиеся частой диареей, метеоризмом. Во время позывов на дефекацию усиливались ощущения болезненного “подворачивания” в правом подреберье, присоединялись спастические боли внизу живота. На протяжении последнего года болезни неоднократно проходил обследование и лечение у гастроэнтерологов и терапевтов, консультировался в лечебно-диагностических центрах. Хотя специалисты быстро установили, что причиной нарушения стула и метеоризма является дисбактериоз, связанный с приемом антибиотика, и настойчиво рекомендовали отказаться от бесконтрольного приема этого препарата, продолжал самолечение. Штудировал специальную литературу, пробовал различные способы борьбы с явлениями дисбактериоза: широко рекламируемые способы очищения кишечника слабительными, сифонными клизмами и т.д. В связи с ухудшением самочувствия стал прогуливать работу. Из-за необходимых, по его мнению, “оздоровительных” процедур, отказывался от выгодных предложений подработать. По настоянию матери после длительных уговоров согласился на госпитализацию в отделение кишечных заболеваний клиники им. Василенко.
Психическое состояние.
Инфантилен, выглядит моложе своего возраста. Угловат, движения неловкие, задевает стулья, сидит в неудобной позе. Одет неряшливо, нелепо, в старомодную рубашку, поношенные брюки. Спокойно реагирует на замечания по поводу внешнего вида. Поясняет, что эта одежда наиболее комфортна, поскольку обеспечивает большую свободу в движениях, позволяет менять положение тела, не вызывая болей в области живота. Формален, на вопросы, не касающиеся болезни, отвечает односложно. Суждения по-детски наивны, незрелы. С некоторым недоумением реагирует на вопросы о возможном создании собственной семьи, считает брак дополнительной обузой, пространно рассуждает о проблемах взаимопонимания между людьми. Не испытывает потребности в близких отношениях с кем-либо кроме матери. Настаивает на ее присутствии во время разговора, во всех вопросах требуя ее участия. Планы на будущее ограничены идеей полного выздоровления – ликвидации болей.
Подробно, с чрезмерной детализацией описывает ощущения в животе, которые считает основным проявлением своего недомогания. Жалуется на непреходящие боли, которые локализуются в области нижнего ребра справа и усиливаются в связи с определенными пищевыми продуктами, лекарственными препаратами. Акцентирует внимание на обострении болей при изменении положения тела, особенно при наклоне вперед. Такое движение сопровождается ощущением, что желчный пузырь и ободочная кишка подворачиваются, их как бы “заклинивает”, а при возвращении в вертикальное положение органы “вправляются” и боль ослабевает. Охотно демонстрирует положения тела, связанные как с усилением, так и ослаблением болевых ощущений, принимая неудобные и вычурные позы. Сообщает, что наиболее комфортно чувствует себя, если после приема 2-х таблеток левомицетина ложится в наполненную холодной водой ванну. Подобную процедуру повторяет ежедневно, проводя в ванне по несколько часов даже в зимнее время. Говорит, что готов терпеть холод ради избавления от боли. Дискомфорт в правом подреберье также связывает с “неполноценной”, по его мнению, пищей. Уверен, что “правильное” питании – один из главных факторов выздоровления. Для этого постоянно экспериментирует в выборе рациона, не соблюдая рекомендованной диеты, проверяет действие тех или иных продуктов, приготовленных по разным, преимущественно “народным”, рецептам. С гордостью сообщает, что достиг значительных результатов в своих наблюдениях за работой кишечника, знает его особенности и функции намного лучше любого специалиста. Считает наиболее важным полный отказ от импортных продуктов, которые содержат большое количество консервантов, “убивающих” кишечную флору. В то же время оспаривает рекомендации гастроэнтерологов по ограничениям в молочных продуктах, кислой капусте, настаивая на их пользе для его организма. Осведомлен, что периодические нарушения стула являются признаками дисбактериоза, вызванного неадекватно длительным и интенсивным приемом антибиотиков, однако категорически настроен принимать левомицетин в дальнейшем, считая его главным средством для купирования тягостных болевых ощущений. Поведение в отделении неадекватное. Открыто выражает недовольство обследованиями, не приводящими, по его мнению, к какому-либо конкретному заключению. Настойчиво дает советы другим пациентам по самолечению, совершенно не соответствующие их заболеваниям. Во время клинических обходов во всеуслышание заявляет, что разуверился в квалификации врачей, сам умеет наилучшим образом контролировать функции своего кишечника, подбирать диету и ферментные препараты.
Настроение оценивает как ровное, настроен оптимистично, считает, что избрал “правильный” путь к выздоровлению. Расстройств сна, аппетита не отмечает.
Соматическое состояние:
Кожа и видимые слизистые чистые, обычной окраски. Границы легких в пределах нормы. Аускультативно - дыхание везикулярное с жестким оттенком, хрипов нет. Границы сердца не изменены. Тоны сердца, ясные, ритмичные. Пульс хорошего наполнения, ритм правильный, ЧСС 82 в мин., АД 120/70 мм рт. ст. Живот мягкий, несколько вздут, при пальпации определяется незначительная болезненность в правом подреберье и по ходу ободочной кишки. Печень и селезенка не пальпируются. Нижняя граница печени ¾ по краю правой реберной дуги. С-м Ортнера, френикус-симптом отрицательные. Симптомы раздражения брюшины отрицательны. Отмечает склонность к метеоризму, нерегулярный стул со склонностью к поносам (1-2 раза в день). Почки не пальпируются. С-м Пастернацкого отр. с обеих сторон. Мочеиспускание не нарушено.
Данные лабораторных и инструментальных методов исследования.
ЭКГ - ритм синусовый, нормальное положение ЭОС.
Клинический анализ крови: Hb - 130 г/л, эритроциты - 5,0 млн в куб. мл, лейкоциты - 5900 в куб. мл, из них п/я - 2%, с/я - 55%, лимфоциты - 36%, эозинофилы - 2%, базофилы - 1%, моноциты - 4%.
Общий анализ мочи: удельный вес - 1015; сахар, белок, ацетон, желчные пигменты отсутствуют, лейкоциты - 1-2 в поле зрения, соли, бактерии отсутствуют.
Результаты бактериологического обследования кала: Выявлены дисбиотические изменения микрофлоры кишечника, проявляющиеся в значительном снижении уровня лактобактерий до 4,0x106 , нормальных кишечных палочек до 9,0x106 и энтерококков до 2,4x106 на фоне увеличения уровня клостридий до 1,0x109, стафилококков до 1,6x105, дрожжеподобных грибов вида Candida до 1,0x105.
УЗИ органов брюшной полости: со стороны органов брюшной полости патологии не выявлено
ЭГДС: слизистая пищевода, желудка, 12-перстной кишки без патологии.
Колоноскопия: выявлена лимфоидная гиперплазия слизистой толстой кишки с явлениями гипермоторики кишечника.
Экспертная гастроэнтерологическая оценка: синдром раздраженной кишки на фоне выраженного дисбиоза толстого кишечника
Заключение терапевта. Патологии внутренних органов не выявлено.
Неврологическое состояние: Глазные щели симметричны, движения глазных яблок содружественны, в полном объеме. Реакция на свет зрачков содружественная, правильная. Носогубные складки симметричны, язык по средней линии. Сухожильные рефлексы живые, симметричные. В позе Ромберга устойчив, правильно выполняет пальце-носовую пробу. Патологических знаков нет.
Заключение невропатолога: Знаков органического поражения ЦНС не выявлено.
Заключение окулиста: Глазное дно без патологии, моторно-зрачковых расстройств нет.
Пациент получал монотерапию сульпиридом в течение 6-и недель в дозе до 600 мг/сут. Эффект лечения был оценен как неудовлетворительный: наблюдалась лишь незначительная редукция расстройств моторики кишечника, что выражалось в более регулярном стуле, некотором снижении интенсивности болей в области толстой кишки. Была назначена комбинированная терапия: галоперидол в дозе 10 мг/сут в сочетании с препаратами, нормализующими бактериальный состав и моторику кишечника. На фоне комбинированной терапии в течение 4-х месяцев наблюдалась частичная редукция кишечных расстройств, проявлявшаяся в нормализации стула. Проведенный лабораторный анализ на дисбактериоз после завершения исследования объективно подтвердил восстановление кишечной флоры до уровня близкого к норме. При этом значительного улучшения в психическом состоянии не наблюдалось: наряду с частичной редукцией абдоминалгий сохранялись болезненные ощущения в правом подреберье, которые больной связывал с изменениями в положении тела, физической нагрузки, особенностями питания. Оставались сомнения в эффективности лечения, убежденности в правильности выбранных самим больным способов терапии. Амбулаторное наблюдение за состоянием на протяжении полугода после выписки больного из стационара не выявило клинически значимых изменений в психическом статусе.
Клинический разбор
Психопатологическая симптоматика в представленном случае квалифицирована в рамках вялотекущей психопатоподобной ипохондрической шизофрении. В пользу такого диагноза свидетельствуют синдромальные особенности, динамика заболевания и стойкие негативные изменения. На момент обследования статус пациент определяется явлениями сверхценной ипохондрии, сенестоалгиями и негативными психопатоподобными изменениями по типу фершробен.
Симптомокомплекс сверхценной ипохондрии, в структуре которого на первый план выступают идеи преодоления болевых ощущений, включает сложную систему самолечения: подбор диеты и фармакотерапии, ограничение физических нагрузок, разработка мероприятий по преодолению болевых ощущений. Сенестоалгии отличаются четкостью и неизменностью локализации (область правого подреберья), а также необычным характером (чувство болезненного перекручивания желчного пузыря) и не имеют связи с реальной соматической патологией.
В структуре негативных изменений выступают нарастающие по мере динамики заболевания признаки дефекта типа “фершробен” (эмоциональное обеднение, парадоксальность умозаключений и поведения, выраженный инфантилизм, неадекватность суждений и мероприятий по самолечению с чертами аутоагрессивного поведения – иррациональный подбор диеты, ферментных препаратов, антибактериальных средств вопреки рекомендациям специалистов, вычурные способы преодоления болевых ощущений (многочасовое пребывание в ванне с холодной водой). Также следует отметить признаки редукции энергетического потенциала – низкоквалифицированный труд, отчетливое снижение работоспособности. Дополнительным подтверждением эндогенного процесса служат также данные семейного анамнеза (отец пациента страдал приступообразной параноидной шизофренией) и выраженные шизоидные особенности в преморбиде.
Симптомы СРК формируются при участии соматогенного фактора - соматической патологии инфекционно-токсической этиологии, сопровождающейся дисбиозом. Однако, как можно видеть, после стабилизации бактериального состава кишечника симптоматика СРК утрачивает связь с соматической патологией и продолжает персистировать в рамках ипохондрического развития с явлениями сверхценной ипохондрии. При этом клиническая картина СРК приобретает особенности свойственные для пациентов с ипохондрическим развитием: доминируют стойкие идиопатические алгии, тогда как нарушения моторной функции кишечника (диарея, явления метеоризма) носят эпизодический характер и не доминируют в сознании пациента.
Ретенции симптомов СРК также способствуют явления вторичного дисбиоза. Последний, формируясь в результате неконтролируемого и неадекватного приема антибиотиков, определяет нарушения функционального состояния толстого кишечника – диарея, явления метеоризма.
Таким образом, вялотекущая шизофрения, обнаруживающая аффинитет к сомато-вегетативным и ипохондрическим расстройствам (органо-невротическая шизофрения) относится к наиболее распространенным вариантам малопрогредиентных эндогенно-процессуальных заболеваний у пациентов общемедицинской практики. Встречаемость органо-невротической шизофрении у больных соматического стационара и территориальной поликлиники достигает 2,2%. С момента манифестации (экзацербации) и на всем протяжении заболевания клинические проявления шизофрении (в том числе и негативные) ассоциируются с функциональными расстройствами внутренних органов, причем последние, включаясь в спектр проявлений эндогенного процесса, подвергаются хронификации с расширением круга функциональных расстройств, утяжелением регистра аномальных телесных сенсаций, а также присоединением и усложнением явлений ипохондрии.
Клинические особенности органо-невротической шизофрении позволяют дифференцировать последнюю на два варианта – с явлениями невротической и сверхценной ипохондрии, обнаруживающими различия в аффинитете к определенным органным системам: шизофрения с явлениями невротической ипохондрии протекает преимущественно (81,8%) с клинической картиной синдрома Да Коста и гипервентиляции, тогда как при шизофрении с явлениями сверхценной ипохондрии примерно в той же степени преобладают функциональные расстройства кишечника (81,5%).
Глава 7.
терапия БОЛЬНЫХ С ОРГАННЫМИ НЕВРОЗАМИ.
Традиционные подходы к лечению неврозов предусматривают применение как психотерапевтических методик, так и средств психофармакотерапии.
Среди наиболее перспективных методик психотерапевтического воздействия при СФР выделяется когнитивно-бихевиоральная терапия (КБТ). В частности, Warwick H.M. с соавт. [1996], отмечая возможность эффективного применения КБК, считают, что успех данной методики определяется воздействием на главный (по мнению авторов) механизм формирования СФР – повышенную возбудимость вегетативной нервной системы с избирательном вниманием к телесным функциям и избегающим поведением. Для подтверждения своей позиции авторы приводят 2 клинических наблюдения (пациенты с выраженной ипохондрической фиксацией на функциональных симптомах и признаками связанной с ней социальной дезадаптации). В числе результатов применеия КБТ указывается редукция тревожной фиксации на телесных ощущениях и уверенности в наличии нераспознанной соматической болезни. Сходные данные приводятся в работе Warwick и Marks [1988], выполненной на материале 17-ти пациентов с СФР, сопряженными с нозофобиями. В других исследованиях отмечается эффективность КБТ в случаях хронических алгических и функциональных расстройств [Philips H.C., 1987; Hegel M.T. с соавт., 1989; Han J.N. с соавт., 1996; Barsby M.J., 1997]. Также используеются методики групповой терапии [Brautigam W. с соавт., 1999; Kaplan, Sadock, 2000; Watson W.H., McDaniel S.H., 2000].
Однако в этих работах не использовались стандартизованные критерии оценки, что (наряду с крайней ограниченностью данных) значительно затрудняет окончательную офнку эффективности указанных подходов.
Оценка данных по психотерапии представляется наиболее затруднительной из-за ограниченного числа публикаций, а также отсутствие станртизованных методов оценки результатов лечения. При этом можно предположить, что высокие доли психических расстройств, требующих, по современным представлениям, психофармакотерапии (тревожно-фобические, аффективные, эндогенно-процессуальные), а также соматических нарушений, определяющих показания к лекарственной коррекции функций внутренних органов, свидетельствуют в пользу фармакологического подхода к лечению органных неврозов.
В пользу такого предположения свидетельствуют результаты сравнительного анализа эффективности психофармако- и психотерапии. Были сформированы 4 рандомизированных выборки равного объема в соответствии с предполагавшимся методом лечения: а) фармакотерапия; б) психотерапия; в) комбинированная фармако-психотерапия; г) плацебо-контроль. Средства и режим терапевтического воздействия рационально отбирались и корректировались в зависимости от клинической оценки состояния пациента на момент каждого из еженедельных осмотров. Применялись психотропные средства трех основных групп: транквилизаторы, антидепрессанты и нейролептики. Психотерапия проводилась индивидуально в рамках когнитивной и поведенческой модели с поэтапной десенсибилизацией. Суммарная эффективность каждого метода терапии в изученной выборке оценивалась через 6 недель лечения (непосредственный эффект), а затем через 3 года катамнестического наблюдения (отдаленный эффект). Психотерапевтическое воздействие оказалось наиболее эффективным при СФР в рамках соматизированной истерии (до 80% из 95 пациентов), тогда как в подгруппе из 113 пациентов с органными неврозами (45 с СГВ, 57 с СДК и 11 с СРК) в рамках тревожно-фобических расстройств этот показатель не превышал 34% после окончания 6-неделъного курса лечения, а на момент 3-х летней катмнестической оценки снижался до 7%.
Несмотря на большое число сторонников лекарственного лечения пациентов с моноорганными (моносистемными) функциональными расстройствами, проблема терапии органных неврозов остается малоразработанной (в литературе представлены лишь единичные публикации результатов лечения хронических СФР с неизменной топической проекцией в рамках одного органа или системы).
Спектр соматотропных средств, испльзуемых по данным литературы для коррекции функциональных расстройств дыхательной системы, достаточно широк и включает антигистаминные, бета-адреноблокаторы, вита-мины, микроэлементы. При этом предпочтение отдается преимущественно блокаторам бета-адренергических рецепторов, которые некоторые авторы относят их к базисным средствам [Hoes M.J. с соавт., 1987; Smoller J.W. с соавт., 1996]. В частности в работе Van De Ven L.L. с соавт. [1995] показана значительная редукция тяжести и частоты симптомов СГВ на фоне терапии бета-адреноблокатором бисопрололом (5 мг однократно в сутки в течение 3 недель) 60-ти амбулаторных пациентов общемедицинской сети с функциональными расстройствами дыхания.
Несмотря на ряд публикаций, в которых представлены данные об улучшении со-стояния у 70% больных с СГВ при 6-недельном лечении препаратами, содержащими 1,0 фосфора и 0,2 магния, в целом роль препаратов кальция, магния, фосфора в тера-пии симптомов СГВ окончательно не определена [Hoes, 1987; Smoller J.W. с со-авт., 1996].
В ряду наиболее эффективных средств психофармакотерапии СГВ указываются бензодиазепиновые анксиолитики, которые не только способствуют редукции сопряженных с СГВ тревожных расстройств, но и снижают возбудимость дыхательного центра [Dunner D.L. с соавт., 1986; Charney D.S., Woods S.W., 1989].
Терапевтическое действие антидепрессантов при СГВ связывается преимущественно с их антипаническими и анксиолитическими свойствами. Также указывается, что некоторые из тимолептиков, особенно ТЦА (амитриптилин, имипрамин, кломипрамин) способствуют улучшению легочной вентиляция и насыщению крови кислородом [Brownell L.G.. с соавт., 1982; Smith P. L. с соавт., 1983; Rubin A.-H. с соавт., 1986; Clark R. С соавт., 1994].
Рекомендации применения СИОЗС для терапии СГВ основаны пре-имущественно на результатах экспериментальных исследований связи серотонина с функциональными расстройствами дыхания [Rampin O.O. с соавт., 1993; DiPasquale E. с соавт., 1992; Lindsay A., Feldman J., 1993]. Клинические под-тверждения этого предположения пока ограничены. В частности, можно отметить результаты исследования 9 пациентов со стойкими симптомами СГВ, у которых отмечалась значительная редукция функциональных рас-стройств дыхания на фоне терапии сертралином [Smoller J.W. с соавт., 1996].
Фармакотерапевтические подходы к терапии функциональных расстройств сердечно-сосудистой системы определяются, прежде всего, позициями соматоцентрически ориентированных авторов в отношении этиологии симптомов СДК инфекционной, токсической, теория физического истощения и др. [Маколкин В.И. с соавт., 1995]
В ряду средств базисной (патогенетической) соматотропной терапии СДК ведущее положение (как и при СГВ) занимают бета-адреноблокаторы. По мнению Маколкина В.И. с соавт. [1995] терапевтическое действие бета-адреноблокаторов (пропранолол, атенолол, метапролол) у пациентов с функциональными расстройствами сердечно-сосудистой системы связано с оптимизацией сердечной деятельности при физических нагрузках. Отмечая целесообразность применения блокаторов альфа-адренорецепторов (пирроксан), авторы, тем не менее, предполагают ограниченное использование этих препаратов (в связи с малой эффективностью) преимущественно случаями СДК, при которых противопоказаны бета-адреноблокаторы.
Применение средств психофармакотерапии, как правило, основано на высокой яастоте сопряженности симптомов СДК с тревожными и тревожно-депрессивными расстройствами. Как и в случаях СГВ, предпочтение отдается бензодиазепиновым транквилизаторам. При этом наряду с собственно противотревожным действием подчеркивается и ряд благоприятных в рассматриваемом аспекте соматотропных эффектов производных бензодиазепина – антиаритмических, гипотензивных, аналгезирующих, вегетостабилизирующих [Райский В.А., 1988 ].
Несмотря на доказанную эффективность при СДК, возможности применения трициклических антидепрессантов у пациентов с функциональными нарушениями сердечно-сосудистой системы ограничены в связи с кардиотоксическими эффектами этих препаратов (замедление проводимости, проаритмогенное действие, ортостатическая гипотензия и др.). Поэтому большинство исследователей, указывая на достаточно эффективную редукцию функциональных расстройств сердечно-сосудистой системы при высоких покзателях безопасности, отдает предпочтение современным селективным антидепрессантам [Смулевич А.Б., 1997; Дроздов Д.В., Новикова Н.А., 1992; Дробижев М.Ю., 1997, 1998; Botte L. с соавт., 1992; Dechant K.L., Clissold S.P., 1991; Doogan D.P., 1991; Lasnier С. с соавт. 1991; Moller H.J. с соавт., 1991; Rahman M.K. с соавт., 1991; Warrington S.J., 1991; Evans D.L. с соавт., 1999].
Переходя к обсуждению терапевтических подохов к лечению синдрома раздраженного кишечника следует отметить, что большинством авторов СРК рассматривается как вариант соматической патологии и оценивается как нарушение моторной функции кишечника и процессов всасывания в просвете толстой кишки, связанное с избыточной микробной контаминации либо дисбактериоза [Thompson W.G., 1993; Camilleri M., Choi M.G., 1997]. Предпочтение отдается комбинированной фармакотерапии с применением следующих классов медикаментозных средств: антибиотиков (левомицетин, тетрациклин, бисептол и др.) и противогрибковых препаратов (леворин, нистатин) с целью подавления патогенной и условнопатогенной флоры; бактериальных препаратов (бактисубтил, бифидобактерин и лактобактерин) для нормализации кишечной микрофлоры; спазмолитики миотропного действия (спазмомен, но-шпа, метеоспазмин) для коррекции моторной функции и купирования алгического синдрома; ферментные препараты (мезим, панцитрат) для нормализации процессов всасывания [Harvey R. с соавт., 1982; Spiller R., 1994; Klein K., 1988].
Один из традиционных методов коррекции нарушений функций ЖКТ – диетотерапия, эффективность которой отстативают многие авторы [Weser E. с соавт. 1965; Nadna R. с соавт., 1989]. Однако ряд исследователей оспаривает целесообразной такого подхода к лечению СРК [Cann P.A. с соавт., 1984; Areffman S. с соавт., 1985; Kruis W. с соавт., 1986; Lucey M. с соавт, 1986; Talley N. с соавт., 1999].
Данные по эффективности психофармакотерапии у больных с СРК накоплено сравнительно мало [Gruber A..J. с соавт., 1996]. Имеются единичные сообщения об эффективности бензодиазепиновых анксиолитиков (диазепама, альпразолама) в отношении симптомов СРК у пациентов тревожными расстройствами [Александровский Ю.А., Барденштейн Л.М., Аведисова А.С., 2000; Noyes R. с соавт., 1990; Tollefson G.D. с соавт., 1991].
Ряд авторов указывает на эффективность применения трициклических антидепрессантов, преимущественно – амитриптилина, обеспечивающих одновременную редукцию симптомов гипотимии и функциональных расстройств кишечника примерно у 80% больных с СРК, страдающих депрессией [Diamond S., 1964; Hislop, 1971; Liss с соавт., 1973; Clouse R.E. с соавт., 1994; Rajagopalan M. с соавт., 1998; Pearson R.L., 2000]. При этом подчеркивается возможность успешного применения ТЦА в рамках монотерапии, преимущественно у пациентов с диареей и стойкими (более 10 лет) абдоминалгиями [Cartrell с соавт., 1982; Greenbaum D.S. с соавт., 1986]. Среди наиболее распространенных гипотез [Sullivan А. с соавт., 1978; Lloyd G.G., 1986], нашедших подтверждение в экспериментальных исследованиях [Gorard D.A. с соавт., 1995] – норадренергическая: в результате антихолинергического действия ТЦА корректируют патологически усиленную сократительную функцию толстой кишки и, в конечном итоге, купируют нарушения моторики в форме частых болезненных позывов на дефекацию и явлений диареи.
В отдельных публикациях представлены результаты применения при СРК антидепрессантов второго и последующих поколений, таких как селективные ингибиторы обратного захвата серотонина (СИОЗС) – флувоксамин (феварин) и селективные ингибиторы обратного захвата норадреналина (СИОЗН) – миансерин (леривон) [Tanum L., Malt U.F., 1996; Emmanuel N. с соавт., 1997]. Некоторые авторы высказывают предположение о дифференцированных показаниях к применению ТЦА и СИОЗС при СРК в зависимости от преобладающих нарушений моторной функции толстой кишки, отдавая предпочтение ТЦА при гипермоторных, а СИОЗС – при гипомоторных вариантах СРК [Gorard D.A. с соавт., 1994]. Однако такое предположение пока не получило объективного подтверждения, т.к., по данным анализа доступной литературы, сравнительных исследований ТЦА и СИОЗС при лечении пациентов с СРК пока не проводилось.
В рамках проведенного клинико-эпидемиологического исследования органных неврозов в общемедицинской практике оценивалась потребность больных СГВ, СДК и СРК в психофармакотерапии. Анализ потребности предусматривал определение частоты назначения основных классов психотропных средств (транквилизаторов, гипнотиков, антидепрессантов и нейролептиков). Для анализа использовались данные регистрационных карт, в которых квалифицированные психиатры, проводившие обследование пациентов ГКБ №1 и поликлиники №171 регистрировали препараты, которые они считали нужным назначить каждому больному в соответствии с установленным при обследовании диагнозом психического расстройства (на основании стандартных показаний к применению лекарственных средств). В сумме у 150 больных с СГВ, СДК и СРК потребность в транквилизаторах составляет 52%, снотворных (гипнотиках) – 64%, антидепрессантах – 20%, нейролептиках – 12%.
Дифференцированная оценка потребности в психофармакотерапии при СГВ, СДК и СРК обнаруживает следующие закономерности (таблица 1). Синдром гипервентиляции, характеризующийся наименьшей тяжестью коморбидной психической патологии (ограничивается транзиторными тревожно-ипохондрическими реакциями с функциональными расстройствами дыхания) требует назначения преимущественно транквилизаторов (56% против 9% для антидепрессантов и 4% для нейролептиков). В свою очередь при СДК, несмотря на то, что потребность в транквилизаторах остается наибольшей (51%), нарастает необходимость назначения антидепрессантов (33%), а доля нейролептиков остается минимальной (10%), что, по-видимому, связано с увеличением пропорции хронических тревожно-фобических состояний, а также аффективной патологии при СДК (в сравнении с СГВ). При СРК наблюдается дальнейшее снижение потребности в транквилизаторах (46% против 56% при СГВ, р<0.05, и 51% при СДК, р=0,654), но значительно возрастает необходимость применения нейролептиков – 24% против 9% при СГВ (р<0.05) и 10% при СДК (р<0.05). Потребность в антидепрессантах остается сравнительно высокой и оценивается в 31%.
Таблица 1. Потребность в назначении основных классов психотропных средств при органных неврозах по данным эпидемиологического обследования (N=150).
|
Психотропные средства (классы) |
СГВ (n=45) |
СДК (n=102) |
СРК (n=65) |
|||
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
|
|
Транквилизаторы |
25 |
56 |
53 |
51 |
29 |
46 |
|
Снотворные |
2 |
4 |
5 |
5 |
2 |
4 |
|
Антидепрессанты |
9 |
19 |
34 |
33 |
19 |
31 |
|
Нейролептики |
4 |
9 |
10 |
10 |
15 |
24 |
Для оптимизации психофармакотерапии больных с органными неврозами в рамках настоящей работы был предпринят обобщающий анализ результатов ряда исследований по оценке эффективности и безопасности психотропных и соматотропных средств при СГВ, СДК и СРК, выполненных сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств (под руководством академика РАМН А.Б. Смулевича НЦПЗ РАМН при участии специалистов в области пульмонологии, кардиологии и гастроэнтерологии за период с 1998 г. по 2000 г. Целью проведенного анализа была сравнительная оценка эффективности средств психофармакотерапии, соматотропной (базисной) фармакотерапии и комбинированного применения этих методов лечения. Следует подчеркнуть, что в настоящей работе оценивалась эффективность указанных методов в целом, а не определение спектра клинической активности тех или иных лекарственных препаратов. Соответственно в ходе дальнейшего изложения данных основное внимание будет уделяться сопоставлению разных методов фармакотерапии и определению показаний к применению основных классов психотропных средств (анксиолитики, антидепрессанты, нейролептики). Отдельные препараты будут упоминаться лишь при необходимости подчеркнуть их определенные свойства (благоприятные либо неблагоприятные), имеющие значение для определения тактики ведения больных с функциональными нарушениями бронхо-легочной, сердечно-сосудистой или пищеварительной системы.
Общее количество пациентов, включенных в анализ, составило 295, из них 85 с СГВ, 98 с СДК и 112 с СРК. Использовавшиеся лекарственные средства с указанием суточных доз представлены в таблице 2.
Отобранные для анализа исследования проводились по единой схеме в 2 фазы (по 6 недель каждая): 1 фаза - открытое, сравнительное и контролируемое исследование с параллельными группами; 2 фаза - рациональная терапия с комбинированным назначением психотропных средств и препаратов базисной (соматотропной) терапии (включались пациенты с умеренным или незначительным/отсутствием эффекта терапии в 1 фазе).
1 фаза: открытое сравнительное исследование эффективности психофармако- и базисной (соматотропной) терапии СГВ, СДК и СРК.
В 1 фазе пациенты распределялись на примерно равные как по количеству, так и по социально-демографическим и клиническим характеристикам, терапевтические группы. В основных группах предусматривалась монотерапия психотропными препаратами (транквилизатор, антидепрессант либо нейролептик), в контрольной группе (формировалась в каждом из исследований) – базисная (соматотропная) терапия СГВ, СДК или СРК. Психотропные средства назначались в соответствии с показаниями в зависимости от определяющего клиническую картину психопатологического симптомокмплекса: транквилизаторы использовались для лечения тревожных расстройств (паническое расстройство с/без агорафобии, генерализованное тревожное расстройство), антидепрессанты – для терапии аффективной и тревожной патологии (депрессивный эпизод, дистимия, паническое расстройство), нейролептики использовались при явлениях сверхценной ипохондрии (в рамках патохарактерологического развития или органо-невротической шизофрении).
Базисная терапия назначалась рационально на основании квалифицированного заключения, данного в ходе клинического разбора с участием соответствующих специалистов – пульмонолога, кардиолога либо гастроэнтеролога. Лекарственные средства, использовавшиеся в схеме базисной терапии СГВ, включали бета-адреноблокаторы, витамины, микроэлементы (у пациентов с высокими значениями минутного объема дыхания, а также метаболическими изменениями, свойственными дыхательному алкалозу), при СДК использовались малые и средние дозы бета-адреноблокаторов и блокаторов кальциевых каналов (у пациентов со стойкими нарушениями сердечного ритма, желудочковой экстрасистолией, стенокардией нетяжелых функциональных классов), в случаях СРК применялись спазмолитические средства, бактериальные препараты, анальгетики (в зависимости от спектра функциональных нарушений кишечника) (таблица 2).
Учитывая высокую частоту сопутствующей соматической патологии и вероятность неблагоприятных побочных эффектов психотропные средства назначались в минимальных рекомендуемых стартовых дозах. Через 10-14 дней допускалось постепенное повышение дозы до максимальной переносимой в зависимости от выраженности терапевтического и побочных эффектов.
Таблица 2. Дозы психотропных и соматотропных препаратов, использовавшихся при лечении органных неврозов.
| Фармакологический класс |
Международное (торговое) название препарата |
Суточные дозы | |
| Психотропные средства | |||
| Антидепрессанты |
Тианептин (коаксил) Циталопрам (ципрамил) Пароксетин (паксил) Миансерин (леривон) |
25-37,5 мг 20-40 мг 20-40 мг 30-60 мг |
|
| Транквилизаторы |
Феназепам Алпразолам (ксанакс) Клоназепам (ривотрил) |
1-2 мг 1-4 мг 1-4 мг |
|
| Антипсихотики | |||
| атипичные |
Сульпирид (эглонил) Рисперидон (рисполепт) Оланзапин (зипрекса) Хлорпротиксен (труксал)* |
50-400 мг 1-2 мг 5-10 мг 15-45 мг |
|
| типичные |
Галоперидол (галдол)* Трифлуоперазин (стелазин)* |
5-10 мг 5-10 мг |
|
| Соматотропные средства | |||
| Витамины |
Тиамин Пиридоксин |
25-50 мг 40-320 мг |
|
| Микроэлементы |
Кальций добезилат Магния цитрат |
750-1000 мг 300-400 мг |
|
| бета-адреноблокаторы |
Атенолол Пропранолол |
25-50 мг 40-80 мг |
|
| Блокаторы кальциевых каналов | Верапамил | 50-100 мг | |
| Прокинетики | Цизаприд | 15-30 мг | |
| Спазмолитики |
Дицетел Дротаверин |
150-300 мг 120-240 мг |
|
| Интеросептики | Интетрикс | 4 капс. | |
| Бактериальные препараты | Примодофилюс-бифидус | 2 капс. | |
*- препараты, которые использовались только во 2-й фазе исследований
В исследованиях антидепрессантов и нейролептиков для коррекции стойких инсомнических расстройств допускалось дополнительное назначение небольших доз бензодиазепинов: феназепам 0,5-2 мг, альпразолам (ксанакс) 0,25-1 мг, нитразепам (радедорм) 5-10 мг.
Учитывая сложность клинической структуры изученных органных неврозов и отсутствие специальных инструментов объективной оценки тяжести функциональных расстройств за основной критерий оценки эффективности был принят параметр "улучшение состояния" Шкалы общего клинического впечатления CGI [Guy W., 1987] (пункт 3). В качестве дополнительных критериев оценки эффективности использовались редукция исходного суммарного балла Аналоговой шкалы оценки функциональных симптомов и Госпитального опросника по тревоге и депрессии на >50% на момент окончания исследования.
Аналоговая шкала оценки функциональных симптомов, составленная специально для проведения исследований по терапии пациентов с органными неврозами, включает 23 симптома нарушений функций бронхолегочной, сердечно-сосудистой и пищеварительной систем у пациентов с СГВ, СДК и СРК соответственно. Каждый симптом оценивается пациентом по степени тяжести от 0 до 10 (0= симптома нет; 1-3= слабо беспокоит или ограничивает; 4-6= средне беспокоит или ограничивает; 7-9= сильно беспокоит или ограничивает; 10= крайне беспокоит или ограничивает).
Клиническое обследование и оценка состояния больных с применением указанных инструментов проводилась исходно, перед назначением терапии и далее регулярно, один раз в неделю.
С целью оценки переносимости и безопасности во время исследования регистрировались все изменения в соматическом и психическом состоянии пациентов, очевидно или вероятно связанные с проводимой фармакотерапией.
Полностью завершили 6-недельный курс терапии в 1 фазе 264 из 295 пациентов. Преждевременная отмена терапии из-за побочных эффектов психотропных средств потребовалась 26 пациентам (еще 5 выбыло по другим причинам, не связанным с фармакотерапией). Из них 14 больных получали современные антидепрессанты, остальные 12 – атипичные нейролептики. Причины отмены терапии при использовании селективных серотонинергических антидепрессантов (циталопрам, пароксетин, тианептин – 12 из 14 наблюдений) включали головные боли, тошноту, усиление абдоминалгий, диарею (возникновение или усиление в случае СРК), отмена миансерина у 2-х пациентов потребовалась в связи с выраженным седативным эффектом. Основные причины преждевременной отмены атипичных нейролептиков (сульпирид, рисперидон, оланзапин) – галакторея, дисменорея, прибавка в весе. Отмена нейролептиков из-за экстрапирамидных побочных эффектов регистрировалась только у 2-х пациентов, принимавших рисперидон.
Относительно малое число побочных эффектов не позволяет выполнить дифференцированную оценку переносимости основных классов психотропных средств при различных органных неврозах. Учитывая примерно пропорциональное распределение указанных случаев по группам СГВ, СДК и СРК, а также тот факт, что каких-либо стойких нарушений функционального статуса органов и систем при использовании перечисленных в таблице 2 препаратов не регистрировалось, можно предположить, что современные антидепрессанты и нейролептики являются сравнительно безопасными средствами лечения больных с органными неврозами.
Суммарная оценка эффективности сравниваемых методов лечения по Шкале общего клинического впечатления свидетельствует о превосходстве всех изученных психотропных средств над базисной терапией СГВ, СДК и СРК (рисунок 1).
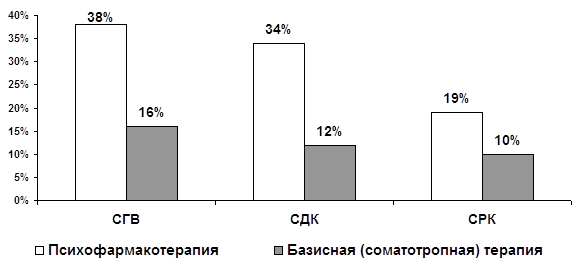
Рисунок 1. Доли (в %) пациентов с полным/выраженным эффектом в группах СГВ, СДК и СРК на момент окончания 1-й 6-недельной фазы терапии.
В сумме доля пациентов с полной/умеренной редукцией синдромов гипервентиляции, Да Коста и раздраженного кишечника при психофармакотерапии значительно превышает аналогичные показатели, полученные при использовании базисной соматотропной терапии: 38% против 16% при СГВ (р<0.01), 34% против 12% при СДК (р<0.01) и 19% против 10% при СРК (р<0.05) соответственно.
При этом, как можно видеть из диаграммы на рисунке 1, установленные ранее признаки гетерогенности изученных органных неврозов, реализуются и в результатах лечения. Наиболее выраженный эффект монотерапии психотропными средствами наблюдается при СГВ – 38%, протекающем, несмотря на длительное персистирование симптоматики, с транзиторными обострениями в рамках конституционально обусловленных ипохондрических реакций. Примерно на том же уровне – 34%, остаются результаты терапии СДК (различия с СГВ не выходят за рамки статистической тенденции, р= 0,076), обнаруживающего преимущественно фазное ремиттирующее течение. Наименьшие доли респондеров установлены в группе СРК – лишь 19% (р<0.001 в сравнении с СГВ и СДК). Этот факт получает обоснованное объяснение, если обратиться к установленным особенностям спектра коморбидной психической и соматической патологии у пациентов с функциональными расстройствами кишечника. Так, при СРК (в сравнении с СГВ и СДК) наблюдаются значительно более тяжелые психические заболевания – значительно возрастает удельный вес эндогенной аффективной (циклотимия) и процессуальной (органоневротическая шизофрения) патологии, а также явлений сверхценной ипохондрии. В то же время СРК характеризуется наибольшей частотой сопутствующей хронической соматической патологии, соучаствующей в манифестации и динамике функциональных нарушений кишечника.
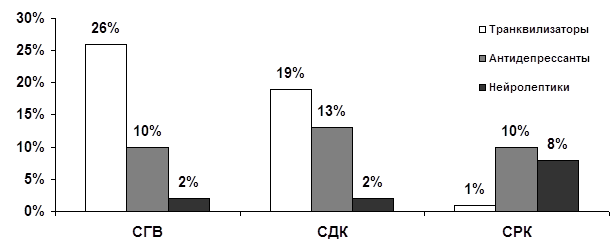
Рисунок 2. Доли респондеров, получавших монотерапию транквилизаторами (алпразолам, клоназепам, феназепам), антидепрессантами (циталопрам, пароксетин, тианептин, миансерин) или нейролептиками (сульпирид, рисперидон, оланзапин), в группах СГВ, СДК и СРК.
С целью уточнения спектра клинической активности основных классов психотропных средств в рамках трех рассматриваемых в настоящем исследовании органных неврозов был предпринят дифференцированный анализ динамики ведущих в клинической картине СГВ, СДК и СРК психопатологических и соматических симптомокомплексов (рисунок 2). В результате выявлены следующие закономерности. При терапии СГВ наиболее выраженный эффект наблюдается при использовании бензодиазепиновых анксиолитиков (алпразолам, клоназепам, феназепам) – 26% из 38% респондеров. Такой результат объясняеся тем, что доминирующие у пациентов с СГВ психические расстройства – кратковременные тревожно-ипохондрические реакции (сопровождающихся обострением функциональных нарушений бронхолегочной системы) – являются наиболее адекватной мишенью для транквилизаторов. В группе СДК, характеризующегося более тяжелыми тревожно-фобическими расстройствами (паническое, генерализованное тревожное), а также нарастанием доли депрессивной патологии, наряду с относительно высоким эффектом транквилизаторов отмечается увеличение доли респондеров на терапию современными антидепрессантами (циталопрам, пароксетин, тианептин, миансерин): общий процент респодеров в группе СДК – 34% складывается приемущественно из долей пациентов с удовлетворительным эффектом применения транквилизаторов (19%) и антидепрессантов (13%). Иные тенденции выявляются в результатах лечения больных с СРК, протекающего, как правило, в сопряженности с циклическими эндогенными депрессиями, а также с явлениями сверхценной ипохондрии (сопровождающимися идиопатическими алгиями), в том числе и при вялотекущей шизофрении. Наиболее эффективными средствами психофармакотерапии в группе СРК становятся антидепрессанты и нейролептики (сульпирид, оланзапин, рисперидон), обеспечивающие значительное улучшение состояния пациентов в 10% и 8% соответственно при общем проценте респодеров 19%.
В то же время, как можно видеть из диаграммы на рисунке 1, эффективность монотерапии психотропными средствами нельзя признать удовлетворительной. Полная одновременная редукция симптомов СРК и психопатологических расстройств выявляется, в лучшем случае, примерно у 1/3 больных (в группах СГВ и СДК). На основании установленных клинических характеристик органных неврозов, изложенных в предыдущих главах, можно предположить, что низкая эффективность методов психофармако- и соматотропной терапии, использующихся в отрыве друг от друга, связана с соучастием в формировании СГВ, СДК и СРК психической и соматической патологии. Соответственно можно ожидать, что комбинированное применение психотропного и соматотропного фармакологического воздействия позволит улучшить результаты лечения больных органными неврозами. Подтверждением выдвинутого предположения служат результаты 2-й фазы исследования лекарственной терапии, представленные ниже.
2 фаза: рациональная комбинированная терапия психотропными и соматотропными (препараты базисной терапии) средствами.
Выборку 2 фазы исследования составили 208 пациентов с умеренным или незначительным/отсутствием эффекта в результате лечения в 1 фазе (включая больных, преждевременно выбывших из 1-й фазы из-за непереносимости психотропных средств): 53 из группы СГВ, 65 – СДК и 91 – СРК. Выбор средств для комбинированной терапии во 2 фазе производился эмпирически: присоединение средств базисной терапии к психотропным средствам и назначение психотропных препаратов больным из группы базисной терапии проводилось в зависимости от особенностей психопатологического и соматического статуса в результате совместной консультации с участием психиатров и соответствущих специалистов (пульмонологов, кардиологов, гастроэнтерологов).
Результаты 6-недельной 2 фазы лечения свидетельствуют о значительном и достоверном повышении эффективности терапевтического воздействия: общие доли больных с полным/выраженным эффектом в группе СГВ составили 46% против 38% при психотропной и 16% при соматотропной терапии в 1-й фазе, в группе СДК – 54% против 34% и 12%, в группе СРК - 71% против 19% и 10% соответственно (таблица 3).
Таблица 3. Соотношение монотерапии психотропными средствами, базисной соматотропной терапии и комбинированной фармакотерапии среди эффективных курсов лечения органных неврозов.
| Метод лечения | СГВ | СДК | СРК |
| Психофармакотерапия | 38% | 34% | 19% |
| Соматотропная терапия | 16% | 12% | 10% |
| Комбинированная фармакотерапия | 46% | 54% | 71% |
Для уточнения дифференцированных показаний к применению психотропных средств и препаратов базисной терапии, учитывающих как синдромальную структуру функциональных расстройств, так и особенности коморбидной психической и соматической патологии, проводился дополнительный анализ эффективности терапии в соответствии с установленными клиническими характеристиками СГВ, СДК и СРК.
В результате проведенного анализа установлены достоверные различия в эффективности транквилизаторов, антидепрессантов, атипичных нейролептиков и препаратов базисной терапии.
Монотерапия изученными психотропными средствами и изолированной (без психофармакотерапии) базисной терапией наиболее эффективны в случаях СГВ (рисунок 1) – в сумме 54% (против 46% при СДК и 29% при СРК). У большинства (42% из 54%) пациентов полная и параллельная редукция психопатологической симптоматики и функциональных расстройств бронхолегочной системы наблюдалась уже на 10-14 дни терапии транквилизаторами класса высокопотенциальных бензодиазепинов, тогда как достоверная редукция симптомов СГВ в группе базисной терапии регистрировалась не ранее 20 дня лечения. Несмотря на малый объем наблюдений можно предполагать, что выявленные различия между психотропными и соматотропными средствами в скорости реализации эффекта объясняются следующими обстоятельствами. Функциональные расстройства дыхания формируются в ряду симптомов конституционально обусловленных (психосоматическая конституция с явлениями “поведенческой одышки”), преимущественно психогенно обусловленных реакций тревожно-ипохондрических реакций и не обнаруживают сопряженности с актуальной соматической патологией органов дыхания. Соответственно, более выраженное терапевтическое воздействие на психопатологические нарушения сопровождается более быстрой и эффективной редукцией всех составляющих ипохондрического симптомокомплекса, включая и проявления СГВ. С другой стороны, ипохондрические реакции при СГВ, как правило, обратимы и с легкостью редуцируются при любом терапевтическом воздействии (фармако-, психотерапия), оказывающем нормализующее воздействие на функциональное состояние бронхолегочной системы. Последнее, по-видимому, объясняет достаточно высокий эффект даже от применения базисной терапии СГВ (бета-адреноблокаторов, витаминов, микроэлементов), которая в данном случае выступает в качестве симптоматического лечения.
При терапии СДК, обнаруживающего сопряженность преимущественно с тревожно-фобическими расстройствами (47 пациентов из 65 участвоваших во 2 фазе, включая 35 с паническим расстройством и 12 с генерализованным тревожным расстройством) полная/значительная редукция патологических проявлений достигнута при комбинированном применении высокопотенциальных бензодиазепинов и селективных антидепрессантов (28% и 23% от суммарного показателя 54%), причем присоединение средств базисной терапии (бета-адреноблокаторов, блокаторов кальциевых каналов) для повышения эффективности лечения требовалось достоверно чаще, чем при СГВ (19% против 11%, р<0.05).
Терапия СРК, который характеризуется наиболее сложными взаимосвязями между функциональными расстройствами с одной стороны и психопатологической и соматической составляющей – с другой, представляет собой намного более сложную задачу, чем лечение пациентов с СГВ. Соответственно почти половину выборки для 2 фазы фармакологических исследований составили именно больные с СРК (91 из 208 пациентов, получавших лечение во 2 фазе). Следует также подчеркнуть, что размер долей респондеров после назначения комбинированной терапии в группе СРК увеличился в занчительно большей степени – более чем в 3 раза, с 29% (суммарная эффективность психофармако- и базисной терапии в 1 фазе) до 71%, тогда как в группах СГВ и СДК соответствующий прирост общего показателя эффективности составил лишь 2% и 8%).
Учитывая сложность психосоматических соотношений фармакотерапия СРК заслуживает более подробного анализа. Так, у больных с СРК и депрессивными расстройствами (58 наблюдений) наиболее эффективной была терапия серотонинергическими антидепрессантами (пароксетин, тианептин) в сочетании с соматотропными средствами, стимулирующими моторные функции толстого кишечника (прокинетики, желчегонные препараты, слабительные). Такое сочетанное воздействие в большинстве случаев сопровождалось полной редукцией психопатологической симптоматики и проявлений СРК. Причем у 14 пациентов без достаточного эффекта от сочетанной терапии антидепрессантами и прокинетиками значительное улучшение состояния (у 2 - полная редукция) отмечалось после присоединения сульпирида.
У пациентов с СРК и явлениями ипохондрического развития (24 наблюдения) значительное улучшение достигнуто при комбинированном назначении атипичных нейролептиков, в первую очередь – сульпирида, с бактериальными препаратами (полная/значительная редукция проявлений заболевания отмечена в 18 случаях)[16]. Соматотропный эффект достигнут преимущественно за счет купирования функциональных нарушений толстого кишечника в результате коррекции микрофлоры в просвете кишки.
Особо следует выделить 9 пациентов с СРК и ипохондрическим развитием в рамках вялотекущей шизофрении. В этой подгруппе с длительными и резистентными болевыми синдромами (по типу идиопатических алгий), а также явными негативными изменениями наиболее эффективными (6 из 9 пациентов) были атипичные (рисперидон 1-4 мг/сут, оланзапин 5-10 мг/сут) и т.н. “традиционные” нейролептики, обладающие наиболее выраженным эффектом в отношении сверхценных образований и стойких мономорфных алгических нарушений – галоперидол (до 5-10 мг/сут), трифлуоперазин (5-10 мг/сут).
Выраженность вторичного дисбактериоза, часто встречающегося у пациентов с ипохондрическим развитием, определяет показания к сопутствующей терапии бактериальными препаратами, нормализующими микрофлору кишечника.
Следует также отметить, что степень редукции функциональных расстройств толстой кишки в структуре СРК в значительной степени дифференцируется в зависимости от используемых психотропных средств. Так, наиболее комплексное воздействие оказывает атипичный нейролептик сульпирид. Применение данного нейролептика сопровождается достоверной редукцией как депрессивных и тревожных расстройств, так и ряда составляющих синдрома СРК: тяжесть абдоминалгий снижается на 60%, диареи на 68%, метеоризма на 54%. По всем этим показателям сульпирид статистически значимо превосходит антидепрессанты (пароксетин, тианептин, Р<0,05). В сравнении с базисной терапией отмечается достоверно более выраженное воздействие на гипермоторные нарушения - диарея (Р<0,01) и сопоставимый эффект в отношении абдоминалгий. В то же время следует отметить закономерное снижение эффективности сульпирида в отношении депрессивной симптоматики при сопоставлении с серотнинергическими антидепрессантами: 36% редукция депрессии в группе сульпирида против 70% и 72% в группах пароксетина и тианептина соответственно.
Монотерапия антидепрессантами, в значительной степени эффективная в отношении депрессивной и тревожной симптоматики, сопоставима с базисной терапией по степени влияния на функциональные расстройства только по одному показателю – гипомоторным нарушениям (запоры): 20%, 25% и 20% редукция запоров в группах пароксетина, тианептин и базисной терапии соответственно.
В то же время следует отметить недостаточную эффективность психотропных средств в отношении явлений метеоризма (клинические признаки дисбиоза) и спазма толстого кишечника. Эти симптомы достоверно более эффективно редуцируются на фоне соматотропных средств, входящих в комплекс базисной терапии: редукция явлений метеоризма на 20%, 23%, 54% и 89% и спазма толстого кишечника на 9%, 11%, 23% и 79% в группах пароксетина, тианептина, сульпирида и базисной терапии соответственно (рисунок 3).
В заключение необходимо подчеркнуть, что проблемы терапии органных неврозов связаны, с одной стороны, со стойкостью соматовегетативных расстройств, а с другой - сложностью клинической картины, включающей, наряду функциональными нарушениями внутренних органов, проявления соматической и психической патологии. Соответственно лечение органных неврозов может предусматривать применение наряду с психотропными и соматотропных препаратов, показанных для купирования нарушений функций внутренних органов. У пациентов с синдромом гипервентиляции, с высокими значениями минутного объема дыхания а также метаболическими изменениями свойственными дыхательному алкалозу предпочтительно совместное назначение бета-адреноблокаторов, витаминов, микроэлементов с небольшими дозами транквилизаиторов или антидепрессантов. При явлениях кардионевроза, сопровождающихся стойкими нарушениями сердечного ритма, желудочковой экстрасистолией, стенокардией нетяжелых функциональных классов, показано сочетание психофармакотерапии с малыми и средними дозами бета-адреноблокаторов, блокаторов кальциевых каналов. При лечении больных с СРК (учитывая выраженность и высокую частоту патофизиологических и субклинических морфологических аномалий в органах ЖКТ) необходимо присоединение к антидепрессантам, транквилизаторам, атипичным нейролептикам средств базисной терапии, включающей, в зависимости от показаний, спазмолитические средства, бактериальные препараты, анальгетики.
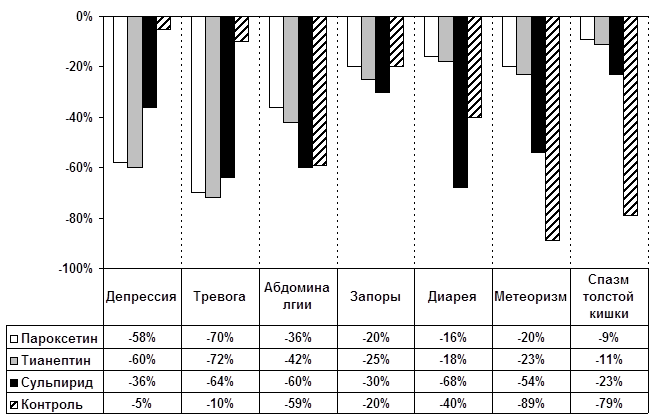 |
Рисунок 3. Редукция (в %) исходных значений тяжести депрессии, тревоги и соматических показателей СРК в группах пароксетина, тианептина, сульпирида и базисной терапии на момент окончания 1-й 6-недельной фазы терапии.
Организация медицинской помощи пациентам с органными неврозами
Сложность синдромальной структуры органных неврозов, в рамках которой функциональные расстройства внутренних органов интегрируются как с психопатологическими, так и соматическими нарушениями, диктует необходимость разработки новых подходов к оказанию медицинской помощи рассматриваемому контингенту больных. Обоснованность данного вывода определяется, как минимум, тремя основными аспектами рассматриваемой проблемы. Во-первых, диагностический аспект. Адекватная клиническая квалификация органных неврозов невозможна без совместного участия психиатров и интернистов, а также требует подчас новейших методов клинического, лабораторного и инструментального обследования пациентов для верификации как психопатологических нарушений, так и соматической патологии, соучаствующих в формировании и динамике органных неврозов. Второй аспект – лечение органных неврозов. Как свидетельствуют результаты проведенного исследования, в большинстве случаев пациенты нуждаются в комбинированной терапии с применением психотропных и соматотропных средств. При этом, наряду с типичными проблемами терапии хронических заболеваний (длительные курсы лечения, повышенный риск формирования лекарственной резистентности и пр.), к которым относятся и органные неврозы, возникают дополнительные затруднения, связанные с потенциальными лекарственными взаимодействиями, а также повышенной чувствительностью пациентов с функциональными расстройствами к побочным эффектам психотропных средств. Наконец, третий аспект – экономический. Хотя задачи настоящего исследования не предусматривали фармакоэкономической оценки органных неврозов, данные современных исследований свидетельствуют о значительных неблагоприятных экономических последствиях для здравоохранения, связанных с неадекватностью медицинской помощи пациентам с органными неврозами [Carr V.J. с соавт., 1992; Kwentus J. с соавт., 1999]. В частности, по современным расчетам [Kishi Y., Kathol R.G., 1999; Goldberg R.J., Kathol R., 2000] недостаточно эффективная помощь пациентам с функциональными (соматоформными) расстройствами в условиях общемедицинской сети приводит к росту утилизации ресурсов здравоохранения примерно на 50%, а в случаях коморбидной психической патологии тревожного, аффективного и других регистров этот показатель превышает 75%.
В современной медицине используются несколько моделей оказания медицинской помощи при психосоматической патологии, в том числе – “замещения” (замена врача общей практики на психиатра, осуществляющего прием больных с различными психопатологическими проявлениями), “увеличенного пропуска” (ведущая роль врача общей практики сохраняется, но предусматривается направление на прием к врачу-психиатру как можно большего числа пациентов, используя в качестве основания малейшее подозрение на психическую патологию) и др. [Williams P., Clare A., 1981].
Однако, как свидетельствуют современные отечественные исследования [Козырев В.Н., 1997, 2001], наиболее адекватной представляется модель “интегрированной медицины”, реализованная в ряде учреждений здравоохранения Москвы. В соответствии с основными принципами, заложенными в модели “интегрированной медицины”, врач-психиатр, с одной стороны, осуществляет прием и лечение больных с психическими расстройствами (прием проводится непосредственно в общемедицинском учреждении - поликлиника, медсанчасть - в специально оборудованном кабинете), с другой, выступает как консультант, постоянно взаимодействующий с различными специалистами, способствуя определению особенностей состояния больных и тактики лечебных мероприятий.
При этом очевидна необходимость дифференцированного подхода к реализации модели “интегрированной медицины” применительно к органным неврозам, которая диктуется установленной клинической гетерогенностью рассматриваемой группы психосоматических расстройств. Условия медицинской помощи, а также доля участия психиатра и интерниста определяются клиническими особенностями каждого из изученных органных неврозов.
В большинстве случаев синдрома гипервенитиляции (редко связанного с актуальной бронхолегочной патологией и протекающего при соучастии личностных расстройств) представляется возможной амбулаторная терапия пациентов интернистом на уровне территориальной поликлиники. Лишь единичные пациенты с СГВ с неудовлетворительным результатом инициальной терапии анксиолитиками могут требовать направления к психиатру или в специализированное пульмонологическое отделение для уточнения диагноза и оптимизации схемы медикаментозного лечения.
Оказание помощи пациентам с СДК также предполагает возможность амбулаторной терапии в условиях территориальной поликлиники (при условии адекватной коррекции сердечно-сосудистой патологии) либо кардиологического стационара, но требует более активного участия врача-психиатра в связи с высокой потребностью в антидепрессантах, обусловленной большими долями хронических тревожно-фобических и аффективных (депрессивных) расстройств. Соответственно, в отличие от СГВ, в случаях СДК интернист выступает как необходимое, но не единственное звено в системе оказания медицинской помощи, регулярно взаимодействующее с врачом-психиатром.
В случаях СРК возможности лечения у интерниста при консультативном участии психиатра ограничиваются лишь малой частью пациентов, так как в большинстве наблюдений возникает потребность в относительно более интенсивной (в сравнении с СГВ и СДК) фармакотерапии с применением психотропных средств класса антидепрессантов и атипичных нейролептиков в сочетании с медикаментами, нормализующими функции органов пищеварения. Высокие доли (примерно половина) больных с СРК, страдающих депрессивными расстройствами эндогенного круга, а также обнаруживающих признаки сверхценного ипохондрического развития могут определять повышенную потребность в лечении в условиях специализированной психиатрической клиники. Учитывая значительные проблемы диагностики и комбинированной терапии при СРК оказание адекватной помощи данному контингенту пациентов представляется возможным в рамках организующихся в настоящее время гастроэнтерологических центров (с введением психиатра в штат сотрудников центра) и специализированных психосоматических отделений. Последние, в частности, реализованы в форме Межклинического психосоматического отделения (руководитель – академик РАМН А.Б. Смулевич) при клинике кардиологии (руководитель - профессор А.Л. Сыркин) ММА им И.М. Сеченова.
Пациенты с органо-невротической шизофренией составляют отдельную подгруппу, характеризующуюся сравнительно низким удельным весом сопутствующей соматической патологии с одной стороны и неблагоприятно протекающим психическим заболеванием – с другой. Подобное обстоятельство диктует целесообразность ведущей роли психиатра в лечении органо-невротической шизофрении при консультативной помощи интернистов для решения дифференциально-диагностических (верификация соматической патологии, соучаствующей в динамике органного невроза) и лечебных задач (определение показаний к назначению соматотропных средств для базисной терапии СРК).
ЗАКЛЮЧЕНИЕ
Несмотря на большое число исследований, выполненных с применением современных клинико-диагностических методов, приводимые в литературе данные, как правило, не позволяют полностью решить целый ряд важных клинических аспектов проблемы органных неврозов (ОН): два из них в теоретическом и практическом плане представляются наиболее существенными. Первый – альтернатива единства либо гетерогенности органных неврозов. В ряде публикаций ОН рассматриваются в качестве единого клинического образования, подчиняющегося общим закономерностям формирования и динамики неврозов в целом [Frаyberger H., 1978; Карвасарский Б.Д., 1980; Карвасарский Б.Д., Простомолотов В.Ф., 1988 и др.]. Второй аспект – связь органных неврозов с органической патологией внутренних органов. В клинической психиатрии традиционно доминирует психоцентрический подход, исторически основанный на работах психоаналитического толка [Freud S., 1971; Deutsch F., 1922; Alexander F., 1951 и др.]), предусматривающий оценку органных неврозов как составляющей психопатологических нарушений (как психогенно провоцированных, так и аутохтонных). Вместе с тем существует большой объем наблюдений [Maser J.D., Cloninger C.R., 1990; Mavissakalian M., Michelson L., 1986; Bach М. с соавт., 1996; Вейн А.М. с соавт., 1997; Смулевич А.Б. с соавт., 1998], свидетельствующих о возможности интерпретации невротических расстройств в более широких пределах, допускающих сосуществование ОН как отдельных синдромов, с признаками другой патологии. Анализ проблемы в рассматриваемом аспекте более эвристичен как для изучения природы ОН – вклада в их формирование соматических факторов и разных в этиологическом отношении психических заболеваний, так и в психопатологическом плане - для исследования возможностей перекрывания ОН с болезненными проявлениями, относящимися к другим регистрам. Такой подход представляется наиболее перспективным в изучении ОН, так как он позволяет учитывать сложность патогенетических соотношений, включающих (наряду с психогенными факторами) не только психическую, но и соматическую патологию.
В исследовании участвовали больные с соматоформными расстройствами (F45 по МКБ-10), состояние которых соответствовало критериям одного из трех наиболее распространенных органных неврозов – синдрома гипервентиляции (СГВ), Да Коста (СДК, кардионевроз) или раздраженного кишечника (СРК). Критерии отбора были специально разработаны в целях настоящего исследования совместно с интернистами соответствующего профиля с учетом представленных в литературе клинических данных и результатов предварительных исследований функциональных расстройств.
Критерии отбора пациентов с синдромом гипервентиляции (разработаны совместно с проф. С.И. Овчаренко):
· Непрерывные или рецидивирующие в течение >3 месяцев симптомы СГВ: 1) “поведенческая одышка” (неудовлетворенность вдохом, чувство нехватки воздуха, “тоскливые” вздохи, приступообразная зевота, аэрофагия, отрыжка воздухом); 2) сухой навязчивый кашель; 3) псевдоаллергия (“психогенная аллергия”)
· Усиление расстройств дыхания при эмоциональной и речевой нагрузке, в закрытых или душных помещениях, при повышенной инсоляции, в присутствии субъективно неприятных запахов
· Данные физикального обследования: несоответствие аускультативной картины в легких выявляемым жалобам
· Данные инструментального обследования: сохранение пиковой скорости выдоха (PEF - пиковая скорость выдоха) в пределах должных величин или колебание PEF менее 15%; несоответствие между жалобами и показателями ФВД (функция внешнего дыхания), характеризующим состояние бронхиальной проходимости; снижение уровня Ра СО2 в альвеолярном воздухе ниже 35 мм рт. ст. при капнографическом исследовании; положительная проба с произвольной гипервентиляцией; изменения состава газов крови, свойственные дыхательному алкалозу; высокие значения минутного объема дыхания при спирометрии
Критерии отбора пациентов с синдромом Да Коста (кардионеврозом) (разработаны совместно с проф. А.Л. Сыркиным):
· Непрерывные или рецидивирующие в течение >3 месяцев симптомы СДК: 1) неприятные ощущения или боли в области сердца, 2) изменения силы и частоты сердечных сокращений (“усиленное сердцебиение”, тахикардия, экстрасистолия).
· Симптомы возникают или усиливаются в связи со стрессовыми ситуациями или в периоды гормональной перестройки (пубертатный, климактерический периоды, беременность), перемежаются ремиссиями
· Данные физикального обследования: признаки вегетативной дисфункции (локальная потливость, мраморность или похолодание конечностей, стойкий белый дермографизм); лабильность сердечного ритма со склонностью к тахикардии; лабильность артериального давления
· Данные инструментального обследования: лабильность и неспецифические изменения конечной части желудочкового комплекса; положительные ЭКГ-пробы с хлоридом калия, β-адреноблокаторами, гипервентиляцией и в ортостазе; временная реверсия зубца Т при проведении пробы с физической нагрузкой.
Критерии отбор пациентов с синдромом раздраженного кишечника (разработаны совместно с проф. С.И. Рапопортом; “Римские” диагностических критерии [Thompson W.G. с соавт., 1988], дополненные показателями физикального и лабораторно-инструментального обследования):
· Непрерывные или рецидивирующие в течение >3 месяцев симптомы СРК: 1) боли или ощущение дискомфорта в области живота, которые: а) облегчаются после дефекации и/или б) связаны с частотой стула и/или в) связаны с изменениями в консистенции стула; 2) дополнительно два или более из следующих симптомов > 1/4 числа дней: а) изменение частоты стула (> 3 позывов в день или <3 в неделю); б) изменение консистенции стула (твердый или жидкий); в) изменение пассажа (ускорение или ощущение неполного освобождения толстой кишки); г) выделение слизи; д) чувство распирания или расширения кишечника.
· Данные физикального обследования: умеренно вздутый живот, болезненность по ходу толстой кишки; спазмированная толстая кишка при пальпации.
· Данные лабораторно-инструментального обследования: снижение общего количества нормальной кишечной флоры при увеличении условно патогенной; УЗИ-признаки хронического холецистита и реактивного панкреатита (вне обострения); УЗИ-признаки врожденных и приобретенных аномалий желчного пузыря и желчевыводящих путей; эндоскопические признаки постинфекционного колита, лимфоидной гиперплазии слизистой кишки.
В соответствии с другими условиями отбора включались пациенты, давшие свое информированное согласие и не обнаруживающие признаков соматогенных расстройств (F06 по МКБ-10), а также препятствующих обследованию выраженных изменений личности, обусловленных органическим поражением ЦНС (F00-05, F07-09 по МКБ-10), грубым шизофреническим дефектом, умственной отсталостью (F71-F79), психическими и поведенческими нарушениями вследствие употребления психоактивных веществ (F10-F19).
Схема исследования предусматривала 1) эпидемиологическую оценку органных неврозов в общемедицинской сети; 2) интегративный (оценка психопатологического и соматического состояния) клинический анализ органных неврозов на модели СГВ, СДК и СРК; 3) оценку эффективности терапии больных с органными неврозами и определение основных направлений в организации медицинской помощи при органных неврозах.
Результаты исследования
1. Эпидемиологическая оценка органных неврозов
В рамках клинико-эпидемиологического исследования, выполненного на базе ГКБ №1 и поликлиники №171 г. Москвы, обследован 2181 пациент[17].
Суммарная распространенность соматоформных расстройств в изученном контингенте больных общемедицинской сети составила 20,2%, что сопоставимо с результатами других эпидемиологических исследований [Katon W. с соавт., 1990; Golding J.M. с соавт., 1992; Weich S. с соавт., 1995; Garcia C. J. с соавт., 1998; Fink P. с соавт., 1999]. Из этого числа в соответствии с разработанными критериями у 11,4% (248 пациентов) СФР формировались в рамках органных неврозов, у остальных 8,8% (191 пациент) - соматизированных истерических расстройств. Причем в контингенте больных ГКБ №1 ОН встречаются реже, чем среди пациентов поликлиники № 171 (4,0% против 38,7%), что, по-видимому, объясняется предпочтительностью формирования органных неврозов на фоне сравнительно легкой (не требующей госпитализации в широкопрофильный стационар) соматической патологии.
В ходе исследования получены данные, подтверждающие более высокую распространенность СДК, СГВ и СРК в сравнении с другими ОН в общемедицинской сети, как в целом (4,7%, 2,1% и 2,8% соответственно против 1,8% для других органных неврозов в сумме), так и в госпитальном (1,8%, 0,6% и 1,0 соответственно против 0,5% для других органных неврозов в сумме) и поликлиническом (15,6%, 7,3% и 9,7% соответственно против 6,1% для других органных неврозов в сумме) звеньях в отдельности.
Профиль отделений ГКБ № 1, в которых находилось большинство пациентов с ОН, ограничивался кардиологией и общей терапией (40% всех пациентов стационара с ОН), что, вероятно, объясняется высокими показателями распространенности СДК и профилем общего терапевтического отделения (накопление диагностически трудных пациентов с жалобами на нарушения функций внутренних органов и алгии, к которым относятся и больные с органными неврозами). Сравнительно высока доля больных органными неврозами в гинекологическом отделении (11%), преимущественно с СДК (5%) и СРК (4%), что, вероятно, связано со значительным преобладанием в группе СДК пациентов женского пола (см. ниже), а в группе СРК – пациентов с абдоминалгическим синдромом, в ряде случаев имитирующим гинекологическую патологию.
Больные с ОН отличаются от остальных пациентов общемедицинской сети по целому ряду социально-демографических показателей: преобладание женщин (70,9% против 43,2%; p<0,001); более молодой возрастом (49,2+2,1 лет против 54,1±0,8 лет; p<0,01); преобладание лиц с высшим образованием (50,8% против 38,1%; p<0,01); более высокие доли лиц, занятых умственным и высококвалифицированным трудом: научные (5,6% против 2,6%; p<0,05) и административные работники (9,3% против 3,8%; p<0,05), специалисты (34,7% против 11,1%; p<0,001), служащие (14,5% против 9,9%; p<0,05); меньшей представленностью лиц, занятых низкоквалифицированным физическим трудом (3,6% против 5,9%; p<0,05), а также не участвующих в трудовой деятельности по любым причинам (6,0% против 42,8%; p<0,0001).
Процент инвалидов по соматическому заболеванию[18] среди больных ОН (3,2%) достоверно ниже (и ни одного пациента с инвалидностью I группы), чем в выборке в целом (24,2%; p<0,001). Распределение больных с инвалидностью по психическому заболеванию (только II группа), напротив, отражает преобладание таких пациентов среди лиц, страдавших органными неврозами в сравнении с общей выборкой (2,4% против 0,7%, p < 0,05), что позволяет предполагать более близкую связь соматических симптомов с неблагоприятно протекающими психическими заболеваниями у пациентов с органными неврозами в сравнении с другими пациентами общемедицинской сети.
Несмотря на меньшие доли инвалидов по психическому заболеванию пациенты с органными неврозами менее благополучны в семейной жизни: процент проживающих в браке в группе ОН меньше, чем в общей выборке (44,2% против 54,7%; p < 0,05), а доля разведенных (15,3% против 8,6%; p < 0,05) и холостых (15,3% против 8,6%; p < 0,05) пациентов больше.
В качестве отдельного аспекта клинико-эпидемиологического исследования выступает анализ закономерностей формирования и динамики ОН у пациентов с малопрогредиентными формами эндогенных заболеваний. По данным проведенной эпидемиологической оценки более трети из выявленных среди 2181 больных ГКБ №1 и поликлиники №171 г. Москвы случаев вялотекущей шизофрении – 18 из 49 (0,8% из 2,2%), относятся к группе ОН. Соответственно в отдельной подгруппе из 248 пациентов с ОН доля больных малопрогредиентой шизофренией повышается до 7,3%, что примерно в 3 раза больше, чем в общей эпидемиологической выборке из 2181 больного (статистически достоверные различия по двухстороннему t критерию p<0.001).
2. Интегративный (оценка психопатологического и соматического состояния) клинический анализ органных неврозов на модели СГВ, СДК и СРК.
Отбор пациентов проводился сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель - академик РАМН А.Б. Смулевич) НЦПЗ РАМН (директор - академик РАМН А.С. Тиганов) в период с февраля 1997 г. по май 2000 г. на базе Межклинического психосоматического отделения при клинике кардиологии (руководитель - профессор А.Л. Сыркин) ММА им И.М. Сеченова, Факультетской терапевтической клиники им. В.Н. Виноградова (директор - член-корр. РАМН В.И. Маколкин) ММА им И.М. Сеченова, Клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии (руководитель - академик РАМН В.Т. Ивашкин) ММА им И.М. Сеченова (ректор - академик РАН и РАМН М.А. Пальцев), Лаборатории хрономедицины и клинических проблем гастроэнтерологии РАМН (руководитель - академик РАМН Ф.И. Комаров), Всероссийского кардиологического научного центра РАМН (директор - академик РАМН Е.И. Чазов); кафедры внутренних болезней №1 лечебного факультета МГМСУ (зав. кафедрой – академик РАМН А.И. Мартынов), поликлиника №171 г. Москвы (гл. врач – Э.С. Попова). Процедура отбора пациентов предусматривала два этапа диагностической оценки: 1) экспертная квалификация СГВ, СДК и/или СРК в результате клинических разборов совместно с профессорами ММА им. И.М. Сеченова С.И. Овчаренко (Кафедра внутренних болезней № 1), А.Л. Сыркиным (Клиника кардиологии), С.И. Рапопорта (Лаборатория хрономедицины и клинических проблем гастроэнтерологии); 2) экспертная оценка психической патологии в рамках клинических разборов с участием руководителя отдела по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН, зав. кафедрой психиатрии и психосоматики ФППО ММА им. И.М. Сеченова академика РАМН А.Б. Смулевича.
Настоящее исследование выполнено в основном клиническим методом. Клиническое обследование включало анализ психического состояния, субъективных и объективных анамнестических сведений, медицинской документации (истории болезни, в том числе архивные, амбулаторные карты, справки, протоколы заседаний МСЭК), заключений специалистов о соматоневрологическом статусе с учетом параклинических данных (электрокардиография, компьютерная томография, рентгенография, электроэнцефалография и др.).
Анализ соматического состояния проводился на основании клинического обследования, выполненного сотрудниками межклинического психосоматического отделения при клинике кардиологи ММА им. И.М. Сеченова.
Верификация соматической патологии проводилась соответствующими специалистами (с применением современного диагностического оборудования) из числа сотрудников специализированных клиник.
В исследовании применялись статистические методы обработки данных. Сравнение средних величин осуществлялось с помощью теста Колмогорова-Смирнова, а парных значений по критерию Вилкоксона. Достоверным считался уровень значимости p<0.05. Для установления взаимосвязи между параметрами (например, функциональными расстройствами и коморбидной психической патологией), представленными в виде альтернативных переменных, использовались двухсторонний t-критерий, критерий c2, двухсторонний тест Фишера (достоверным считался уровень значимости p<0.05). Для уточнения особенностей некоторых анализируемых параметров применялись показатели описательной статистики. Статистический анализ осуществлялся с помощью пакета программ Statistica for Windows (StatSoft Inc. 1995).
В рамках клинического исследования органных неврозов выполнена оценка 522 пациентов, основанная на данных психопатологического и соматического обследования. Из них 198 больных с конверсионным неврозом (соматизированные истерические расстройства; конверсионные расстройства по МКБ-10) и 324 пациента с органными неврозами (97 больных с СГВ, 112 – с СДК и 115 с СРК). Преобладали лица женского пола, доля которых составила 63,3%. Средний возраст больных 46,2 ± 2,4 лет. Преобладали лица с высшим образованием (48,1%), работающие (92%), занятые умственным трудом (64%) и проживающие вне брака (59%). Доли инвалидов II группы как по соматическому, так и психическому заболеванию сопоставимы с аналогичными показателями в эпидемиологическом исследовании и составляют 3,5% и 2,8% соответственно (по условиям отбора пациентов с инвалидностью I группы в изученной выборке не было).
Установлена клиническая гетерогенность соматоформных расстройств (СФР), дифференцирующихся на органные неврозы (ОН, 324 наблюдения) и соматизированную истерию (СИ, 198 наблюдений); ниже представлены основные различия, полученные при сопоставлении двух выборок.
Манифестации и экзацербации ОН, в отличие от СИ, значительно реже связаны с психогенными воздействиями (20% против 76%) и в значительно большей степени сопряжены с соматогенными факторами - 48% против 24% при СИ; еще в 32% случаях ОН установлено не свойственное СИ аутохтонное начало.
ОН характеризуются значительно большей длительностью течения: персистирование СФР менее 3-х месяцев на момент обследования установлено лишь у 5% больных (против 72% при СИ), тогда как в 22% этот показатель ограничивался рамками 6 месяцев, а в подавляющем большинстве наблюдений (73%) длительность течения ОН превышала 6 месяцев.
Вегетативные и алгические расстройства при ОН ограничиваются рамками одной системы (в соответствии с критериями отбора – бронхолегочной, сердечно-сосудистой или пищеварительной) - 68%, тогда как при СИ формируются одновременно в нескольких системах (70%) и по мере динамики обнаруживают тенденцию к смене топической проекции (68%).
В отличие от СИ расширение клинической картины СФР при органных неврозах за счет дополнительных нарушений чувствительности и двигательных функций отмечается лишь в единичных случаях (8% против 56% при СИ). В то же время у 14% больных с ОН выявляются сенестопатии, которых в выборке пациентов с СИ вообще не регистрировалось.
Значительный вклад в формирование соматовегетативных нарушений при органных неврозах (в противоположность соматизированной истерии) вносит как соматическая, так и психическая патология. Если при СИ соматическая патология минимальна, не выходит за рамки субклинического уровня и выявляется лишь в единичных случаях, то при органных неврозах доля пациентов с соматическими нарушениями и морфологическими аномалиями значительно возрастает. Число больных с сопутствующей соматической патологией в выборке органных неврозов достигает 64%, а частота отдельных морфологических аномалий, таких как пролапс митрального клапана, лимфоидная гиперплазия кишечника (которые в изолированном виде не расцениваются специалистами как признаки патологии) достигает 92% (этот показатель, в свою очередь, также достоверно превышает соответствующее значение у пациентов с соматизированными истерическими расстройствами – 36%). Причем обнаруживается явное смещение пропорции соматической патологии и морфологических аномалий в сторону органной системы, функции которой нарушаются в рамках каждого из оцениваемых ОН (показатели приводятся ниже при обсуждении СГВ, СДК и СРК), тогда как при СИ равномерно распределяется по разным органным системам.
Психопатологическая симптоматика в случаях ОН также смещается в сторону клинически очерченных и более тяжелых (в сравнении с конверсионным неврозом) психических расстройств - тревожно-фобических (паническое расстройство, агорафобия, генерализованное тревожное расстройство), аффективных и эндогенно-процессуальных (вялотекущая шизофрения).
Доля конституциональных аномалий истерического круга в выборке ОН составляет лишь 28% (против 69% в выборке СИ). В то же время возрастает пропорция шизоидных и тревожных (ананкастное, избегающее, зависимое) личностных расстройств – 24% и 32% (против 0% и 11% при соматизированных истерических расстройствах).
В результате интегративной (психопатологической, физикальной, лабораторно-инструментальной) оценки 324 пациентов с СГВ, СДК и СРК установлена роль психосоматических соотношений и клиническая гетерогенность изученных органных неврозов.
Психосоматические соотношения при органных неврозах
Полученные в настоящем исследовании данные интегративной клинической оценки свидетельствуют, что органные неврозы у пациентов, участвовавших в исследовании, формируются при соучастии психической и соматической патологии. Среди общих закономерностей развития и динамики СФР можно выделить следующие. В спектре коморбидной психической патологии преобладают нарушения тревожно-фобического и аффективного регистров (панические приступы - 54%, депрессивные состояния - 28%), формирующиеся преимущественно в рамках конституционально обусловленных расстройств – 44% (невротические реакции - 25%, ипохондрическое развитие – 19%), панического расстройства (25%) и циклотимии (23%).
Отвечающие топической проекции СФР признаки соматической патологии обнаруживаются в большинстве наблюдений и, по экспертной оценке соответствующих специалистов, могут участвовать в формировании выявляемых функциональных нарушений, но не позволяют полностью объяснить их синдромальную структуру, манифестацию и динамику (более подробное изложение психосоматических соотношений применительно к каждому из ОН будет представлено ниже при обсуждении гетерогенности изученных расстройств). Соучастие соматической патологии также подтверждается и результатами терапии ОН: наибольший эффект наблюдался при комбинированном применении психотропных и соматотропных препаратов (в среднем 64%), тогда как лечение только психотропными средствами сопровождается успехом только в 24% наблюдений.
Гетерогенность органных неврозов
Изучение коморбидной психической патологии при СГВ, СДК и СРК предусматривает сравнительную оценку психопатологических нарушений на двух уровнях – синдромальном и нозологическом.
Синдромальное распределение психических расстройств
При СГВ (93,8%) и СДК (65,2%) преобладают тревожно-фобические расстройства (ТФР). Однако, если при СГВ ТФР реализуются преимущественно в рамках панических атак (89,7%), а другие проявления тревожных расстройств регистрируются в минимальной пропорции, то у пациентов с СДК при столь же высокой представленности панических атак (61,6%), значительно возрастают доли пациентов с явлениями агорафобии – 50,0% (р<0.05 в сравнении с СГВ) и ипохондрическими фобиями – 58,0% (р<0.05 в сравнении с СГВ). В подгруппе СРК доля ТФР минимальна – 16,5%. При этом оценка отдельных вариантов ТФР выявляет значительное увеличение доли социальной фобии при СРК – 12,2% против 2,1% при СГВ (р<0.05) и 3,6% при СДК (р<0.05).
Аффективные нарушения депрессивного круга обнаруживают противоположные ТФР закономерности распределения. В целом доля депрессивных расстройств достигает максимального значения у пациентов с СРК – 56,5% и минимальна при СГВ – 6,2%. СДК по рассматриваемому показателю занимает промежуточное положение – 17%. Обнаруживаются различия и в клинических проявлениях депрессивных расстройств: при СГВ депрессивные эпизоды формируются по закономерностям реактивных (психогенных или нозогенных) аффективных нарушений, при СДК наряду с реактивными депрессивными состояниями достоверно чаще отмечаются случаи эндогенных депрессий – 13,4% против 4,1% соответственно (р<0.05), а при СРК в большинстве случаев выявляются признаки эндогенной депрессии (47,8% из 51,3% пациентов с депрессивным эпизодом). Гипоманиакальные состояния, напротив, чаще встречаются в подгруппе СГВ – 29,9%, несколько реже при СДК – 16,1%, а при СРК признаки повышения основного аффективного фона выявляются только у 1,7% больных.
Нозологическое распределение психических расстройств
Нозологическая квалификация коморбидной психической патологии также позволяет установить значимые различия между изученными вариантами органных неврозов в пропорции личностных/невротических расстройств с одной стороны и патологии эндогенного круга – с другой.
СГВ формируется предпочтительно в рамках расстройства личности (57,7% наблюдений). При СДК отмечается нарастание доли невротических (тревожно-фобических) – 40,2% (против 18,6% при СГВ, р<0.01), а также аффективных заболеваний эндогенного круга – циклотимии (13,4% против 4,1% при СГВ, р<0.05). У пациентов с СРК значительно нарастает доля эндогенных заболеваний: 47,8% пациентов страдает циклотимией (против 4,1% при СГВ и 13,4% при СДК; р<0,001 и р<0.01 соответственно), еще 13,9% - вялотекущей шизофренией[19] (против 3,1% при СГВ и 5,4% при СДК; р<0,001).
Коморбидная соматическая патология
Манифестация и динамика ОН реализуются при соучастии патологии внутренних органов, которая различается как по клиническим проявлениям, так и степени тяжести.
Обнаруживается устойчивая предпочтительность ассоциаций отдельных ОН с соматической патологией, а именно – ограничение функциональных расстройств рамками одного органа/системы сопряжено со значительным возрастанием заболеваний и морфологических аномалий (врожденных либо приобретенных) именно в данном органе/системе при минимальной представленности нарушений в других внутренних органах. Так, у пациентов с СГВ статистически достоверно преобладают заболевания дыхательной системы (43,3% случаев против 13,4% в других органах и системах[20]), с СДК – сердечно-сосудистой (57,1% случаев против 16,1% в других органах и системах), с СРК – пищеварительной (99,1% случаев против 13,9% в других органах и системах).
При этом выявляются определенные закономерности, позволяющие ранжировать степень тяжести соматической патологии при разных органных неврозах. У пациентов с СГВ признаки соматической патологии, достигающие клинического уровня и удовлетворяющие критериям диагноза соответствующего соматического заболевания, выявляются лишь в 27,8% наблюдений (атопическая бронхиальная астма - 9,3%, бронхиты - 8,2%, риниты - 7,2%, синуситы - 3,1%), тогда как у пациентов с СДК этот показатель возрастает до 33,9% (гипертоническая болезнь - 13,4%, ИБС - 12,5%, WPW-синдром - 8,0%), а в группе больных с СРК достигает наибольшего значения – 87,8% (нарушение баланса кишечной флоры – 67,8%, реактивный панкреатит – 10,4%, хронический бескаменный холецистит - 7,0%, постинфекционный колит – 2,6%).
Клиническая динамика
ОН характеризуются длительным хроническим течением (средняя продолжительность ОН на момент включения в выборку настоящего исследования составила 3,4+0,9 лет). При этом установлены различия между отдельными ОН как по условиям манифестации (преморбид, участие психогенных и соматогенных факторов), так и закономерностям течения.
Синдром гипервентиляции (СГВ, n=97)
Средний возраст появления симптомов СГВ составляет 17,2+0,9 лет. Первые признаки функциональных расстройств дыхания регистрируются, как правило, в подростковом и приобретают синдромальную завершенность в юношеском возрасте – 64 наблюдения (66,0%). В остальных 34,% случаев СГВ манифестирует в возрасте от 18 до 36 лет.
Преморбид большинства пациентов (82,5%) с СГВ представлен расстройствами личности стенического круга, выступающими в структуре гипертимного (35,1%), истеро-гипертимного (29,9%) и экспансивно-шизоидного (17,5%) патохарактерологического склада. Несмотря на типологические различия личностных свойств, большинство больных обнаруживают признаки особой акцентуации на функциях дыхательной системы, определяемой рядом авторов как “поведенческая одышка” [Lum L.C., 1976]. Ведущий клинический признак последней - склонность к соматизированным реакциям, протекающим с симптомами гипервентиляции. В ряде современных публикаций выдвигается предположение, что реактивная лабильность такого рода формируется не только на уровне патохарактерологических аномалий, но возможно связана с врожденными или приобретенными (в результате перенесенных в раннем возрасте заболеваний) субклиническими патофизиологическими изменениями в бронхолегочной системе, определяющими повышенный уровень возбуждения слизистой воздухопроводящих путей в ответ на действие различных раздражителей [Morris C., 1991; McNally R., 1994]. Подобная точка зрения находит подтверждение в результатах экспериментальных работ (с провокацией явлений СГВ в результате инъекций лактата натрия, ингаляций углекислого газа) [Suman O.E., Beck K.C., 2001; Wilhelm F.H. с соавт., 2001]. Таким образом, применительно к предрасположенности к функциональным расстройствам дыхательной системы, преморбидные особенности, по-видимому, более адекватно квалифицировать в рамках психосоматической акцентуации, реализующейся склонностью к соматизированным реакциям в форме СГВ.
Формирование СГВ, как правило, происходит вне связи с актуальным бронхолегочным заболеванием – 88,7% (в остальных 11,3% СГВ манифестирует на фоне атопической бронхиальной астмы или обострения хронического бронхита с астматическим компонентом).
В большинстве наблюдений СГВ отмечается волнообразная динамика органного невроза. Начиная с подросткового и раннего юношеского возраста под воздействием психотравмирующих и соматогенных факторов формируется чувство неудовлетворенности вдохом, нехватки воздуха (“пустое дыхание”), сухой навязчивый кашель, приступообразная зевота. У большинства пациентов с СГВ (87,6%, 85 из 97 наблюдений) конституционально обусловленные функциональные нарушения ограничиваются рамками дыхательной системы.
Функциональные расстройства с явлениями СГВ обнаруживают сопряженность не с ипохондрическими опасениями (последние регистрируются только в 13% случаев), а преимущественно с признаками манипулятивного поведения: появляются всякий раз в субъективно значимых ситуациях (конфликты в семье или на работе) и обычно не расцениваются как болезненные, а интерпретируются как следствие воздействия неблагоприятных средовых факторов (закрытые душные помещения при невозможности добиться от окружающих их проветривания; неприятные запахи; экспозиция известных аллергенов и т.д.). В числе провоцирующих обострения СГВ факторов могут выступать различного рода респираторные заболевания. Однако соматогенно провоцированные проявления СГВ в изученной выборке отмечаются примерно в 4 раза реже, чем психогенно или ситуационно обусловленные.
В целом экзацербации СГВ отличаются кратковременностью (в среднем 3,2+0,6 недель) и подвергаются обратному развитию по мере разрешения психотравмирующих ситуаций или редукции респираторного заболевания. Несмотря на многолетнее персистирование чувства неудовлетворенности функцией дыхания нарастания клинических проявлений СГВ (как тяжести и количества симптомов, так и длительности обострений) не наблюдается. Проявления СГВ вне отчетливых экзацербаций ограничиваются повышенным вниманием к “качеству” воздуха в помещении или на улице, некоторым запахам, а также преходящими ощущениями дискомфорта в области груди, “зажатости” грудной клетки, недостаточной полноты вдоха, которые, как правило, без особых усилий преодолеваются пациентами и не приводят к значимым изменениям в образе жизни и работоспособности.
Клинический и социальный прогноз при СГВ благоприятный. Длительное многолетнее течение СГВ не сопровождается снижением трудоспособности или социальной адаптации. Из 97 пациентов только у 3-х была оформлена инвалидность по соматическому заболеванию (3,1%). Следует отметить, что даже из 17 лиц пенсионного возраста 9 продолжали трудовую деятельность, остальные 8 активно занимались домашним хозяйством.
Синдром Да Коста (СДК, кардионевроз; n=112)
Средний возраст манифестации СДК достоверно превышает аналогичный показатель при СГВ (21,1 год против 14,6; р<0.05).
В отличие от СГВ (формирующегося у лиц стенического полюса) среди патохарактерологических проявлений пациентов с СДК преобладает склонность к тревожным реакциям, реализующаяся преимущественно в рамках истеро-тревожного (46,4%) и психастенического (24,1%) личностного склада.
Как и при СГВ, в преморбиде пациентов с СДК также выявляется склонность к функциональным расстройствам (выступающим в рамках тревожно-ипохондрических реакций). Однако последние, в отличие от СГВ, не ограничиваются рамками одной – сердечно-сосудистой –системы (если при СГВ расширение клинической картины СФР за счет присоединения функциональных нарушений других органов и систем встречается только в 12,4% случаев, то при СДК этот показатель возрастает до 39,3%; р<0.05). Рассматриваемые особенности личностного склада больных СДК сопоставимы с проявлениями т.н. соматопатической конституции [Shneider K., 1928], реализующейся плохой переносимостью нагрузок со склонностью к полиморфным соматизированным реакциям. Пациентам свойственна повышенная утомляемость (с явлениями гиперестетической слабости) как при эмоциональных, так и физических нагрузках, сопровождающаяся кратковременными нарушениями засыпания, обострением аномальных телесных ощущений (кардиалгии, цефалгии).
Признаки врожденных субклинических морфологических аномалий сердца (пролапс митрального клапана) выявляются примерно в 1/3 наблюдений (35,7%).
Если клинические проявления СГВ протекают с преобладанием поведенческих расстройств (манипулятивные тенденции в сфере интерперсональных отношений) и в малой степени сопряжены с ипохондрическими опасениями, симптомы СДК в большинстве наблюдений (70,5%, 79 из 112 пациентов) обнаруживают связь с явлениями невротической ипохондрии.
Начало и последующие обострения СДК, в сравнении с СГВ, примерно в 3 раза чаще (35,7% против 11,3%, р<0.05) связаны с актуальной соматической патологией: ИБС (преимущественно стенокардия легких функциональных классов) – 17,0%, гипертоническая болезнь – 10,7%, WPW синдром – 8,0% Причем в большинстве из приведенных наблюдений (24,1% из 35,7%) сердечно-сосудистые заболевания предшествовали началу СДК и только в 11,6% случаев развивались через 2-5 лет после манифестации СДК.
У пациентов без клинически завершенной сердечно-сосудистой патологии на момент манифестации СДК (67,9%) регистрируется психогенно обусловленное (33,9%) либо спонтанное (34,0%) формирование симптомов кардионевроза.
Течение СДК (в отличие от непрерывно-волнообразного при СГВ) имеет преимущественно фазный (ремитирующий характер) – 67,9% пациентов. Функциональные нарушения сердечно-сосудистой системы (изменения силы и ритма сердечных сокращений, транзиторные подъемы артериального давления, кардиалгии) развиваются, как правило, в структуре развернутых панических приступов с витальным страхом смерти и быстрым присоединением ипохондрических фобий (кардио-, танатофобии). Последующие обострения отличаются большей длительностью, чем при СГВ, и варьируют от 2-х до 9-и месяцев (в среднем 3,8+0,9 месяцев против 3,2+0,6 недель при СГВ). Наряду с повышенным уровнем тревоги в промежутках между паническими атаками (тревога ожидания) более, чем в 2/3 из рассматриваемых случаев регистрируются явления агорафобии, причем избегающее поведении выходит за рамки легкой и умеренной степени тяжести и соподчинено выраженности и частоте панических приступов. В 13,4% отмечается утяжеление клинической картины за счет аффективной патологии эндогенного круга (циклотимия) с формированием тревожно-депрессивных состояний.
Завершение экзацербаций преимущественно (66,9%) сопровождается полной редукцией как СДК, так и тревожно-фобических и аффективных расстройств. Хронификация с признаками непрерывного (однородного) течения кардионевроза, установленная в 33,1% случаев, обнаруживает сопряженность с двумя значимыми клиническими факторами – сердечно-сосудистые заболевания (ИБС, гипертоническая болезнь) и ипохондрическое развитие.
Показатели клинического и социального прогноза при СДК несколько менее благоприятны в сравнении с СГВ. Несмотря на сопоставимые доли пациентов с инвалидностью – 4 пациента (3,6%) с СДК (3,1% при СГВ) имеют 2 группу по соматическому заболеванию (инвалидность по психическому заболеванию не установлена ни в одном из наблюдений, как и при СГВ). Признаки снижения трудоспособности с переходом на менее квалифицированную работу обнаруживаются у 13 (11,6%) больных с СДК (против 0% при СГВ; р<0.01).
Синдром раздраженного кишечника (СРК; n=115)
Средний возраст манифестации СРК наибольший в ряду органных неврозов и достоверно превышает аналогичный показатель как при СГВ, так и при СДК (26,3 лет против 14,6 и 21,1 лет соответственно; р<0.01 и р<0.05).
В преморбиде больных с СРК (в отличие от СГВ с преобладанием явлений гиперстении и СДК – тревожных и астенических черт) доминируют явления ригидности, тугоподвижности психических процессов (утрированная склонность к порядку, устоявшемуся образу жизни с негативным отношением к любым его изменениям, недостаток способности к творческой активности), выступающие в рамках акцентуаций шизоидного (47,0%) и ананкастного (36,5%) типа.
В то время как клинические проявления СГВ протекают в сфере поведенческих расстройств и в малой степени сопряжены с ипохондрическими опасениями, а симптомы СДК обнаруживают связь преимущественно с явлениями невротической ипохондрии, у больных с СРК соматовегетативные нарушения перекрываются с явлениями сверхценной ипохондрии.
Симптомы СРК, в отличие от СГВ и СДК, формируются вне отчетливой связи с соматопатической акцентуацией на пищеварительной системе. Свойственные преморбидно пациентам с СГВ и СДК соматизированные реакции с функциональными нарушениями в соответствующих органах/системах в подгруппе СРК встречаются менее чем в четверти наблюдений, но при этом значительно увеличивается доля участия в манифестации и динамике органного невроза гастроэнтерологической патологии.
Если при СГВ и СДК представляется возможным выделить предпочтительные варианты динамики органных неврозов – непрерывное волнообразное течение в первом случае и фазное, ремитирующее – во втором, то при СРК обнаруживаются примерно равные пропорции непрерывного и фазного течения функциональных расстройств ЖКТ (44,3% и 55,7% соответственно).
В случаях непрерывного течения симптомы СРК манифестируют, как правило (72,2% против 11,3% при СГВ и 35,7% при СДК; р<0.01), в ряду клинических проявлений острой транзиторной патологии желудочно-кишечного тракта (пищевые инфекции, интоксикации). Однако по мере редукции последней функциональные нарушения кишечника не претерпевают обратного развития и выступают в качестве составляющей симптомокомплекса СРК. Проявления СРК (мономорфные абдоминалгии неизменной локализации, диарея, явления метеоризма), интегрируюясь в симптомокомплекс сверхценной ипохондрии и полностью определяя его содержание (идеи восстановления здоровья и функций толстого кишечника, ограничений в питании с постепенным исключением из рациона все большего количества пищевых продуктов), стойко персистируют на протяжении многих лет, как правило, лишь с незначительными колебаниями тяжести абдоминалгий и нарушений моторных функций ЖКТ (сверхценно-ипохондрическое развитие[21]). Причем подобные обострения сопряжены не столько с психогенными (как при СГВ), сколько с соматогенными факторами - отклонения от сложившегося стереотипа питания, а также изменения в привычной схеме фармакотерапии.
Фазное течение СРК (34,5% из всех пациентов с СРК) обнаруживает сопряженность с динамикой эндогенного аффективного заболевания – циклотимией (47,8% из 55,7% больных с СРК с фазным течением[22]): симптомы СРК формируются в рамках затяжных (в среднем 3,1+0,9 лет) ипохондрических депрессий и по мере редукции явлений гипотимии симптомы претерпевают обратное развитие. В этих случаях отмечается преимущественно (27,1 из 34,5%) нетяжелые хронические заболевания пищеварительной системы (хронический бескаменный холецистит, панкреатит, стойкие нарушения бактериального состава кишечной флоры и др.).
Показатели клинического и социального прогноза при СРК менее благоприятны: инвалидность II группы установлена примерно у пятой части пациентов (20,8% против 11,6% при СДК и 3,1% при СГВ; p<0.05 и p<0.01 соответственно). Причем следует подчеркнуть, что в 9,3% из 20,8% речь идет об инвалидности по психическому заболеванию (шизофрения) – показатель, остающийся на нулевом уровне в подгруппах СГВ и СДК.
Органо-невротическая шизофрения[23]
В изученной выборке из 324 больных с СГВ, СДК или СРК отмечается четырехкратное повышение частоты вялотекущей шизофрении в сравнении с выборкой эпидемиологического исследования (8,3% против 2,4%). По-видимому, это связано с тем, что в клиническое исследование включались больные преимущественно специализированных госпитальных учреждений (пульмонологическое, кардиологическое, гастроэнтерологическое отделения), где накапливаются пациенты с длительно персистирующими органными неврозами (соответствующими профилю отделения), хронификация которых, в частности, может быть связана с патологически измененной в связи с эндогенным процессом почвой (окончательное подтверждение данного предположения не представляется возможным, так как в рамках эпидемиологической оценки длительность течения органных неврозов не оценивалась в связи с ограничением времени на сбор и верификацию анамнестических сведений).
В ходе настоящего исследования получены предварительные (в связи с ограниченным числом наблюдений – 27) данные о закономерностях формирования и клинической динамики вялотекущей шизофрении, обнаруживающей аффинитет к сомато-вегетативным и ипохондрическим расстройствам (органо-невротическая шизофрения).
С момента манифестации (экзацербации) и на всем протяжении заболевания клинические проявления органо-невротической шизофрении (в том числе и негативные) ассоциируются с соматоформными расстройствами (в анализируемом материале – синдром гипервентиляции, Да Коста, раздраженного кишечника). При этом расстройства функций органов, находясь в спектре проявлений эндогенного процесса, претерпевают значительные изменения. Наиболее существенные из них – хронификация и расширение функциональных расстройств, утяжеление регистра аномальных телесных сенсаций, присоединение и усложнение явлений ипохондрии.
На основании установленных различий в динамике, психопатологических и функциональных расстройствах, а также дефицитарных изменениях выделены 2 варианта органо-невротической шизофрении – с явлениями невротической и сверхценной ипохондрии. Первый в большинстве случаев протекает с клинической картиной СДК (6 из 12 наблюдений) и СГВ (4 из 12 случаев), и только 2 пациента страдали синдромом раздраженного кишечника; второй встречается преимущественно у пациентов с СРК - 13 из 16 наблюдений, против 2 и 1 с СГВ и СДК соответственно.
Органо-невротическая шизофрения с явлениями невротической ипохондрии на всем протяжении заболевания определяется ассоциированными с эндогенным процессом функциональными нарушениями органов и систем (сопоставимыми с приведенными выше клиническими проявлениями органных неврозов: при СГВ – чувство удушья, нехватки воздуха, неполноты вдоха; при СДК – нарушения силы и ритма сердечных сокращений, колебания артериального давления, кардиалгии; при СРК: изменения частоты и консистенции стула, боли при дефекации, метеоризм) и симптомокомплексами соматизированной тревоги (невротическая ипохондрия – страх тяжелого заболевания, танатофобия, панические атаки).
Соматовегетативные расстройства, как правило, не обнаруживают сопряженности с объективно верифицированной (даже субклинической) соматической патологией. При госпитализации в стационар общего профиля квалификация состояния таких больных ограничивается диагнозами нейроциркуляторной или вегетососудистой дистонии, дискинезии желчевыводящих путей и т.д.
По мере взаимодействия с эндогенными расстройствами картина СФР видоизменяется. Если органные неврозы в течение длительного времени сохраняют моносистемный характер [Bass C. с соавт., 1983; Bach M. с соавт., 1996], то соучастие процессуальных факторов сказывается противоположной тенденцией – нарастание полиморфизма и утяжелением СФР с формированием полисистемных (полиорганных) функциональных нарушений. Симптоматика СФР расширяется за счет присоединения многообразных конверсионных (тремор, спазмы, ощущение “клубка” в горле, астазия-абазия) и алгических расстройств.
Через 3-4 года после манифестации эндогенного заболевания алгии, утрачивая связь с соответствующей органной иннервацией и вегетативными проявлениями, трансформируются в сенестоалгии. В наиболее тяжелых случаях телесные сенсации лишаются даже отдаленного сходства с соматической патологией и приобретают признаки сенестопатий (необычные “глубинные” боли, трудно поддающиеся описанию мучительные ощущения бурления, сокращения, прохождения волн). Параллельно наблюдается усложнение картины невротической ипохондрии. Процессуально обусловленная генерализация тревоги (панические атаки затягиваются на несколько суток; нозофобии, танатофобия трансформируются в постоянный и почти не зависящий от конкретных обстоятельств страх за жизнь) объединяется с экстенсивным [Marks I., 1969] избегающим поведением, распространяющимся на любые ситуации, в которых больной может оказаться без помощи (“пантревога” [Hoch P., Polatin Ph., 1949]) и явлениями патологической ипохондрической рефлексии (нарастающая склонность к регистрации малейших изменений самочувствия) с тенденцией к контролю над регулярностью физиологических отправлений и жизненно важных функций (многократные измерения частоты пульса, артериального давления, регистрации ЭКГ), чрезмерному употреблению различных “успокоительных” средств.
В ряду негативных изменений (формирующихся в среднем через 4-6 лет после манифестации) на первый план выступают проявления астенического дефекта, преимущественно по типу соматопсихической хрупкости [В.А. Внуков, 1937] (резкое усилению слабости, симптомов телесного дискомфорта в ответ на любые, даже незначительные физические, эмоциональные, умственные нагрузки).
В отличие от соматически обусловленных астенических расстройств наряду с повышенной истощаемостью от нагрузок регистрируются признаки углубления психической дефицитарности (снижение инициативы, волевой активности, эмоциональная нивелировка). Нарастают явления аутохтонной астении [Glatzel J., 1978] – пассивность, ригидность, признаки психической несостоятельности (умственная утомляемость, нарушения концентрации внимания, наплывы, путаница, обрывы мыслей).
Органо-невротическая шизофрения с явлениями сверхценной ипохондрии чаще всего (в отличие от шизофрении с невротической ипохондрией) обнаруживает сопряженность с СРК (81%), а доли СДК и СГВ составляют лишь 13% и 6% соответственно. Соматовегетативные проявления СРК с самого начала определяются интенсивными локальными алгиями, функциональным стридором и “кишечными кризами” (с отрыжкой, тошнотой, рвотой, запорами либо диареей).
Признаки взаимодействия ОН с эндогенным процессом, сказывающиеся видоизменением клинической картины функциональных и ипохондрических расстройств, наблюдаются значительно раньше, чем при шизофрении с невротической ипохондрией – через 0,5 – 1 год.
Если при шизофрении с невротической ипохондрией острый период заболевания характеризуется нарастающим полиморфизмом соматовегетативных нарушений и сопутствующих ипохондрических опасений, в рассматриваемых случаях расширение клинических проявлений СРК, СГВ и СДК происходит в основном не за счет усложнения собственно органо-невротической симптоматики, а вследствие развертывания симптомокомплекса сверхценной ипохондрии. Доминирующими становятся идеи восстановления здоровья – нормализации функций толстого кишечника, органов дыхания или сердца.
Свойственые больным с ОН в целом процесс самолечения с созданием направленных на “укрепление” организма систем ограничений в диете, физических нагрузках, “дыхательных упражнений” со временем (в среднем через 1,5-2 года после манифестации) выходит из-под медицинского контроля, становится все менее рациональным. Мероприятия, направленные на коррекцию функций внутренних органов, модифицируются пациентами на основании собственных представлений о путях санации организма, чаще всего почерпнутых из популярной литературы или рекомендаций разного рода “целителей”. Вопреки советам специалистов пациенты отказываются отклоняться от избранной схемы “восстановительных” мероприятий или приема лекарств, поскольку напрямую связывают любое, даже незначительное отклонение от сложившегося стереотипа с ухудшением самочувствия (нарушениями стула, метеоризмом, обострением абдоминалгий, нарушений функций дыхания, изменением сердечных сокращений). При этом “приемы” борьбы с недугом нередко не только нелепы и неадекватны, но и небезопасны в связи с их относительной травматичностью: необычные, крайне неудобные позы, специальный покрой одежды, стягивающий определенные участки тела подобно тугой повязке, нанесение себе ударов в проекции болевых ощущений с формированием обширных гематом, чрезмерное ограничение пищевого рациона и пр.
Становление признаков сверхценной ипохондрии сопровождается формированием психопатоподобного дефекта. Проявления последнего включают не только нарастание шизоидных изменений, эмоциональной дефицитарности, но также парадоксальности и вычурности “оздоровительных” мероприятий. В ряду сопряженных с психопатоподобными изменениями поведенческих нарушений отмечается и нарастающая тенденция к аутоагрессии.
3. Аспекты терапии и организации медицинской помощи при органных неврозах.
Традиционные подходы к лечению неврозов предусматривают применение как психотерапевтических методик, так и средств психофармакотерапии. Однако органные неврозы (в соответствии с изложенными выше данными) представляют собой отдельную группу расстройств в ряду психосоматических заболеваний, протекающих с формированием сложных соматовегетативных симптомомплексов при соучастии психической и соматической патологии. Проблема терапии органных неврозов остается малоразработанной (в литературе представлены лишь единичные публикации результатов лечения хронических СФР с неизменной топической проекцией в рамках одного органа или системы), посвященные преимущественно применению соматотропных препаратов в рамках соматоцентрического подхода к оценке функциональных расстройств. Оценка данных по психотерапии представляется еще более затруднительной из-за малого количества стандартизованных исследований. При этом можно предположить, что высокие доли психических расстройств, требующих, по современным представлениям, психофармакотерапии (тревожно-фобические, аффективные, эндогенно-процессуальные), а также соматических нарушений, определяющих показания к лекарственной коррекции функций внутренних органов, свидетельствуют в пользу фармакологического подхода к лечению органных неврозов.
Такая позиция подтверждается результатами сравнительного исследования фармако- и психотерапии (выполненного совместно с А.Б. Смулевичем, А.Ш. Тхостовым). Суммарная эффективность каждого метода (фарматерапия, психотерапия, комбинированная фармако- и психотерапия, плацебо) лечения в изученной выборке оценивалась через 6 недель лечения (непосредственный эффект), а затем через 3 года катамнестического наблюдения (отдаленный эффект). Психотерапевтическое воздействие оказалось наиболее эффективным при СФР в рамках соматизированной истерии (до 80% из 95 пациентов), тогда как в подгруппе из 113 пациентов с органными неврозами (45 с СГВ, 57 с СДК и 11 с СРК) в рамках тревожно-фобических расстройств этот показатель не превышал 34% после окончания 6-неделъного курса лечения, а на момент 3-х летней катмнестической оценки снижался до 7%.
Психотерапевтическое воздействие оказывается наиболее эффективным при СФР в рамках соматизированной истерии (до 80%), тогда как в подгруппе из 113 пациентов с СГВ, СДК или СРК в рамках тревожно-фобических расстройств этот показатель не превышал 34% после окончания 6-неделъного курса лечения, а на момент 3-х летней катмнестической оценки снижался до 7%.
В рамках настоящей работы предоставлен обобщающий анализ результатов исследований по оценке эффективности и безопасности психотропных и соматотропных средств при СГВ, СДК и СРК, выполненных сотрудниками отдела по изучению пограничной психической патологии и психосоматических расстройств (под руководством академика РАМН А.Б. Смулевича НЦПЗ РАМН при участии специалистов в области пульмонологии, кардиологии и гастроэнтерологии за период с 1998 г. по 2000 г.
Исследования проводились по единой схеме в 2 фазы (по 6 недель каждая): 1 фаза - открытое, сравнительное и контролируемое исследование с параллельными группами; 2 фаза - рациональная терапия с комбинированным назначением психотропных средств и препаратов базисной (соматотропной) терапии (включались пациенты с умеренным или незначительным/отсутствием эффекта терапии в 1 фазе).
Для психофармакотерапии использовались транквилизаторы (феназепам, алпразолам, клоназепам), антидепрессанты (тианептин, циталопрам, пароксетин, миансерин), антипсихотики – как атипичные, так и “традиционные” (сульпирид, рисперидон, оланзапин, хлорпротиксен, галоперидол, трифлуоперазин). Соматотропная терапия предусматривала назначение (в соответствии с показаниями) витаминов (тиамин, пиридоксин), микроэлементов (кальций добезилат, магния цитрат), бета-адреноблокаторов (атенолол, пропранолол), блокаторов кальциевых каналов (верапамил), прокинетиков (цизаприд), спазмолитиков (дицетел, дротаверин), интеросептиков (интетрикс), бактериальных препаратов(примодофилюс-бифидус). Выбор соматотропной терапии осуществлялся экспертами в области внутренних болезней.
В результате проведенного анализа установлены достоверные различия в эффективности транквилизаторов, антидепрессантов, атипичных нейролептиков и препаратов базисной терапии.
Монотерапия изученными психотропными средствами и соматотропными (без психофармакотерапии) базисными препаратами наиболее эффективны в случаях СГВ – 54% (против 46% при СДК и 29% при СРК). Причем у большинства (42% из 54%) пациентов полная и параллельная редукция психопатологической симптоматики и функциональных расстройств бронхолегочной системы наблюдается в результате применения транквилизаторов класса высокопотенциальных бензодиазепинов. Успех монотерапии анксиолитиками связан с особенностями СГВ, формирующегося в ряду конституционально обусловленных психогенных тревожно-ипохондрических реакций и не обнаруживающего сопряженности с актуальной соматической патологией органов дыхания. Применение комбинированной терапии соматотропными и психотропными средствами для достижения удовлетворительного лечебного эффекта требовалось 11% пациентов с СГВ, обнаруживающих признаки субклинической патологии органов дыхания.
При терапии СДК, сопряженного преимущественно с тревожно-фобическими расстройствами (47 пациентов из 65 участвовавших во 2 фазе, включая 35 с паническим расстройством и 12 с генерализованным тревожным расстройством) полная/значительная редукция патологических проявлений достигнута при комбинированном применении высокопотенциальных бензодиазепинов и селективных антидепрессантов (28% и 23% от суммарного показателя 54%), причем присоединение средств базисной терапии (бета-адреноблокаторов, блокаторов кальциевых каналов) для повышения эффективности лечения требовалось достоверно чаще, чем при СГВ (19% против 11%, р<0.05).
Лечение пациентов с СРК представляет сложную задачу и требует комбинированного применения средств психофармако- и соматотропной терапии. Доля респондеров после перехода с монотерапии психотропными средствами или базисной терапии на комбинированную терапию СРК увеличивается более чем в 3 раза - с 29% (суммарная эффективность монопсихофармакотерапии и базисной терапии) до 71% (в группах СГВ и СДК прирост общего показателя эффективности составил лишь 2% и 8% соответственно). При этом выбор психотропных средств диктуется синдромальной стркутурой психопатологических проявлений, сопряженных с функциональными расстройствами кишечника. Так, у больных с СРК и депрессивными расстройствами (58 наблюдений) наиболее эффективной была терапия серотонинергическими антидепрессантами (пароксетин, тианептин) в сочетании с соматотропными средствами, стимулирующими моторные функции толстого кишечника (прокинетики, желчегонные препараты, слабительные). У пациентов с СРК и явлениями ипохондрического развития (24 наблюдения) значительное улучшение достигнуто при комбинации атипичных нейролептиков, в первую очередь – сульпирида, с бактериальными препаратами (полная/значительная редукция проявлений заболевания отмечена в 18 случаях). Соматотропный эффект достигнут преимущественно за счет купирования функциональных нарушений толстого кишечника в результате коррекции микрофлоры в просвете кишки. В отдельной подгруппе из 9 пациентов с СРК и ипохондрическим развитием в рамках вялотекущей шизофрении, обнаруживающих длительные и резистентные к медикаментозному лечению абдоминалгии (по типу идиопатических алгий), а также негативные изменения, наиболее высокие результаты были достгнуты при использовании антипсихотиков (6 из 9 пациентов), как атипичных (рисперидон 1-4 мг/сут, оланзапин 5-10 мг/сут, ), так и т.н. “традиционных” – галоперидол (до 5-10 мг/сут), трифлуоперазин (5-10 мг/сут). Вторичный дисбактериоз, часто встречающийся у пациентов с СРК и ипохондрическим развитием, определяет показания к сопутствующей терапии бактериальными препаратами, нормализующими микрофлору кишечника.
Следует также отметить значительные различия в спектре клинической эффективности психотропных средств, установленные при терапии СРК. Так, наиболее комплексное воздействие оказывает атипичный нейролептик сульпирид. Применение сульпирида сопровождается достоверной редукцией как депрессивных и тревожных расстройств, так и ряда составляющих синдрома СРК: тяжесть абдоминалгий снижается на 60%, диареи на 68%, метеоризма на 54%. По всем этим показателям сульпирид статистически значимо превосходит антидепрессанты (пароксетин, тианептин, Р<0,05). В сравнении с базисной терапией отмечается достоверно более выраженное воздействие на гипермоторные нарушения - диарея (Р<0,01) и сопоставимый эффект в отношении абдоминалгий.
В то же время следует отметить недостаточную эффективность психотропных средств в отношении явлений метеоризма (клинические признаки дисбиоза) и спазма толстого кишечника. Эти симптомы достоверно более эффективно редуцируются на фоне соматотропных средств, входящих в комплекс базисной терапии: редукция явлений метеоризма на 20%, 23%, 54% и 89% и спазма толстого кишечника на 9%, 11%, 23% и 79% в группах пароксетина, тианептина, сульпирида и базисной терапии соответственно.
Аспекты организации медицинской помощи пациентам с органными неврозами.
Сложность синдромальной структуры органных неврозов, в рамках которой функциональные расстройства внутренних органов интегрируются как с психопатологическими, так и соматическими нарушениями, диктует необходимость разработки новых подходов к оказанию медицинской помощи рассматриваемому контингенту больных. Обоснованность данного вывода определяется как диагностическими и терапевтическими, так и экономическими аспектами проблемы органных неврозов в общемедицинской сети. В частности, по расчетам Kathol R.G. [1999] недостаточно эффективная помощь пациентам с функциональными (соматоформными) расстройствами в условиях общемедицинской сети приводит к росту утилизации ресурсов здравоохранения примерно на 50%, а в случаях коморбидной психической патологии тревожного, аффективного и других регистров этот показатель превышает 75%.
Из числа моделей оказания медицинской помощи при психосоматической патологии, реализованных в современной медицине, наиболее адекватной представляется модель “интегрированной медицины” [Козырев В.Н., 1997; Козырев В.Н., с соавт., 1998]. В соответствии с основными принципами, заложенными в модели “интегрированной медицины”, врач-психиатр, с одной стороны, осуществляет прием и лечение больных с психическими расстройствами (прием проводится непосредственно в общемедицинском учреждении - поликлиника, медсанчасть - в специально оборудованном кабинете), с другой, выступает как консультант, постоянно взаимодействующий с различными специалистами, способствуя определению особенностей состояния больных и тактики лечебных мероприятий.
При этом очевидна необходимость дифференцированного подхода к реализации модели “интегрированной медицины”, которая диктуется установленной клинической гетерогенностью рассматриваемой группы психосоматичсеких расстройств. Условия медицинской помощи, а также доля участия психиатра и интерниста определяются клиническими особенностями каждого из изученных органных неврозов.
Так, в большинстве случаев синдрома гнипервенитиляции (редко связанного с актуальной бронхо-легочной патологией и протекающего при соучастии личностных расстройств) представляется возможной амбулаторная терапия пациентов интернистом при однократных или эпизодических консультациях психиатра. Оказание помощи пациентам с СДК также предполагает возможность амбулаторной терапии врачом интернистом (при условии адекватной коррекции сердечно-сосудистой патологии), но требует более активного участия врача-психиатра в связи с высокими процентами хронических тревожно-фобических и аффективных (депрессивных) расстройств, определяющих показанию к применению не только транквилизаторов, но и антидепрессантов. Последнее может реализовываться также на уровне консультативной помощи, но предполагает регулярные психопатологические обследования. Для пациентов с СРК возможности лечения у интерниста при консультативтном участии психиатра ограничиваются лишь малой частью пациентов с СРК, так как в большинстве наблюдений возникает потребность в относительно более интенсивной (в сравнении с СГВ и СДК) фармакотерапии с применением психотропных средств класса антидепрессантов и атипичных нейролептиков в сочетании с медикаментами, нормализующими функции органов пищеварения. Высокие доли (примерно половина) больных с СРК, страдающих депрессивными расстройствами эндогенного круга, а также обнаруживающих признаки сверхценного ипохондрического развития могут определять повышенную потребность в лечении в условиях специализированной психиатричексой клиники.
Пациенты с органо-невротической шизофренией составляют отдельную подгруппу, характеризующуюся сравнительно низким удельным весом сопутствующей соматической патологии с одной стороны и неблагоприятно протекающим психическим заболеванием – с другой. Подобное обстоятельство диктует целесообразность ведущей роли психиатра в лечении органо-невротической шизофрении при консультативной помощи интернистов для решения дифференциально-диагностических (верификация соматичсекой патологии, соучаствующей в динамике органного невроза) и лечебных задач (определение показаний к назначению соматотропных средств для базисной терапии СРК).
ВЫВОДЫ
Результаты выполненных на репрезентативных выборках эпидемиологического (2181 пациент общемедицинской сети: ГКБ №1 – 1718, поликлиника №171 Москвы – 463) и клинического (324 пациента с органными неврозами) исследований органных неврозов позволяют сформулировать следующие выводы.
1. Органные неврозы (ОН):
- выявляются у 11,4% (примерно половина всех случаев соматоформных расстройств - 20,1%) пациентов общемедицинской сети;
- превалируют (в сопоставлении с контингентом общесоматического стационара) в выборке поликлиники (38,7% против 4,0%);
- наиболее часто выступают в общемедицинской сети в форме синдрома гипервентиляции (СГВ – 2,1%), Да Коста (СДК, кардионевроз – 4,7%) и раздраженного кишечника (СРК – 2,8%), тогда как суммарная доля других ОН составляет 1,8%; аналогичные показатели в общесоматическом стационаре составляют 1,8%, 0,6% и 1,0% против 0,5% соответственно, в поликлинике – 7,3%, 15,6% и 9,7% против 6,1% соответственно.
2. ОН – самостоятельная группа в ряду психосоматических заболеваний. ОН обладают рядом клинических свойств, не присущих соматизированной истерии (СИ) и другим соматоформным расстройствам (СФР):
- топическая проекция ОН ограничивается рамками одного органа/системы (в отличие от полисистемных и изменчивых в своих проявлениях симптомов СИ);
- спектр коморбидной ОН психической патологии включает аффективные и эндогенно-процессуальные нарушения (в отличие от СИ, ограничивающейся личностными и невротическими расстройствами);
- спектр коморбидной ОН соматической патологии включает актуальные заболевания внутренних органов (в отличие от СИ, протекающей вне связи с соматической патологией);
- манифестация ОН преимущественно (80%) соматогенно обусловленная или аутохтонная (в отличие от преимущественно психогенной манифестации СИ – 76%);
- длительность течения ОН превышает 6 месяцев (в отличие от <3 месяцев при СИ).
3. Психосоматические соотношения при органных неврозах представлены в рамках континуума, на одном полюсе которого располагается психическая патология, включающая соматовегетативный комплекс, а на другом –соматические нарушения, амплифицированные функциональными расстройствами. Центральное звено континуума формируют собственно ОН (функциональные расстройства), с одной стороны, маскирующие, оттесняющие на уровень факультативных симптомов, психопатологические расстройства, а с другой – дублирующие (в виде клише) симптомокомплексы соматического заболевания.
3.1. Коморбидная ОН психическая патология включает личностные (8%), тревожно-фобические (56,5%), аффективные (27,8%) и эндогенно-процессуальные (вялотекущая шизофрения, 7,7%) расстройства.
3.2. Коморбидная ОН соматическая патология совпадает в своих проявлениях с топической проекцией ОН и представлена как актуальными заболеваниями внутренних органов (64%), так и морфологическими (врожденными, приобретенными) органическими аномалиями (28%) субклинического уровня.
4. ОН клинически гетерогенны – представлены группой самостоятельных заболеваний с собственной топической проекцией (СГВ – бронхолегочная, СДК – сердечно-сосудистая, СРК и пищеварительная система), дифференцирующихся по
- структуре психосоматических соотношений (свойственный каждому из ОН спектр коморбидной психической и соматической патологии);
- закономерностям динамики;
- клиническому и социальному прогнозу.
4.1. В спектре коморбидной психической патологии при СГВ преобладают личностные расстройства (57,7%), СДК – невротические (40,2%), СРК – эндогенные заболевания (циклотимия – 47,8%, вялотекущая шизофрения – 13,9%).
4.2. В спектре коморбидной соматической патологии при СГВ преобладают нарушения дыхательной системы (43,3% против 13,4% в других органах), СДК – сердечно-сосудистой (57,1% против 16,1% в других органах), СРК – пищеварительной (99,1% против 13,9% в других органах). Коморбидная ОН соматическая патология ранжируется по степени тяжести: у пациентов с СГВ соматические нарушения, удовлетворяющие критериям клинического диагноза, выявляются лишь в 27,8% наблюдений, у пациентов с СДК – 33,9%, у больных с СРК – 87,8%.
4.4. Клиническая динамика ОН реализуется в рамках непрерывного или фазного (ремиттирующего) течения. Установлена предпочтительность клинической динамики каждого из изученных органных неврозов.
4.4.1. СГВ характеризуется непрерывной волнообразной динамикой с кратковременными (в среднем 3,2+0,6 недель) ипохондрическими реакциями с нарушениями функции дыхания (увеличение частоты и глубины дыхательных движений с ощущением удушья, затрудненного и неполного вдоха, чувством сдавления в области груди, сухой навязчивый кашель, приступообразная зевота), формирующихся в рамках ситуационно (конфликты в семье, на работе) или соматогенно (различного рода респираторные заболевания) обусловленных транзиторных декомпенсаций психосоматической акцентуации с явлениями “поведенческой одышки” (повышенное внимание к функциям дыхания, “качеству” воздуха, некоторым запахам, склонность к регулярным “проветриваниям” помещений с чертами манипулятивного поведения) без признаков прогредиентной патохарактерологической динамики).
4.4.2. СДК характеризуется фазной (ремиттирующей) динамикой в рамках относительно длительных (в среднем 3,8+0,9 месяцев) обострений панического расстройства. Нарушения функций сердечно-сосудистой системы (изменения силы и ритма сердечных сокращений, транзиторные подъемы артериального давления, кардиалгии) выступают в структуре развернутых панических приступов с витальным страхом смерти и быстрым присоединением ипохондрических фобий (кардиофобия, танатофобии), более, чем в 2/3 случаев, осложняющихся агорафобией. Завершение экзацербаций сопровождается преимущественно полной редукцией как симптомов СДК, так и тревожно-фобических расстройств.
4.4.3. СРК характеризуется примерно равной частотой непрерывной и фазной динамики. В случаях непрерывного течения СРК обнаруживает сопряженность с ипохондрическим развитием с явлениями сверхценной ипохондрии (сверхценно-ипохондрическое развитие): симптомы СРК (мономорфные абдоминалгии неизменной локализации, диарея, явления метеоризма) интегрируются в симптомокомплекс сверхценной ипохондрии и полностью определяют его содержание - идеи восстановления здоровья и функций толстого кишечника, ограничений в питании с постепенным исключением из рациона все большего количества пищевых продуктов). Проявления СРК стойко персистируют на протяжении многих лет, лишь с незначительными колебаниями тяжести абдоминалгий и нарушений моторных функций желудочно-кишечного тракта (сверхценно-ипохондрическое развитие). В случаях фазного течения СРК обнаруживает сопряженность с рекуррентным депрессивным расстройством: симптомы СРК (абдоминалгии в проекции толстой кишки, ощущение тяжести в кишечнике, стойкие запоры) формируются на фоне затяжных ипохондрических депрессий (с преобладанием апато-адинамических нарушений) и по мере редукции явлений гипотимии претерпевают обратное развитие.
4.5. Клинический прогноз ОН в целом (за исключением части случаев СРК) благоприятный. Доли пациентов с инвалидностью II группы (психическое либо соматическое заболевание) составляют при СГВ 3,1%, СДК – 3,6%. Пациенты с СРК характеризуются сравнительно менее благоприятным прогнозом: процент инвалидов II группы при СРК достигает 20,8%.
5. Вялотекущая шизофрения, обнаруживающая аффинитет к сомато-вегетативным и ипохондрическим расстройствам (органо-невротическая шизофрения), значительно видоизменяет динамику ОН, что реализуется хронификацией и расширением функциональных расстройств, утяжелением регистра аномальных телесных сенсаций, присоединением и усложнением явлений ипохондрии.
6. Основные клинические варианты вялотекущей ипохондрической шизофрении – с явлениями невротической и сверхценной ипохондрии – обнаруживают различия в аффинитете к ОН разной топической локализации: при первом из них преобладают симптомы СГВ (50%) и СДК (33%), при втором – СРК (81%).
6.1. При органо-невротической шизофрении с явлениями невротической ипохондрии соучастие процессуальных факторов сказывается нарастанием полиморфизма и утяжелением функциональных расстройств с формированием полисистемных (полиорганных) функциональных нарушений, трансформацией алгических расстройств в сенестоалгии и сенестопатии, усложнением картины невротической ипохондрии (“пантревога”, патологическая ипохондрическая рефлексия, чрезмерное употребление “успокоительных” средств). Негативные изменения определяются явлениями астенического дефекта (соматопсихическая хрупкость со снижением инициативы, волевой активности, эмоциональная нивелировкой).
6.2. При органо-невротической шизофрении с явлениями сверхценной ипохондрии чаще всего соучастие процессуальных факторов сказывается в формировании доминирующих представлений о нормализации функций внутренних органов с созданием систем диетических ограничений, физических нагрузок, “дыхательных упражнений”, не имеющих рационального медицинского обоснования и выходящих из-под врачебного контроля. При этом любое отклонение от сложившегося стереотипа сопряжено с ухудшением самочувствия (нарушениями стула, метеоризмом, обострением абдоминалгий, нарушений функций дыхания, изменением сердечных сокращений). В ряду негативных изменений преобладает психопатоподобный дефекта типа “фершробен” с тенденцией к аутоагрессии (относительная травматичность оздоровительных мероприятий - крайне неудобные позы, специальный покрой одежды, стягивающий определенные участки тела подобно тугой повязке и пр.).
7. Основным методом лечения пациентов с ОН является фармакотерапия с применением психотропных, соматотропных средств или их комбинации. Выбор медикаментов определяется типом ОН.
7.1. При терапии СГВ, сопряженного преимущественно с личностными расстройствами, эффективна монотерапия анксиолитиками класса высокопотенциальными бензодиазепинами.
7.2. При терапии СДК, сопряженного преимущественно с фобическими расстройствами, наиболее эффективны высокопотенциальные бензодиазепины и селективные антидепрессанты в комбинации с препаратами, нормализующими функции сердечно-сосудистой системы (бета-адреноблокаторов, блокаторов кальциевых каналов).
7.3. При терапии СРК у больных с депрессивными расстройствами наиболее эффективны серотонинергические антидепрессанты в сочетании с соматотропными средствами, стимулирующими моторные функции толстого кишечника (прокинетики, желчегонные препараты, слабительные). При терапии СРК у больных с явлениями ипохондрического развития наиболее эффективны атипичные нейролептики (в первую очередь – сульпирид) в комбинации с бактериальными препаратами.
8. Оказание медицинской помощи пациентам с ОН наиболее адекватно реализуется в рамках модели “интегративной медицины”, обеспечивающей взаимодействие врача-психиатра с другими специалистами, и проводится с учетом клинической гетерогенности ОН в общемедицинской сети, профилированном психосоматическом отделении, либо в специализированных психиатрических учреждениях.
СПИСОК ЛИТЕРАТУРЫ
Александровский Ю.А. Пограничные психические расстройства. – М, 2000. – 496 с.
Аптер И.М. Клинико-физиологический анализ некоторых форм системных неврозов. // Журн. неврол. и психиатр. – 1961. – Вып. 12. – С. 1858 – 1863.
Быков К. М. Кора головного мозга и внутренние органы. – М., 1947. – 288 с.
Быков К. М., Курцин И.Т. Кортико-висцеральная патология. – Л., 1960. – 576 с.
Вейн А.М., Дюкова Г.М., Воробьева О.В., Данилов А.Б. Панические атаки. – Ст-Пб, 1997.
Вейн А.М., Соловьева А.Д., Колосова О.А. Вегетососудистая дтстония. – М., 1981. – 320 с.
Внуков В.А. О дефекте при шизофреническом процессе. // Тр. 2-го Всесоюзного съезда психиатров и невропатологов. – М., 1937. – С. 466 – 470.
Ганнушкин П.Б. Избранные труды. – М., 1964. – 291 с.
Гейер Т.А. К постановке вопроса об “инволюционной истерии”. // Труды I Моск. гос. университета. – 1927. – Вып. 2 – 5. – С. 45 – 51.
Гиляровский В.А. Психиатрия. – М., 1954. – 520 с.
Дембо А.Г. О так называемом синдроме перенапряженного сердца. // Клин. Мед. – 1989. – № 1. – С. 37 – 44.
Дмитриева Л.Г. Психопатология, динамика и прогноз агорафобии. // Автореф.дис.канд.мед.наук. - М., 1996.
Добжанский Т. Вопросы внутренней патологии у психически больных – М., 1973. – 56 С.
Досужков Ф.Н. (Dosuzkov F.N.) Невроз болезненной застенчивости (скоптофобия). // Журн. невропатол. психиатр. – 1963. – N 1. - С.130 – 136.
Дробижев М.Ю. Реактивные (нозогенные) депрессии у больных соматическими заболеваниями. //Современная психиатрия. – 1998. – N 2. – С. 28 – 31.
Дробижев М.Ю., Лебедева О.И., Добровольский А.В. Опыт применения тианептина при лечении тревожных депрессий у больных ишемической бо-лезнью сердца. //В кн.: Тревога и обсессии. /Под ред. А.Б.Смулевича. – М., 1998. – С. 269 – 278.
Дробижев М.Ю., Печерская М.Б., Лебедева О.И., и др. Психофармакотерапия депрессий у больных сердечно-сосудистой патологией. // IV Рос. нац. кон-гресс "Человек и лекарство". Тез. докл. – М., 1997. – С.159.
Дроздов Д.В., Новикова Н.А. Некоторые аспекты применения психотропных средств в кардиологии (обзор литературы). // Ипохондрия и соматоформные расстройства. /Под ред. А.Б.Смулевича. – М., 1992. – С. 136 – 147.
Дубницкая Э.Б. Малопрогредиентная шизофрения (клинико-генеалогическое исследование). // Дисс.докт.мед.наук. – М., 1987. – 296 с.
Жариков Н.М., Урсова Л.Г., Хритинин Д.Ф. Психиатрия. – М, 1989.
Зеленина Е.В. Соматовегетативный симптомокомплекс в структуре депрессий (типология, клиника, терапия). // Автореф.канд.мед.наук. – Москва, 1997. – 23 с.
Земцовский Э.В. Соединительнотканные дисплазии сердца. – М., 1998.
Златкина А.Р., Беюл Е.А., Виноградова М.А. Нозологическая классификация хронических заболеваний кишечнка. // Сов. мед. – 1983. – N. 3. – С. 28 – 32.
Иванов С.В., Кадушина Е.Б., Захарчук Т.А. Современные серотонинергические антидепрессанты в терапии панического расстройства (опыт применения препарата циталопрам в амбулаторной практике). // Психиатрия и психофармакотерапия. – 2001. – т. 3. – № 2. – С. 95 – 98.
Инструментальные методы исследования сердечно-сосудистой системы. /Под ред. Т.С.Виноградовой. - М., Медицина, 1986.
Каплан Г.И., Сэдок Б.Дж. Клиническая психиатрия. В 2–х т. (пер. с англ.). – М, 1994.
Карвасарский Б.Д. Неврозы. – М, 1980. – 448 с.
Карвасарский Б.Д., Простомолотов В.Ф. Невротические расстройства внут-ренних органов. – Кишенев, 1988. – 167 с.
Козырев В.Н. Модели интеграции психиатрической службы в систему медицинской помощи населению. // Автореф.докт.мед.наук. – М., 2001. – 34 с.
Козырев В.Н. Соматопсихиатрия и неотложная психиатрическая помощь. // Социальная и клиническая психиатрия. - 1997. – № 1. – С. 116 – 118.
Комаров Ф.И., Рапопорт С.И., Хараян Л.В., Иванов С.В. и др. Терапия больных с синдромом раздраженной толстой кишки (опыт применения сульпирида). // Клиническая медицина. – 2000. – № 7. – С. 22 – 27.
Коркина М.В. Дисморфомания в подростковом и юношеском возрасте. – М., 1984.
Коркина М.В., Марилов В.В. Варианты психосоматического развития личности при заболеваниях желудочно-кишечного тракта. Журн. невропатол. психиат. – 1995. – № 6. – С. 43 – 47.
Корсаков С.С. Курс психиатрии. – М, 1901. – Т. 1. – С. 677.
Краснов В.Н. О начальных проявлениях рецидивов циркулярных депрессий. // Депрессии в амбулаторной и общесоматической прак-тике. - М., 1984. - С. 103-112.
Краснушкин Е.К. Избранные труды. – М, 1960. – 608 с.
Лакосина Н. Д. Клинические варианты невротического развития. М., 1970.
Лакосина Н.Д., Панкова О.Ф. Динамика невротических расстройств с вегетативными пароксизмами. // Журн. неврол. и психиатр. – 1988. – № 4. – C. 74 – 79.
Лакосина Н.Д., Трунова М.М. Неврозы, невротические развития личности: клиника и лечение. – М., 1994. – с. 7 – 81.
Лакосина Н.Д., Ушаков Г.К. Учебное пособие по медицинской психологии. – М., 1976.
Лебедев Б.А., Крылов В.И. Незнанов Н.Г. Особенности формирования внутрен-ней картины болезни у больных эндогенными психозами. //Журн. невропатол. и психи-атр. – 1991. – N 5. – C . 56 – 58.
Лебедева М.О. Соматоформные расстройства (аспекты конституционального предрасположения). // Ипохондрия и соматоформные расстройства / под ред. А.Б. Смулевича. – М, 1992. – С. 64 – 78.
Лорие И.Э. Функциональные неврозы ЖКТ - неврозы желудка. // Клиническая медицина. - 1954. – N. 4. – C. 10 – 22.
Маколкин В.И., Аббакумов С.А., Сапожникова А.А. Нейроциркуляторная дисто-ния (Клиника, диагностика, лечение). – Чебоксары, 1995.
Марилов В.В. Клинические варианты психосоматической патологии ЖКТ. Авто-реф.докт.мед.наук. – Москва, 1993. – 38 с.
Морковкина И.В., Серпуховитина Т.В. // Ипохондрия и соматоформные рас-стройства / под ред. А.Б. Смулевича. – М, 1992. – С. 78–99.
Мясищев В. Н. Личность и неврозы. – Л., 1960. – 426 с.
Мясищев В.Н. Понятие “невроза органа” и его значение для клиники неврозов и внутренних болезней. // Вопросы психоневрологии. – Л , 1959. – С. 71 – 73.
Пападопулос Т.Ф., Шахматова-Павлова И.В. Руководство по психиатрии. - М., 1983.
Плетнев Д. Д. К вопросу о соматической циклотимии. // Русская клиника. – 1927. – Т. 7. – В. 36. – С. 495 – 500.
Протопопов В.П. Соматический синдром, наблюдаемый в течении маниакально-депрессивного психоза. // Научная медицина. – 1920. – № 7. – С. 721 – 749.
Райский В.А. Психотропные средства в клинике внутренних болезней. – М., 1988. – 288 с.
Руководство по психиатрии. / Под ред. Г.В. Морозова. – Т. 1. – М., 1988. – 640 с.
Саркисов Д.С. Следует, наконец, отказаться от понятий "функциональная бо-лезнь", функциональная патология (по поводу статьи А.М. Ногеллера "Следует ли кли-ницистам отказаться от понятий функциональной патологии?"). Клин. мед. – 1998. – № 3. – С. 64 – 66.
Семке В.Я. Истерические состояния. – М., 1988. – 224 с.
Сергеев И.И., Шмилович А.А., Бородина Л.Г. Условия манифестации, кли-нико-динамические закономерности и феноменология фобических расстройств. // Тревога и обсессии. / под ред. А.Б. Смулевича. – М, 1998. – С. 78 – 96.
Смулевич А. Б., Фильц А. О., Гусейнов И.Г., Дроздов Д.В. К проблеме нозо-гений. // Ипохондрия и соматоформные расстройства. “Логос”. Москва, 1992. – С. 111 – 123.
Смулевич А.Б. Малопрогредиентная шизофрения и пограничные состояния. – М., 1987. – 240 с.
Смулевич А.Б., Психическая патология и ишемическая болезнь сердца (к проблеме нозогений). // Психические расстройства и сердечно-сосудистая пато-логия. / Под ред. Смулевича А.Б., Сыркина А.Л. – М., 1994. – С.12 – 19.
Смулевич А.Б., Сыркин А.Л., Гиндикин В.Я. и др. К проблеме “органных невро-зов” (на материале функциональных расстройств сердечной деятельности). // Журн. невропатол. психиатр. – 1989. – № 11. – С. 51 – 56.
Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю. Диагностика и фармакотера-пия депрессий у соматических больных. // Депрессии и коморбидные рас-стройства. – М., 1997. – С. 250 – 260.
Смулевич А.Б., Сыркин А.Л., Рапопорт С.И., Дробижев М.Ю., Иванов С.В. Органные неврозы как психосоматическая проблема. // Журн. неврол. и психиатр. – 2000. – Т. 100. – № 12. – C. 4 – 12.
Смулевич А.Б., Тхостов А.Ш., Иванов С.В., Андреев А.М. Лечение тревожно-фобических расстройств: непосредственный и отдаленный результат, прогноз эффек-тивности (клинико-катамнестическое исследование). // Тревога и обсессии. / под ред. А.Б. Смулевича. – М, 1998. – С. 158 – 190.
Смулевич А.Б., Фильц А.О., Лебедева М.О. К проблеме алгопатических состоя-ний. // Ипохондрия и соматоформные расстройства. “Логос”. Москва, 1992. – С. 40 – 59.
Тополянский В.Д., Струковская М.В. Психосоматические расстройства. – М, 1986. – 384 с.
Фильц О.А. Клинико-генеалогическое исследование истерической психопа-тии. // Автореф.канд.мед.наук. – М., 1987. – 19 с.
Фролькис А.В. Функциональные заболевания желудочно-кишечного тракта. – Л, 1991.
Шиллер Н., Осипов М.А. Клиническая эхокардиография. - М.,1993.
Abbey S.E., Toner B.B., Garfinkel P.E., et al. Self-report symptoms that predict major depression in patients with prominent physical symptoms. // Int. J. Psychiatry Med. – 1990. – V. 20 (3). – P. 247 – 258.
Adams J. B., Pyke R. E., Costa J., et al. A double-blind, placebo-controlled study of a CCK-B receptor antagonist, CI-988, in patients with generalized anxiety disorder. // J. Clin. Psychopharmacol. – 1995. – V. 15. – P. 428 – 434.
Alexander F. Psychosomatische Medizin. // Berlin 1951.
Alexander F. The influence of psychologic factors upon gastrointestinal disturbances: a symposium – I. General principles, objectives, and preliminary results. Psychoanal. Q. – 1934 – V. 3. – P. 501 – 539.
Areffman S., Andersen J., Hegnhol J et al. The effect of coarse wheat bran in the irritable bowel syndrome. // Scand. J. Gastroenterol. – 1985. – Vol. 20. – P. 295 – 298.
Bach M., Nutzinger D.O., Hart L. Comorbidity of anxiety disorders and hypochondriasis considering different diagnostic systems. // Compr. Psychiat. – 1996. – V. 37. – No. 1. – P. 62–67.
Barsby M.J. The control of hyperventilation in the management of “gagging”. // Br. Dent. J. – 1997. – V. 182. – P. 109 – 111.
Barsky A.J. Amplification, somatization, and the somatoform disorders. // Psychosomatics. – 1992. – V. 33. – P. 28 – 34.
Bass C.M., Cawley R., Wade C., Ryan K.C. Unexplained breathlessness and psychiatric morbidity in patients with normal and abnormal coronary arteries // Lancet. – 1983. – V. 191. – P. 605 – 609.
Bass C.M., Gardner W.N. Respiratory and psychiatric abnormalities in chronic symptomatic hyperventilation. // Br. Med. J. – 1985. – V. 290. – P. 1387 – 1390.
Bergman G.v. Funktionalle Pathologie eine klinische Sammlung Sammlung von Ergebnissen und Anschaugen einer Arbeitsrichtung / Von Bergman G. Unter Mitarbeit von Goldner M. – Berlin, 1932.
Binder H. [On the present status of psychopathic problems]. // Schweiz. Arch. Neurol. Neurochir. Psychiatr. – 1967. – V. 100. – P. 457 – 474.
Blanchard E.B., Scharff L., Schwarz S.P., Suls J.M., Barlow D.H. The role of anxiety and depression in the irritable bowel syndrome. // Behav. Res. Ther. – 1990. – V. 28. – P. 401 – 405.
Botte L., Evrard J.L., Gilles C., et al. Controlled comparison of RO 11-1163 (moclobemide) and placebo in the treatment of depression. // Acta. Psychiatr. Belg. – 1992. – V. 92. – P. 355 – 369.
Braun L.V. Psychogene Storungen der Herstatigkeit. // Psychogenese und Psychoterapie Korperlicher Symptome. / Hrsg. O. Schwarz. – 1925. – S. 128 – 228.
Brautigam W., Christian P., Rad M. Психосоматическая медицина. – М., 1999. – 376 с.
Breier A., Charney D.S., Heinger G.R. Agoraphobia with panic attacks. Development, diagnostic stability, and course of illness. // Arch Gen Psychiatry. – 1986. – V. 43. – P. 1029 – 1036.
Briquet P. Traite clinic et terapeutique de l’hysterie. – Paris, 1859. – 256 p.
Brown F.W., Golding J.M., Smith G.R., Jr. Psychiatric comorbidity in primary care somatization disorder. // Psychosom. Med. – 1990. – V. 52. – P. 445 – 451.
Brown S., Birtwistle J., Roe L., Thompson C. The unhealthy lifestyle of people with schizophrenia. //Psychol. Med. – 1999. – V. 29. – P. 697 – 701.
Brownell L.G., West P., Sweatman P., et al. Protriptyline in obstructive sleep apnea: a double-blind trial. // N. Engl. J. Med. – V. 307. – P. 1037 – 1042.
Camilleri M., Choi M.G. Review article: irritable bowel syndrome. // Aliment. Pharmacol. Ther. – 1997. – V. 11. – P. 3 – 15.
Cann P.A., Read N.W., Holdsworth C.D. What is the benefit of coarse wheat bran in patients with irritable bowel syndrome? // Gut. – 1984. – V. 25. – P. 168 – 173.
Carr V.J., Donovan P. Psychiatry in general practice. A pilot scheme using the liaison-attachment model. // Med. J. Aust. – 1992. – V. 156. – P. 379 – 382.
Charney D.S., Woods S.W. Benzodiazepine treatment of panic disorder: a comparison of alprazolam and lorazepam. // J. Clin. Psychiatry. – 1989. – V. 50. – P. 418 – 423.
Chaturvedi S.K. Pain sensitivity in psychosis and the endorphin theory of psychosis. // Advances in the Biosciences. – 1989. – V. 75. – P. 687 – 690.
Christian P., FinkEitel K., Huber W. Verlaufsbeobachtungen bei 100 Patienten mit vegetativen Herz-Kreislaufstorungen. \\ Z. Kreislaufforschr. – 1966. – Bd. 55. – S. 342.
Clark R., Salkovskis P.M., Hackmann A., et al. A comparison of cognitive ther-apy, applied relaxation and imipramine in the treatment of panic disorder. // Br. J. Psy-chiatry. – 1994. – V. 164. – P. 759 – 769.
Cloninger C.R., Sigvardsson S., Knorring A.-L. v., et al. An adoption study of somatoform disorders: Identification of two discrete somatoform disorders. // Arch. Gen. Psychiatr. – 1984. – V. 41. – P. 863 – 871.
Clouse R.E., Lustman,P.J., Geisman R.A., Alpers D.H. Antidepressant therapy in 138 patients with irritable bowel syndrome: a five-year clinical experience. // J. Ali-ment. Pharmacol. Ther. – 1994. – V. 8. – N. 4. – Р. 409 – 416.
Conti S., Savron G., Bartolucci G., et al. Cardiac neurosis and psychopathology. // Psychother. Psychosom. – 1989. – V. 52. – P. 88 – 91.
Creed F. Life events and appendicectomy. // Lancet. – 1981. – V. 1. – P. 1381 – 1385.
Creed F. The relationship between psychosocial parameters and outcome in irritable bowel syndrome. // Am. J. Med. – 1999. – V. 107. – P. 74S – 80S.
Creed F., Guthrie E. Psychological factors in the irritable bowel syndrome. // Gut. – 1987. – V. 128. – P. 1307 – 1318.
Cremerius J. Die Prignose funktioneller Syndrome. – Enke, Stuttgart, 1968
Da Costa J.M. On irritable heart: a clinical study of a functional cardiac disorder and its cinsequences. // Am. J. Med. Sci. – 1871. – V. 61. – P. 17 – 52.
De Leon J., Saiz-Ruiz J., Chinchilla A., Morales P. Why do some psychiatric patients somatize? // Acta Psychiatr. Scand. – 1987. – V. 76. – P. 203 – 209.
Dechant K.L., Clissold S.P. Paroxetine. A review of its pharmacodynamic and pharmacokinetic properties, and therapeutic potential in depressive illness. // Drugs. – 1991. – V. 41. – P. 225 – 253.
Deutsch F. Biologie und Psychologie der Krankheitsgenese. Int. Ztschr. f. Psa. – 1922. – VIII. – S. 290.
Deutsch F. Der gesunde und der kranke Körper in psychoanalytischer Betrachtung. // Int. Ztschr. f. Psa. XII: 498, 1926.
Diamond S. Amitriptyline in the treatment of gastrointestinal disorders. // Psychosomatics. – 1964. – N. 5. – P. 221 – 224.
DiPasquale E., Morin D., Monteau R., Hilaire G. Serotonergic modulation of the respiratory rhythm generator at birth: an in vitro study in the rat. // Neurosci. – 1992. – V. 143. – P. 91 – 95.
Dixon L., Postrado L., Delahanty J., et al. The association of medical comorbidity in schizophrenia with poor physical and mental health. //J. Nerv. Ment. Dis. – 1999. – V. 187(8). – P. 496 – 502.
Doogan D.P. Toleration and safety of sertraline: experience worldwide. // Int. Clin. Psychopharmacol. – 1991. – V. 6 (Suppl. 2). – P. 47 – 56.
Dotevall G., Svedlund J., Sjodin I. Symptoms in irritable bowel syndrome. // Scand. J. Gastroenterol. Suppl. – 1982. – V. 79. – P. 16 – 19.
Drossman D.A. The Functional Gastrointestinal Disorders: Diagnosis, Pathophysiology, and Treatment. – Boston, 1994.
Drossman D.A., Creed F.H., Olden K.W. Psychosocial aspects of the functional gastrointestinal disorders. // Gut. – 1999. – V. 45 (Suppl. 2). – P. II25 – II30.
Drossman D.A., Thompson G.W., Talley N.L., et al. Identification of subgroups of functional gastrointestinal disorders. // Gastroenterol. Int. – 1990. – N. 3. – P. 159 – 172.
Dubois P. (Дюбуа П.) Психоневрозы и их психическое лечение. СПб., 1912.
Dunbar F. Emotions and Bodily Changes. – New York, Columbia University Press, 1954.
Dunner D.L., Ishiki D., Avery D.H., et al. Effect of alprazolam and diazepam on anxiety and panic attacks in panic disorder: a controlled study. // J. Clin. Psychiatry. – 1986. – V. 47. – P. 458 – 460.
Dunsis A., Smith G.C. Consultation-liaison psychiatry in an obstetric service. //Aust N. Z. J. Psychiatry. – 1996. – V. 30(1). – P. 63 – 73.
Emmanuel N., Lydiard R., Crawford M. Treatment of irritable bowel syndrome with fluvoxamine.// Am. J. Psychiatry. – 1997. – N. 5. – P. 154 – 155.
Engel G., Schmale A. Psychoanalytic theory of somatic disorder. // J. Amer. Psy-choanal. Assoc. – 1967. – V. 15. – P. 344 – 365.
Ernst K. Die Prognose der Neurosen. Monograph on Neurology and Psychiatry N 85. NY Inc, 1959.
Ernst K., Ernst C. 70-zwanzig-jahringe Katamnesen hospitalisierter neurotischer Patientinnen. Sweiz. // Arch. Neurol. Neurochir. Psychiat. – 1965. – V. 95 (2). – P. 359 – 415.
Escobar J.I., Waitzkin H., Silver R.C., Gara M., Holman A. Abridged somatization: a study in primary care. Psychosomatic Medicine. – 1998. - V 60. - N 4. - P 466-472.
Evans D.L., Staab J.P., Petitto J.M., et al. Depression in the medical setting: biopsychological interactions and treatment considerations. // J. Clin. Psychiatry. – 1999. – V. 60. (Suppl. 4). – P. 40 – 55.
Fava G.A., Pavan L. Large bowel disorders. I. Illness configuration and life events. // Psychother. Psychosom. – 1976. – V. 27. – P. 93 – 99.
Fink P., Sorensen L., Engberg M., Holm M., Munk_Jorgensen P. Somatization in primary care. Prevalence, health care utilization, and general practitioner recognition. Psychosomatics. – 1999. - V 40. - N 4. - P 330-338.
Fleet R.P., Dupuis G., Marchand A., et al. Panic disorder in coronary artery disease patients with noncardiac chest pain. // Psychosom. Res. – 1998. – V. 44(1). – P. 81 – 90.
Fowlie S., Eastwood M.A., Ford M.J. Irritable bowel syndrome: the influence of psychological factors on the symptom complex. // J. Psychosom. Res. – 1992. – V. 36. – P. 169 – 173.
Freud S. Hysterical conversion. // Abstr. Stand. Edition Compl. Psychol. Works of S. Freud / Ed. C.L. Rothegeb. – Maryland, 1971. – P. 20.
Freud S. Inhibitions, Symptoms and Anxiety. – London, 1948.
Friedman A.S., Cowitz B., Cohen H.W., Granick S. Syndromes and themes of psychotic depression. // Arch. Gen. Psychiat. – 1963. – N. 9. – P. 504 – 509.
Friedman M., Rosenman R.H. Association of specific overt behavior pattern with blood and cardiovascular findings. // JAMA. – 1959. – Vol. 169 (12) – P. 1286 – 1296.
Friedman M., Thoresen C.E., Gill J.J., et al. Alteration of type A behavior and its effect on cardiac recurrencies in post myocardial infarction patients: summary of results of the recurrent coronary prevention project. // Am. Heart. J. – 1986. – Vol. 112 (4). – P. 653 – 655.
Frаyberger H. Psychosomatische Aspekte bei Magenstorungen. – Therapiewoche. – 1978. – Bd. 28. – S. 7034–7046.
Gallacher J.E., Yarnell J.W., Butland B.K. Type A behaviour and prevalent heart dis-ease in the Caerphilly study: increase in risk or symptom reporting. // J Epidemiol Community Health 1988 - Vol 42 (3) - P 226-231
Gallemore J. L., Jr., Wilson W. P. Precipitating factors in affective disorders. // South. Med. J. – 1971. – V. 64. – P. 1248 – 1252.
Garcia Campayo J., Lobo A., Perez Echeverria M.J., Campos R. Three forms of somatization presenting in primary care settings in Spain. Journal of Nervous and Men-tal Disease. – 1998. - V 186. - N 9. - P 554-560.
Gardner W. N., Bass C. Hyperventilation clinical practice. // Br. J. Hosp. Med. – 1989. – V. 41. – P. 73 – 81.
Gelder M.G. Psychological treatment for anxiety disorders: a review. // J. R. Soc. Med. – 1986. – V. 79. – P. 230 – 233.
Goldberg D.P., Bridges K. Somatic presentations of psychiatric illness in primary care setting. // J. Psychosom. Res. – 1988. – V. 32. – P. 137 – 144.
Goldberg R.J., Kathol R. Implications of the Balanced Budget Act of 1997 for general hospital psychiatry inpatient units providing medical and psychiatric services. // Gen Hosp Psychiatry. – 2000. – V. 22(1). – P. 11 – 16.
Golding J.M., Rost K., Kashner T.M., Smith G.R. Family psychiatric history of patients with somatization disorder. Psychiatric Medicine. – 1992. - V 10. - N 3. - P 33-47.
Gomborone J. E., Dewsnap P. A., Libby G. W., Farthing M. J. Selective affective biasing in recognition memory in the irritable bowel syndrome. // Gut. – 1993. – V. 34. – P. 1230 – 1233.
Gorard D.A., Libby G.W., Farthing M.J. Effect of a tricyclic antidepressant on small intestinal motility in health and diarrhea-predominant irritable bowel syndrome. // J. Dig. Dis. Sci. – 1995. – V. 40. – N. 1. – P. 86 – 95.
Gorard D.A., Libby G.W., Farthing M.J. Influence of antidepressants on whole gut and orocaecal transit times in health and irritable bowel syndrome. // J. Aliment. Pharmacol. Ther. – 1994. – V. 8. – N. 2. – P. 159 – 166.
Greenbaum D.S. Preliminary report on antidepressant treatment of irritable bowel syndrome: comments on comparison with anxiolytic therapy.// Psychopharmacol. Bull. – 1986. – N. 20. – P. 622 – 628.
Groddeck G. Das Buch vom Es. Int. Psychoanalyt. – Leipzig, 1923.
Groddeck G. Psychische Bedingtheit undpsuchoanalytische Behandlung organischer Leiden. – Leipzig, 1917.
Gruber A.J., Hudson J.I., Pope H.G. The management of treatment-resistant depression in disorders on the interface of psychiatry and medicine. Fibromyalgia, chronic fatigue syndrome, migraine, irritable bowel syndrome, atypical facial pain, and premenstrual dysphoric disorder. // J. Psychiatr. Clin. North. Am. – 1996. – V. 19. – N. 2. – P. 351 – 369.
Gureje O., Simon G.E. The natural history of somatization in primary care. Psychological Medicine. – 1999. - V 29. - N 3. - P 669-676.
Guse S.B. The validity and significance of the clinical diagnosis of hysteria (Briquet’s syndrom). // Am. J. Psychiatry. – 1975. – V. 132. – P. 138 – 141.
Guy W. ECDEU Assessment Manual for Psychopharmacology. // Washington, 1987. – P. 76 – 338.
Gwee K. A., Graham J. C., McKendrick M. W., et al. Psychometric scores and persistence of irritable bowel after infectious diarrhoea. // Lancet. – 1996. – V. 347. – P. 150 – 153.
Han J.N., Stegen K., De Valck C., et al. Influence of breathing therapy on com-plaints, anxiety and breathing pattern in patients with hyperventilation syndrome and anxiety disorders. // J. Psychosom. Res. – 1996. – V. 41(5). – P. 481 – 493.
Harvey R.F. Gut peptides and the control of food intake. //Br. Med. J. (Clin. Res. Ed.). – 1983. – V. 26. – P. 1572 – 1573.
Harvey R.F. Maudad E.C. Broun A.M. Prognosis in the irritable bowel syndrome: a 5-year prospective study. // Lancet. – 1987. – V. 1. – P. 963 – 965.
Hegel M.T., Abel G.G., Etscheidt M., Cohen-Cole S. Behavioral treatment of an-gina-like chest pain in patients with hyperventilation syndrome. // J. Behav. Ther. Exp. Psychiatry. – 1989. – V. 20. – P. 31 – 39.
Hegel M.T., Ferguson R.J. Psychophysiological assessment of respiratory function in panic disorder: evidence for a hyperventilation subtype. // Psychosom. Med. – 1997. – V. 59(3). – P. 224 – 230.
Hislop I.G. Psychological significance of the irritable colon syndrome. // Gut. – 1971. – V. 12. – P. 452 – 457.
Hoch P., Polatin Ph. Pseudoneurotic forms of schizophrenia. // Psychiatr. Q. – 1949. – V. 23 (2). – P. 248 – 276.
Hoes M.J., Colla P., van Doorn P., et al. Hyperventilation and panic attacks. // J. Clin. Psychiatry. – 1987. – V. 48. – P. 435 – 437.
Janet P. (Жане П.) Неврозы. – М, 1911.
Jaspers K. Allgemeine Psychopathologie (9 Aufl.). – Berlin – Heidelberg – New York., 1976.
Kaplan B.J., Sadock V.A. Comprehensive Textbook of Psychiatry. Seventh Edi-tion, 2000.
Katon W. Panic disorder and somatization. Review of 55 cases. // Am. J. Med. – 1984. – V. 77. – P. 101 – 106.
Katon W., Von Korff M., Lin E., et al. Distressed high utilizers of medical care. DSM-III-R diagnoses and treatment needs. // Gen. Hosp. Psychiatry. – 1990. – V. 12. – P. 355 – 362.
Kellner R. Psychosomatic syndromes, somatization and somatoform disorders. // Psychother. Psychosom. – 1994. – V. 61. – P. 4 – 24.
Kenyon F.E. Hypochondriacal states. // Br. J. Psychiatry. – 1976. – V. 129. – P. 1 – 14.
Kishi Y., Kathol R.G. Integrating medical and psychiatric treatment in an inpatient medical setting. The type IV program. // Psychosomatics. – 1999. – V. 40(4). – P. 345 – 355.
Klein K. Controlled treatment trials in the irritable bowel syndrome: a critique.// Gastrienterology. – 1988. – N. 19. – P. 540 – 547.
Krauss B. Zur Interpretation und Wertung Somatischer beschwerden alterer Menschen. // Internist. – 1935. – Bd. 15. – S. 254 – 257.
Kretschmer E. Storungen des gefuhlslebens Temperamente. // Handbuch der geisteskrankheiten. / Yrsg. Von O. Bumke. – Berlin, 1928. – Bd. 1. – T. 1. – S. 662 – 688.
Kroenke K., Spitzer R.L. Gender differences in the reporting of physical and somatoform symptoms. Psychosomatic Medicine. – 1998. – V. 60. – N. 2. – P. 150-155.
Kruis W., Weizierl M., Schüssler P., et al. Comparison of the therapeutic effect of wheat bran, mebeverine and placebo in patients with the irritable bowel syndrome. // Digestion. – 1986. – V. 34. – P. 196 – 201.
Kushner M., Beitman B. The relation between alcohol problems and the anxiety disorders. // Behev. Res. Ther. – 1990. – V. 6. – P. 469 – 479.
Kyrios M. 14th World congress on Psychosomatic Medicine. The bennial World Congress of the International College of Psychosomatic Medicine. – Melbourne, 1997 (no paged).
Ladee G. Hypochondrical syndromes. – Amsterdam, 1966.
Langen D. [On the prognosis of mental disorders]. // Lebensversicher. Med. – 1969. – V. 21. – P. 78 – 82.
Lasnier C., Marey C., Lapeyre G. [Cardiovascular tolerance to tianeptine]. // Presse. Med. – 1991. – V. 20. – P. 1858 – 1863.
Latimer P. Irritable bowel syndrome. // Psychosomatics. – 1983. – V. 24. – P. 205 – 218.
Lemke R. Uber die vegetative depression. // Psychiatrie, Neurologie und medizinische Psychologie., Leipzig. – 1949. – Bd. 1. – S. 161 – 166.
Lindsay A., Feldman J. Modulation of respiratory activity of neonatal rat phrenic motoneurones by serotonin. // J. Physiol. – 1993. – V. 461. – P. 213 – 233.
Lipowski Z.J. Chronic idiopathic pain syndrome. // Ann. Med. – 1990. – V. 22. – P. 213 – 217.
Lipowski Z.J. Somatization: the concept and its clinical application. // Am. J. Psychiatry. – 1988. – V. 145. – P. 11 – 21.
Liss J., Alpers D., Woodruff R.A. The irritable colon syndrome and psychiatric illness. // Dis. Nerv. Syst. – 1973. – V. 34. – P. 151 – 157.
Liss J.L., Alpers D., Woodruff R.A. The irritable colon syndrome in psychiatric illness. // Dis. Nerv. Syst. – 1973. – N. 34. – P. 155 – 157.
Lloyd G.G., Psychiatric syndromes with a somatic presentation.// Psychosomatic research. – 1986. – V. 30. – N. 2. – P. 1 – 21.
Longsreth G.F. Bowel patterns and anxiety — demographic features. // J. Clin. Gas-troenterol. – 1993. – V. 17. – P. 128 – 132.
Lonsgreth G.F., Wolde-Tsadik G. Irritable bowel-type symptoms in HMO examinees. // Dig. Dis. Sci. – 1993. – V. 9 – P. 1581 – 1589.
Lowry T.P. Head injury and nervousness. // Mil. Med. – 1967. – V. 132. – P. 110 – 113.
Lucey M.R., Clarc M.L., Lowndes J.O., et al. Is bran effiacions irritable bowel syndrome? // Gut. – 1986. – V. 28. – P. 221 – 225.
Lum L.C. Hyperventilation: the tip and the iceberg. // J. Psychosom. Res. – 1975. – V. 19. – N. 5/6. – P. 375 – 383.
Lum L.C. The syndrom of habitual chronic hyperventilation.// In: Hill O.W. (ed.). Modern trends in psychosomatic medicine. – London, 1976. – P. 196 – 230.
Lydiard R.B., Fossey M.D., Ballenger J.C. Irritable bowel syndrome in patients with panic disorder. // Am. J. Psychiatry. - 1991. – V. 148. – P. 1614.
Lydiard R.B., Laraia M.T., Howell E.F., Ballenger J.C. Can panic disorder present as irritable bowel syndrome? // J. Clin. Psychiatry. – 1986. – V. 47. – P. 470 – 473.
Magarian G.J. Hyperventilation syndromes: infrequently recognized common expressions of anxiety and stress. // Medicine (Baltimore). – 1982. – V. 61. – P. 219 – 236.
Maier W., Buller R., Frommberger U., Philipp M. One-year follow-up of cardiac anxiety syndromes. Outcome and predictors of course. // Eur. Arch. Psychiatry. Neurol. Sci. – 1987. – V. 237. – P. 16 – 20.
Maier W., Buller R., Rieger H., Benkert O. The cardiac anxiety syndrome – a subtype of panic attacks. // Eur. Arch. Psychiatry. Neurol. Sci. – 1985. – V. 235. – P. 146 – 152.
Marchandise B., Bourassa M.G., Chaitman B.R., Lesperance J. Angiographic evaluation of the natural history of normal coronary arteries and mild coronary atherosclerosis. // Am. J. Cardiol. – 1978. – V. 41. – P. 216 – 220.
Marie-Gardin М., Collet W. Clinique de l’hysterie. // Confront. Psychiatr. – 1985. – Vol. 25. – P. 11 – 44.
Marks I. The Classification of Phobic Dissorder. // Br. J. Psychiatry. – 1970. – V. 116. – P. 377 – 386.
Marshall J.R. Are some irritable bowel syndromes actually panic disorders? // Postgrad. Med. – 1988. – V. 83. – P. 206 – 209.
Masand P.S., Kaplan D.S., Gupta S., Bhandary A.N. Irritable bowel syndrome and dysthymia. Is there a relationship? // Psychosomatics. – 1997. – V. 38. – P. 63 – 69.
Masand P.S., Kaplan D.S., Gupta S., et al. Major depression and irritable bowel syndrome: is there a relationship? // J. Clin. Psychiatry. – 1995. – V. 56. – P. 363 – 367.
Maser J.D., Cloninger C.R. Comorbidity in anxiety and depression. American Psychiatric Press, Washington DC., 1990.
Mavissakalian M., Michelson L. Two-year follow-up of exposure and imipramine treatment of agoraphobia. // Am. J. Psychiat. – 1986. – V. 143. – P. 1106 – 1112.
McNally R. Choking phobia: a review of the literature. // Compr. Psychiatry. – 1994. – V. 35. – N. 1. – P. 83 – 89.
Mendeloff A.J., Monk M., Siegel C.I., Lilienfeld A. Illness experience and life stresses in patients with irritable colon and with ulcerative colitis. An epidemiologic study of ulcerative colitis and regional enteritis in Baltimore, 1960-1964. // N. Engl. J. Med. – 1970. – V. 282. – P. 14 – 17.
Mersky H. Hysteria: the hystory of an idea. // Canad. J. Psychiatr. – 1983. – V. 28. – P. 428 – 433.
Mersky H. Psychiatric patients with persistent pain. // J. Psychosom. – 1965. – V. 3. – P. 299 – 309.
Milgrom H., Bender B., Ackerson L., et al. Noncompliance and treatment failure in children with asthma. //J. Allergy. Clin. Immunol. – 1996. – Vol. 98. – P. 1051 – 1057.
Moller H.J., Riehl T., Dietzfelbinger T., Wernicke T. A controlled study of the efficacy and safety of mianserin and maprotiline in outpatients with major depression. // Int. Clin. Psychopharmacol. – 1991. – V. 6. – P. 179 – 192.
Nadna R., James R., Dudley C.R.K., Jewel D.P. Food intolerance and irritable bowel syndrome. // Gut. – 1989. – N. 30. – P. 1099 – 1104.
Neehall J., Beharry N. The pattern of in-patient psychiatric referrals in a general hospital. //West Indian Med. J. – 1993. – V. 42(4). – P. 155 – 157.
Noyes R., Reich J., Clancy J., et al. Reduction in hypochondriasis with treatment of panic disorder. // Br. J. Psychiatry. – 1986. – V. 149. – P. 631 – 635.
Noyes R.Jr., Cook B., Garvey M., Summers R. Reduction of gastrointestinal symptoms with treatment for panic disorder. // Psychosomatics. – 1990. – N. 31. – P. 75 – 79.
Nutzinger D.O., Zapotoczky H.G. The influence of depression on the outcome of cardiac phobia. // Psychopathology. – 1985. – V. 18. – P. 155 – 162.
Pearson R.L. How effective are antidepressant medications in the treatment of irritable bowel syndrome and nonulcer dyspepsia? // J. Fam. Pract. – 2000. – V. 49. – N. 5. – P. 396.
Petrilowich N., Baer R. Psychopathie. // Fortsch. Neurol. Psychiatr. – 1967. – Bd. 35. – S. 557 – 611, 617 – 649.
Philips H.C. The effects of behavioural treatment on chronic pain. // Behav. Res. Ther. – 1987. – V. 25. – P. 365 – 377.
Pilowsky I. Somatization. // Current opinion in psychiatry. – 1992. – V. 5. – P. 213 – 218.
Pine D.S., WeeseMayer D.E., Silvestri J.M., et al. Anxiety and congenital central hypoventilation syndrome. //Am. J. Psychiatry. – 1994. – V. 151. – N. 6. – P. 864 – 870.
Pollitt J.D. Suggestions for a physiological classification of depression. // Brit. J. Psychiat. – 1965. – N. 3.- P. 489 – 495.
Proudfit W., Shirey E.K., Sones F.M. Selective cine coronary arteriography. Correlation with clinical findings in 1,000 patients. // Circulation. – 1966. – V. 33. – P. 901 – 910.
Rahman M.K., Akhtar M.J., Savla N.C., et al. A double-blind, randomised com-parison of fluvoxamine with dothiepin in the treatment of depression in elderly patientsю // Br. J. Clin. Pract. – 1991. – V. 45. – P. 255 – 258.
Rajagopalan M., Kurian G., John J. Symptom relief with amitriptyline in the irritable bowel syndrome. // J. Gastroenterol. Hepatol. – 1998. – V. 13. – N. 7. – P. 738 – 741.
Rampin O.O., Pierrefiche O., Denavit-Saubie M. Effects of serotonin and sub-stance P on bulbar respiratory neurons in vivo. // Brain. Res. – 1993. – V. 622. – P. 185 – 193.
Ritsner M., Ponizovsky A., Kurs R., Modai I. Somatization in an immigrant population in Israel: a community survey of prevalence, risk factors, and help-seeking behav-ior. American Journal of Psychiatry. – 2000. - V 157. - N 3. - P 385-392.
Rosenthal H., Porter K.A., Coffey B. Pain insensitivity in schizophrenia. Case report and review of the literature. //Gen. Hosp. Psychiatry. – 1990. – Vol. 12. – N 5. – P. 319 – 322.
Rost K.M., Akins R.N., Brown F.W., Smith G.R. The comorbidity of DSM-III-R personality disorders in somatization disorder. General Hospital Psychiatry. – 1992. - V 14. - N 5. - P 322-326.
Roy-Byrne P.P. Generalized anxiety and mixed anxiety-depression: association with disability and health care utilization. // J. Clin. Psychiatry. – 1996. – V. 57 (Suppl. 7). – P. 86 – 91.
Rubin A.-H., Alroy G.G., Peled R., Lavie P. Preliminary clinical experience with imipramine HCl in the treatment of sleep apnea syndrome. // Eur. Neurol. – 1986. – V. 25. – P. 81 – 85.
Ruskin P.E. Geropsychiatric consultation in a university hospital: a report on 67 referrals. //Am. J. Psychiatry. – 1985. – V. 142(3). – P. 333 – 336.
Scaloubaca D., Slade P., Creed F. Life events and somatisation among students. // J. Psychosom. Res. – 1988. – V. 32. – P. 221 – 229.
Scerritt P.W. Anxiety and the heart – a hystorical review. // Psychol. Med. – 1983. – V. 13. – P. 17 – 25.
Schilder P.V. Psychogenese und Psychotherapie Koerprerlichen Symptome. / Hrsg. O. Schwarz.– Wein, 1925. – S. 30 – 69.
Sheehan D., Sheehan K. The classification of phobic disorders. // Int. J. Psychia-try Med. – 1983. – V. 12. – P. 243 – 266.
Sheldon W., Stevens S. The varietis of temperament. – Harper, NY, 1942.
Shneider К. Die Psychopatischen Peronlichkeiten. – Wein,1928. – S. 301 – 305.
Simmel E. Über die Psychogenese von Organstörungen und ihre psychoanalytische Behandlung Allgemeiner ärztlicher Kongress f. Psychotherapie in Dresden XIV–XVII 1931. Psychoanal. Q. – 1932 – V. 1. – P. 166 – 179.
Smith D.R. Psychosomatic “cystitis”. // J. Urol. – 1962. – V. 87. – P. 359 – 362.
Smith G.R. The epidemiology and treatment of depression when it coexists with somatoform disorders, somatization, or pain. // Gen. Hosp. Psychiatry. – 1992. – V. 14. – P. 265 – 272.
Smith. P.L., Haponik E.F., Alien R.P., Bleecker Et. R. The effects of protriptyline in sleep-disordered breathing. // Am. Rev. Respir. Dis. – 1983. – V. 127. – P. 8 – 13.
Smoller J.W., Pollack M.H., Otto M.W., et al. Panic anxiety, dyspnea, and respiratory disease. Theoretical and clinical considerations. // Am. J. Respir. Crit. Care Med. – 1996. – V. 154(1). – P. 6 – 17.
Snyder S., Strain J.J. Somatoform disorders in the general hospital inpatient setting. General Hospital Psychiatry. – 1989. - V 11. – N. 4. - P 288-293.
Spiller R.C. Irritable bowel or irritable mind? Medical treatment works for those with clear diagnoses.// B.M.J. – 1994. – N. 309. – P. 1646 – 1648.
Stekel W. Nervose Angszustande und Ihre behandlung (3 Aufl.). – Berlin-Wien, 1927.
Sullivan M.A., Cohen S., Shape W. J. Colonic mioelectrical activity in irritable bowel syndrome. // N. Engl. J. Med. – 1978. – V. 298. – P. 878 – 883.
Suman O.E., Beck K.C. Role of nitric oxide during hyperventilation-induced bronchoconstriction in the guinea pig. //J. Appl. Physiol. – 2001. – V. 90. – N. 4. – P. 1474 – 1480.
Talley N.J., Stanghellini V., Heading R.C., et. al. Functional gastroduodenal disorders. // Gut. – 1999. – N. 45. (Suuppl II). – P. 1137 – 1142.
Tanum L., Malt U.F. A new pharmacologic treatment of functional gastrointestinal disorder. A double-blind placebo-controlled study with mianserin.// J. Scand. J. Gas-troenterol. – 1996. – V. 31. – N. 4. – P. 318 – 325.
Thiele W. // Munch. med. Wschr. – 1958. – Bd. 100. – N. 149. – S. 1918 – 1923.
Thompson W.G. Irritable bowel syndrome: pathogenesis and managment. // Lan-cet. – 1993. – P. 1569 – 1572.
Thompson W.G., Dotevall G., Drossman D.A., et al. // Gastroenterol. Int. – 1988. – V. 2. – P. 92 – 95.
Thompson W.G., Heaton K.W. Functional bowel disorders in apparently healthy people. // Gastroenterology. – 1980. – V. 79. – P. 283 – 288.
Thompson W.G., Longstreth G.F., Drossman D.A., et al. Functional bowel disorders and functional abdominal pain. // Gut. – 1999. – V. 45 (Suppl II). – P. 1143 – 1147.
Tollefson G.D., Luxenberg M., Valentine R., et al. An open label trial of alpra-zolam in comorbid irritable bowel syndrome and generalized anxiety disorder. // J. Clin. Psychiatry. – 1991. – V. 52. – N. 12. – P. 502 – 508.
Tollefson G.D., Luxenberg M., Valentine R., et al. An open label trial of alprazolam in comorbid irritable bowel syndrome and generalized anxiety disorder. // J. Clin. Psychiatry. – 1991. – V. 52. – P. 502 – 508.
Toner B.B., Garfinkel P.E., Jeejeebhoy K.N., et al. Self-schema in irritable bowel syndrome and depression. // Psychosom. Med. – 1990. – V. 52. – P. 149 – 155.
Tyrer P.J. Relevance of bodily feelings in emotion. // Lancet. – 1973. – V. 1. – P. 915 – 916.
Uexeckull Т. v., Kohle К.. Psychosomatische Medizin (3 Aufl.) / hrsg. Th. Von Uexeckull. – Munchen-Wien-Baltimore, 1986. – S. 489 – 502.
Usby U., Sparun P. Time trends in schizophrenia mortality in Stockholm County, Swe-den: cohort study. //B. M. J. – 2000. – V. 321. – P. 483 – 484.
Van De Ven L.L., Mouthaan B.J., Hoes M.J. Treatment of the hyperventilation syndrome with bisoprolol: a placebo-controlled clinical trial. // J. Psychosom. Res. – 1995. – V. 39(8). – P. 1007 – 1013.
Walker E.A., Roy-Byrne P.P., Katon W.J. Irritable bowel syndrome and psychiatric illness. // Am. J. Psychiatry. – 1990. – V. 147. – P. 565 – 572.
Waller S.L., Misievicz J.J. Prognosis in the irritable bowel syndrome. A prospective study. // Lancet. – 1969. – V. 2. – P. 754 – 756.
Warrington S.J. Clinical implications of the pharmacology of sertraline. // Int. Clin. Psychopharmacol. – 1991. – V. 6. (Suppl. 2). – P. 11 – 21.
Warwick H.M., Clark D.M., Cobb A.M., Salkovskis P.M. A controlled trial of cognitive-behavioural treatment of hypochondriasis. // Br. J. Psychiatry. – 1996. – V. 169. – P. 189 – 195.
Warwick H.M., Marks I.M. Behavioural treatment of illness phobia and hypochondriasis. A pilot study of 17 cases. // Br. J. Psychiatry. – 1988. – V. 152. – P. 239 – 241.
Watson W.H., McDaniel S.H. Relational therapy in medical settings: working with somatizing patients and their families. // J. Clin. Psychol. – 2000. – V. 56. – P. 1065 – 1082.
Weich S., Lewis G., Donmall R., Mann A. Somatic presentation of psychiatric morbidity in general practice. British Journal of General Practice. – 1995. - V 45. - N 392. - P 143-147.
Weitbrecht H. Zur Typologie depressiver psychosen. // Fortchritte der Neurologie Psychiatrie und ihren Grenzgebiete. – 1952. – Bd. 6. – S. 247 – 269.
Welgan P., Meshkinpour H., Beeler M. Effect of anger on colon motor and myoelectric activity in irritable bowel syndrome. // Gastroenterology. – 1988. – V. 94. – P. 1150 – 1156.
Weser E., Rubin W., Ross L., Sleisenger M. Lactose deficiency in patients with the “irritable colon syndrome”. // New Engl. J. Med. – 1965. – N. 273. – P. 1070 – 1075.
Whitehead W.E., Palsson O.S. Is rectal pain sensitivity a biological marker for irritable bowel syndrome: psychological influences on pain perception. // Gastroenterology. – 1998. – V. 115. – P. 1263 – 1271.
Wilhelm F.H., Gerlach A.L., Roth W.T. Slow recovery from voluntary hyperventilation in panic disorder. //Psychosom. Med. – 2001. – V. 63. – N. 4. – P. 638 – 649.
Williams P., Clare A. Changing patterns of psychiatric care. // Br. Med. J. (Clin. Res. Ed.). – 1981. – V. 282. – P. 375 – 377.
Woodruff R., Guze S., Clariton P. Unipolar and bipolar primary affective disorder. // Br. J. Psychiatry. – 1971. – V. 119. – P. 33 – 38.
Wulsin L., Hillard J.R., Geier P. Screening emergency room patients with atypical chest pain for depression and panic disorder. // Int. J. Psychiatry. Med. – 1988. – V. 18. – P. 315 – 323.
Zyngler F., Imboden J., Meyer E. Contemporary conversion reaction: a clinical study. // Am. J. Psychiatr. – 1960. – V. 116. – P. 901 – 910.
[1] Все пациенты дали информированное согласие на участие в исследовании
[2] Консультанты - доценты Кафедра социальной медицины экономики и организации здравоохранения ММА им. И.М.Сеченова канд. мед. наук И.К. Краева и канд. мед. наук М.А. Кубраков.
[3] Очевидно, что такой профиль психических расстройств напрямую связан с особенностями организации психиатрической помощи в соматическом стационаре, направленной, прежде всего на выявление и лечение наиболее тяжелых психопатологических состояний
[4] Указанная формула была любезно предоставлена консультантами исследования И.К. Краевой, М.А. Кубраковым
[5] Для удобства осуществления исследования в список включено и перечисление расстройств личности по МКБ-10 [59], которые, согласно воззрениям отечественной психиатрической школы, не могут быть отнесены к психопатологическим состояниям, а должны рассматриваться в пределах психопатий.
[6] Данные по этой части эпидемиологического исследования представлены в главе о лечении органных неврозов.
[7] Батурин К.А., Буренина Н. И., Выборных Д.Э., Демина Е.Ю., Дробижев М.Ю., Зеленина Е.В., Иванов С.В., Лебедева О.И., Никишова М.Б., Пинаева Е.В., Сиранчиева О.А.
[8] Число неработающих (1047 наблюдения) было несколько меньше, чем общее число больных, имевших инвалидность, пенсионеров и безработных (1167 больных), поскольку часть из них продолжали трудовую деятельность.
[9] У отдельных пациентов регистрировались признаки патологии в 2-х системах одновременно.
[10] Здесь и далее приводится доля (в %) от числа больных с установленным диагнозом соматического заболевания при каждом из рассматриваемых органных неврозов.
[11] Более подробный анализ эпидемиологических данных о распределении психопатологических нарушений при изученных органных неврозов не представляется возможным из-за сравнительно малого объема наблюдений в каждой и рассматриваемых подгрупп.
[12] Здесь и далее для простоты изложения термин циклотимия используется в традиционном значении, сформулированном в МКБ-9 (субпсихотические формы эндогенных аффективных расстройств).
[13] Такие ассоциации в известной мере могут быть уподоблены специфичности взаимосвязей между отдельными органными неврозами и структурой соматической патологии
[14] В соответствии с условиями отбора пациенты с тяжелой соматической патологией в исследование не включались.
[15] В 13,9% наблюдений явления сверхценной ипохондрии квалифицированы в рамках вялотекущей ипохондрической шизофрении. Особенности клинических проявлений, динамики проявлений органных неврозов и психосоматических соотношений у больных шизофренией будут рассмотрены в главе “Вялотекущая шизофрения, обнаруживающая аффинитет к сомато-вегетативным и ипохондрическим расстройствам (органо-невротическая шизофрения)”.
[16] Из 18 пациентов с выраженным эффектом комбинированной терапии 12 получали сульпирид и лишь 6 - антидепрессанты (2 - пароксетин, 4 - тианептин).
[17] При проведении эпидемиологического исследования использовались карта обследования, список психических расстройств и соматических заболеваний, подлежащих регистрации. Для клинической оценки использовались разработанные критерии органных неврозов, а также исследовательские диагностические критерии МКБ-10. Соматическое состояние оценивали на основании диагноза на день осмотра, занесенного в историю болезни.
[18] У пациентов с ОН инвалидность по соматическому заболеванию обусловлена не объективной тяжестью патологии внутренних органов, а совокупной тяжестью клинических проявлений за счет амплификации симптомов соматического заболевания функциональными расстройствами, формирующимися в рамках ОН.
[19] Распределение клинических показателей вялотекущей шизофренией в изученной выборке представлено ниже.
[20] Здесь и далее приводится доля (в %) от числа больных с установленным диагнозом соматического заболевания при каждом из рассматриваемых ОН.
[21] В 13,9% наблюдений явления сверхценной ипохондрии квалифицированы в рамках вялотекущей ипохондрической шизофрении, особенности которой будут рассмотрены ниже.
[22] В остальных 8,1% квалифицировано паническое расстройство.
[23] Речь идет об одном из вариантов ипохондрической шизофрении, обнаруживающей аффинитет к ОН и, соответственно, обнаруживающей иные закономерности динамики в сравнении сенестоипохондрическим и бредовым вариантами ипохондрической шизофрении.
| Пограничные психические расстройства у детей, находящихся в условиях ... | |
|
На правах рукописи ПОГРАНИЧНЫЕ ПСИХИЧЕСКИЕ РАССТРОЙСТВА У ДЕТЕЙ, НАХОДЯЩИХСЯ В УСЛОВИЯХ СЕМЕЙНОЙ ДЕПРИВАЦИИ Специальность 14.00.18 - Психиатрия ... В связи с тем, что существующие актуальные проблемы семьи приводят к нарушениям возрастного психического развития, росту пограничных психических расстройств и формированию ... В публикациях западных коллег, особенно, после того как неврозы были "растворены" в других рубриках DSM-III-R и ICD-10 к пограничным расстройствам относятся лица, неспособные ... |
Раздел: Рефераты по психологии Тип: дипломная работа |
| Клиническая психология | |
|
Определение клинической психологии. Основные области клинической психологии, их краткая характеристика. практические задачи патопсихологии. Основной ... Невроз- (от греч. neuron жила, волокно, нерв + суффикс оз, означающий "болезнь") - обратимое расстройство психической деятельности, обусловленное воздействием психотравмирующих ... Несмотря на полиморфизм проявлений, могут быть выделены две группы психосоматических расстройств, отражающих разные уровни коморбидности соматической и психической патологии ... |
Раздел: Рефераты по психологии Тип: реферат |
| ... в послеоперационный период у пациентов с различными типами восприятия ... | |
|
Факультет высшего сестринского образования Кафедра сестринского дела Выпускная (дипломная) квалификационная работа на тему Особенности ... Необходимость проведения хирургического оперативного вмешательства, как правило, застигает человека врасплох, в отличие от ситуации хронической соматической патологии, к которой ... 45. Успенский Ю.П., Балукова Е.В. Депрессивные расстройства у больных с метаболическим синдромом: клиническое значение и пути их коррекции. // Трудный пациент. |
Раздел: Рефераты по медицине Тип: дипломная работа |
| Синдром раздраженного кишечника: этиология, патогенез, клиника ... | |
|
Казахская государственная медицинская академия кафедра внутренних болезней № 1 Зав.кафедрой: проф. Байдурин С.А. Синдром раздраженного кишечника ... СРК и невротические расстройства (органный невроз) При этом СРК протекает более благоприятно, а клиническая динамика состояния пациентов подчиняется основным закономерностям течения так называемых органных неврозов, таких, например ... |
Раздел: Рефераты по медицине Тип: реферат |
| ... особенностей подростков, имеющих психосоматическую патологию | |
|
Введение Введение 1. Хроническое соматическое заболевание как фактор, влияющий на индивидуально-психологические особенности человека 1.1 ... Крушение надежд, ощущение бессмысленности собственного существования порождают безысходную скуку, невротические нарушения (неврозы навязчивых состояний, невроз выходного дня ... 4. Зубарев В.М., Иванов Н.М., Кремлева О.В., Южаков В.Н. Особенности психических расстройств у больных с различными соматическими заболеваниями. /Психологическая диагностика ... |
Раздел: Рефераты по психологии Тип: дипломная работа |