Реферат: Цитологические изменения крови при туберкулезе
Цитологические изменения крови при туберкулезе
Гуморальное единство человеческого организма в основном поддерживается кровью. Не меньшую роль, чем жидкая часть крови, играют ее клетки. Совершенно разное функциональное значение имеют клетки так называемой белой и красной крови.
Белая кровь представляет единую защитную систему с соединительной тканью. Легко мобилизуемые клетки белой крови одними из первых принимают участие в воспалительных процессах. Характер процесса накладывает свой отпечаток на изменение крови и позволяет судить о состоянии защитных и репаративных процессов в организме.
Наиболее подвижными клетками защиты у человека являются нейтрофилы. Большинство воспалительных процессов сейчас же вызывает с их стороны реакцию. Изменяется, во-первых, количество и, во-вторых, качество нейтрофилов. Так как нейтрофилы составляют 2/3 клеток белой крови, нейтрофилия и нейтропения обычно влекут за собой лейкоцитоз и лейкопению. Значительно более тонким показателем напряжения этой системы микрофагов служит сдвиг ядра нейтрофилов влево.
Длительность воздействия инфекции и степень истощения нейтрофильного кроветворения хорошо отражает другой показатель — количество нейтрофилов с патологической зернистостью.
Слабые раздражения мало изменяют общее количество лейкоцитов и чаще узнаются по небольшому левому сдвигу нейтрофилов. Средней силы раздражения ведут к выраженному сдвигу нейтрофилов влево к лейкоцитозу. Сильный той же природы раздражитель может вызвать лейкопению. Так, септические процессы чаще всего вызывают лейкоцитоз, тяжелый сепсис дает лейкопению. Левый сдвиг нейтрофилов в последнем случае бывает гораздо резче выраженным, происходит вымывание мало диференцированных клеток костного мозга.
Одной и той же силы раздражитель в одном организме вызывает лейкоцитоз и сдвиг нейтрофилов, в другом — с полноценным хорошо функционирующим костным мозгом — не дает отклонений нейтрофилов в периферической крови. Острый аппендицит, возникший у физически крепкого человека, может не вызвать в первые сутки ни лейкоцитоза, ни сдвига нейтрофилов (Е.А. Хрущева).
Изменения количества эозинофилов и нейтрофилов протекают далеко не параллельно, хотя эти клетки лежат перемешанными в одной и той же материнской ткани—костном мозгу. Особенно резкие изменения эозинофилов наблюдаются при аллергических реакциях. Доказана способность эозинофилов скапливаться в аллергических очагах воспаления (эозинофильная инфильтрация). В костном мозгу в этот момент обычно наблюдается повышенное образование эозинофилов и сдвиг их влево. Количество же эозинофилов в крови зависит не только от степени возбуждения костного мозга, но и от интенсивности гибели эозинофилов на периферии, в очагах воспаления.
Поэтому параллелизм между количеством эозинофилов в костном мозгу и в периферической крови далеко не полный. Сильный выход эозинофилов из костного мозга и видимое истощение его могут сопровождаться эозинофилией крови. При гиперпродукции эозинофилов в костном мозгу может наблюдаться не только увеличение, но и уменьшение их количества в периферической крови. В последнем случае при первых признаках улучшения, т. е. когда снижается эмиграция эозинофилов из кровяного русла и уменьшается гибель в очагах воспаления, в крови число эозинофилов быстро возрастает, превышая норму. Увеличение количества эозинофилов поэтому нередко сочетается с улучшением состояния больного.
Тяжелый период большинства болезней протекает с резким уменьшением (пением или полным исчезновением эозинофилов из крови. Однако при некоторых инфекциях наблюдается своеобразная окраска гемограммы. Так, при скарлатине первому периоду болезни соответствует гемограмма j острого септического заболевания, однако с увеличением количества эозинофилов. Большой эозинофилией сопровождаются некоторые тяжелые, даже смертельные аллергические реакции. Поэтому изолированно и взятый симптом гиперэозинофилии не может расцениваться как благоприятный.
Инфекции, протекающие с возбуждением системы макрофагов (ретикуло-эндотелиальной системы), с самого начала сопровождаются моноцитозом. Действующий агент может быть самым различными моноцитоз можно наблюдать при сепсисе, протозойных заболеваниях туберкулезе, но только в одной из фаз болезни. Так, при туберкулезе моноцитоз отмечается только в период гематогенной диссеминации.
Тот же агент, но более сильно действующий, может вызвать угнетение системы макрофагов, подавление ее пролиферативных возможностей и усиленную гибель элементов этой системы; поэтому начало некоторых особенно тяжело протекающих инфекций сопровождается монопенией. Преодоление тяжелого периода болезни по общебиологическом закону скажется гиперпродукцией клеток системы макрофагов и мотоцитозом в крови.
Изменения количества лимфоцитов связаны со специфический свойствами агента и фазы его действия на лимфопоэз. Первичный туберкулез при гиперплазии лимфаденоидной ткани сопровождается лимфоцитозом, а при казеозе лимфатических узлов — лимфопенией.
Общее количество лейкоцитов редко значительно изменяется за счет лимфоцитов. Лишь выраженные лимфоцитарные реакции сопровождаются лейкоцитозом, вызванным увеличением лимфоцитов (А. И. Гаваш, Е. И. Крашенинникова). Причина лимфоцитарных реакций неясна, поэтому, когда они наблюдаются у туберкулезных больных, трудно сказать, какую роль при этом играет туберкулез.
Первичный туберкулез. Момент первичного заражения туберкулезом редко может быть определен клинически. Первичные заболевания обычно возникают после длительного латентного пребывания инфекции в организме, характеризуются различной степенью поражения отдельных систем организма. Поэтому при первичном туберкулезе наблюдаются различные реакции крови.
Экспериментальные данные показывают, что первичное заражение сопровождается, как правило, гиперпластической реакцией лимфаденоидной ткани и лимфоцитозом в крови (Н.А. Шмелев). При клиническом наблюдении иногда можно отметить тяжело протекающие формы первичного туберкулеза, при которых количество лимфоцитов несоответственно высоко (Е.Д. Тимашева). Следует знать эту особенность и при оценке гемограммы связывать высокий лимфоцитоз в тяжелых случаях первичного туберкулеза с остатками реактивности раннего периода первичной инфекции.
Длительно протекающие формы первичного туберкулеза, наоборот, чаще сопровождаются лимфопенией. Стойкая и выраженная лимфопения наблюдается в случаях более или менее генерализованного поражения лимфатических узлов. На процент лимфоцитов крови влияет, во-первых, казеозная деструкция лимфаденоидной ткани и, во-вторых, реактивное угнетение лимфопоэза.
Моноциты крови также значительно резче реагируют при первичном туберкулезе, чем при вторичном. Экспериментальные и клинические данные свидетельствуют о том, что в фазе первичной диссеминации туберкулеза и раздражения ретикуло-эндотелиальной системы в крови наблюдается моноцитоз. При первичном туберкулезе длительность моноцитоза может измеряться не только неделями, но и месяцами (Н.А. Шмелев).
По экспериментальным данным 3.А. Лебедевой, В.И. Пузик, А.Н. Чистовича, при первичном заражении поражается не только лимфатическая система, но и костный мозг, селезенка и печень. В этих органах репаративная способность велика и очажки через несколько месяцев исчезают. Но при этом происходит необычайно широкое раздражение ретикуло-эндотелиальной системы, следствием которого является длительный моноцитоз в крови.
При тяжелом течении первичного туберкулеза в крови наблюдается монопения. По данным Е.Д. Тимашевой, это наиболее стойкий признак тяжелых форм первичного туберкулеза. Казеозно-пневмонические очаги вторичных форм туберкулеза также действуют угнетающе на ретикуло-эндотелиальную систему и вызывают монопению. Однако выраженная монопения чаще наблюдается при первичном туберкулезе.
Особого упоминания заслуживают те формы туберкулеза, при которых диссеминация развивается по органам ретикуло-эндотелиальной системы — костному мозгу, селезенке, печени, минуя легкие. Как показали наши наблюдения последних лет, в этих случаях можно найти резкие и разнообразные изменения крови.
Большинство из них можно связать с миэлолиенальным синдромом, с рефлекторным воздействием селезенки на костный мозг через центральную нервную систему. Морфологические исследования костного мозга при этом показывают почти полную его сохранность. Изменения крови связаны с функциональными нарушениями — созревания и выхода клеток костного мозга в сосудистое русло. Для туберкулеза селезенки, даже без видимого непосредственного вовлечения в туберкулезный процесс костного мозга характерны лейкопения, тромбоцитопения и анемия в различных сочетаниях.
Помимо гипопластических реакций, Ε.Μ. Тареевым описаны картины крови при туберкулезе, подобные лейкозу и лейканемии.
Глубокие нарушения в кроветворной системе вызывает острый туберкулезный сепсис, т. е. милиарное образование гнойничков, содержащих туберкулезные микобактерии, при отсутствии продуктивной тканевой реакции. При этом остросептическом страдании наблюдаются изменения как красной, так и белой крови (пернициозоподобная анемия с геморрагическим диатезом, полицитемия, лейкемоидные картины крови, чаще всего нейтропения, граничащая с агранулоцитозом).
Особо следует отметить, что в первые дни туберкулезного менингита в гемограмме может не быть сколько-нибудь выраженных изменений. Защитные механизмы соединительной ткани и связанной с ней крови медленно приводятся в действие при этом заболевании.
При дальнейшем течении туберкулезного менингита возникают значительные изменения в гемограмме в виде увеличения процента палочкоядерных и снижения лимфоцитов.
При подостром и хроническом гематогенно диссеминированном туберкулезе наиболее специфической чертой гемограммы является моноцитоз (Н.А. Шмелев). Моноцитоз сопровождает не все течение болезни, а лишь фазы диссеминации, период формирования бугорков при преимущественно продуктивной тканевой реакции. Казеозное перерождение очажков, перифокальная инфильтрация с расплавлением ткани уже не сопровождаются моноцитозом. Поэтому в тяжелый период болезни на смену моноцитоза постепенно приходит монопения.
При формировании продуктивных бугорков, сопровождающемся моноцитозом, обычно наблюдается умеренный сдвиг нейтрофилов влево и количество лимфоцитов у нижней границы нормы. Лимфоцитоз, сопутствующий моноцитозу, наблюдается сравнительно редко, при хорошей способности к заживлению. При прогрессирующем течении почти всегда развивается лимфопения.
Для туберкулезного легочного инфильтрата наиболее важной чертой гематологической характеристики является число палочкоядерных. Явления воспаления и тканевой деструкции наиболее заметным образом связаны с гибелью нейтрофилов на периферии и нарушением их формирования. Остальные элементы гемограммы при этой форме редко претерпевают изменения.
Сдвиг ядра нейтрофилов влево особенно выражен при появлении Н01вых инфильтративно-пневмонических участков и свежего расплавления ткани. Степень сдвига, как правило, определяется активностью и тяжестью процесса.
Наряду с изменениями ядра, в нейтрофилах наблюдаются изменения протоплазмы. Вместо обычной тонкой зернистости в нейтрофилах может появиться более грубая. При сдвиге реакции краски (смеси азура и эозина по Романовскому) в кислую сторону, до рН = 5,4, обычные нейтрофильные зерна перестают выявляться, протоплазма нейтрофилов кажется гомогенной, патологические же зерна продолжают вырисовываться (Моммзен). Это явление позволяет сосчитывать нейтрофилы с патологически зернистой протоплазмой, наряду с подсчетом палочкоядерных. Так, если на 100 лейкоцитов ори определении лейкоцитарной формулы, встретилось 68 нейтрофилов, среди них в норме определяется 4—6% палочкоядерных и 0—6% патологически зернистых нейтрофилов. Отклонения в сторону повышения могут быть весьма значительными, иногда все нейтрофилы за единичными исключениями содержат патологические зерна. Если общее число нейтрофилов равно 68%, число патологически зернистых будет выражаться 50—60% (чтобы не считать отдельно 100 нейтрофилов, мы определяем патологическую зернистость по отношению к нейтрофилам, встретившимся в данной лейкоцитарной формуле).
Нарастание патологической зернистости нейтрофилов свидетельствует об изменениях, происшедших в формировании нейтрофилов. Обычно нейтрофилы образуются из зрелых, нейтрофильных по зернистости миэлоцитов. В костном мозгу всегда поддерживается путем деления значительное количество таких нейтрофильных миэлоцитов. При усиленном же образовании и гибели нейтрофилов наблюдается истощение запаса зрелых нейтрофильных миэлоцитов и усиленное деление более прими: тивных клеток с азурофильной зернистостью (промиэлоцитов или гранулобластов). Ускоренное созревание этих клеток и переход в нейтрофилы ведет к тому, что в протоплазме последних часть зернистости остается азурофильной и определяется как патологическая или токсическая (Н.А. Шмелев, Е.А. Хрущева). Клинически этот симптом говорит, во-первых, об известной длительности процесса, так как свежие воспалительные явления любой этиологии не сопровождаются патологической зернистостью, во-вторых, о значительных изменениях реактивности организма, так как небольшие патологические явления в устойчивом организме не оставляют после себя расстройств в образовании нейтрофилов.
Патологическая зернистость является весьма ценным симптомом при определении неполной компенсации процесса и особое значение может иметь в клинике хронических болезней как для определения первых симптомов надвигающегося обострения, так и неполного затихания вспышки.
При очаговых формах легочного туберкулеза гемограмма особенно связана с фазой процесса. При вспышке наблюдается небольшой сдвиг нейтрофилов влево. Стабильные очаговые формы нередко сопровождаются некоторым повышением процента лимфоцитов. Снижение лимфоцитов ниже нормы является в этих случаях предвестником вспышки.
Хронический фиброзно-кавернозный туберкулез легких представлен большим разнообразием морфологических и особенно клинических проявлений. В связи с этим наблюдается большой диапазон изменений в гемограмме. Каверна у больных с хорошей компенсацией, работоспособных в течение ряда лет, может не вызывать никаких изменений в картине крови.
Расплавление ткани и образование каверны всегда сопровождается сдвигом влево нейтрофилов и нередко небольшим лейкоцитозом; лимфопения в этих случаях дает основание охарактеризовать состояние как тяжелое.
Как правильно отметил Η.Η. Бобров, на изменения крови более влияет фаза процесса, а не форма. Поэтому даже при выраженных формах туберкулеза отсутствие свежих воспалительных явлений и хорошая компенсация могут сопровождаться нормальной картиной крови, при вспышке же всегда наблюдается изменение правильного соотношения клеток крови.
Особенности патологического процесса накладывают свой отпечаток на изменение гемограммы. Известна эозинофилия при аллергических реакциях, моноцитоз при свежей гематогенной диссеминации, лимфопения при плохом течении процессов заживления.
Неспецифические воспалительные явления, встречающиеся при осложнении туберкулеза, дают более значительные изменения крови, чем это свойственно туберкулезу. Разница нередко видна уже из цифры общего количества лейкоцитов. Туберкулез даже в период острой вспышки весьма редко сопровождается лейкоцитозом выше 12 000.
Красная кровь
Нередко количественные показатели красной крови рассматривают как общий показатель здоровья. Между тем снижение эритроцитов не всегда говорит о слабости костного мозга, повышение же — об улучшении состояния. Количество эритроцитов увеличивается при большом выключении дыхательной поверхности. К эритроцитозу ведут также нарушения сердечнососудистой системы. Особенно необходимо учитывать изменения количества эритроцитов, зависящие от сгущения и разжижения крови. На водном балансе сказываются различные нейрогуморальные то быстро преходящие, то стойкие факторы. Наиболее явная зависимость от водного обмена выступает при поражении почек и тканевом отеке; депонирование крови нарушается при гепатолиенальных заболеваниях.
Анализ всех элементов гемограммы, характеризующих красную кровь, помогает расшифровать смысл происходящих колебаний эритроцитов на ранних стадиях, еще не переходящих в грубую патологию.
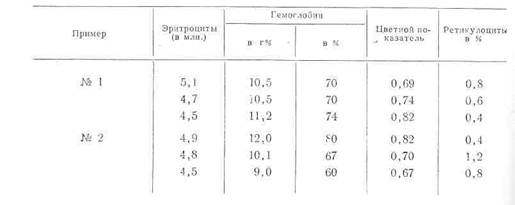
В первом примере снижение количества эритроцитов сопровождается! повышением содержания в них гемоглобина (см. цветной показатель) и некоторым снижением процента ретикулоцитов, т. е. уменьшением раздражающих кроветворение моментов. Во втором примере снижение количества эритроцитов сопровождается обеднением их гемоглобином (см. цветной показатель); снижение это происходит при слабом усиления, регенерации (небольшое и временное увеличение ретикулоцитов) и является свидетельством некоторой слабости костного мозга. В первом же случае снижение эритроцитов — благоприятный симптом, отражающие улучшение, во-первых, гемодинамики и, во-вторых, функции костного мозга.
Антибактериальные препараты и гемограмма
При анализе действия антибактериальных препаратов следует различать два явления: изменения в гемограмме, связанные с улучшением или ухудшением состояния больного, и изменения, вызванные непосредственным влиянием препаратов.
К изменениям, возникающим в связи с прямым действием препаратов, в первую очередь относится эозинофилия. Эозинофилия наблюдается при лечении любым антибактериальным препаратом. Возникновение ее объясняется аллергической настроенностью, общей или очень узкой по отношению только к одному препарату.
Количество эозинофилов и при лечении стрептомицином, и при лечении ПАСК может доходить до 30%.
Нередко наблюдается, что эозинофилия крови снижается, несмотря на продолжающееся лечение. В этих случаях возникновение эозинофилии не сопровождается патологическими сдвигами других элементов гемограммы.
Однако эозинофилия может быть предвестницей других расстройств, связанных с непереносимостью препарата. Поэтому при появлении эозинофилии следует не увеличивать дозы препарата и провести десенсибилизирующую терапию.
При лечении стрептомицином Η.Η. Бобров отметил тенденцию к лейкопении и монопении; лимфоциты редко возрастали выше исходных величин. По патоморфологическим данным стрептомицин слабо стимулирует систему соединительной ткани (В.И. Пузик), гематологические наблюдения указывают, что несколько угнетается и связанная с ней система крови.
При лечении ПАСК наблюдается, наоборот, тенденция к стимуляции лимфопоэза. Е.Д. Тимашева отметила в процессе лечения ПАСК волнообразные увеличения лимфоцитов и тенденцию моноцитов к возрастанию.
Фтивазид быстрее предыдущих препаратов ведет к нормализации палочкоядерного сдвига. В остальном он мало изменяет гемограмму за исключением преходящей эозинофилия.
Изредка при лечении бактериальными препаратами у больных наблюдаются тяжелые осложнения. В крови в этих случаях наблюдается эозин о фильно-лимфоидная картина. Характерно для нее то, что, наряду с увеличением числа эозинофилов, количество нейтрофилов уменьшается иногда до агранулоцитоза; лимфоидная, же часть крови обычно возрастает.
При лечении ПАСК лимфоидно-клеточная стимуляция может не сопровождаться угнетением нейтрофилов и сопровождаться повышением общего количества лейкоцитов (Е.Д. Тимашева).
Для пояснения своеобразной реакции крови приведем следующую картину крови: лейкоцитоз 23400, эозинофилов 19,5%, базофилов 0,5%, нейтрофилов 27% (из них 17,5% палочкоядерных), лимфоцитов 18,5%, моноцитов 2%, плазмоцитов 12,5% и лимфоидно-ретикулярных клеток 20%.
Более длительное расстройство кроветворения наблюдается при лимфоидно-клеточных реакциях, сопровождаемых одновременным угнетением нейтрофилов, и различных картинах агранулоцитоза.
Тяжелые реакции крови нельзя считать свойственными только специфическим противотуберкулезным препаратам, они наблюдаются и при применении других фармакологических средств.
Использованная литература
1. Внутренние болезни / Под. ред. проф. Г.И. Бурчинского. ― 4-е изд., перераб. и доп. ― К.: Вища шк. Головное изд-во, 2000. ― 656 с.