Дипломная работа: Розробка комплексних програм реабілітації дітей
Міністерство науки і освіти України
Запорізький національний технічний університет
Інститут управління і права
До захисту допущена
зав. каф. «Фізичної реабілітації та рекреації»
![]()
« » __ 2010р.
Дипломна робота
на тему:
«Розробка комплексних програм реабілітації дітей»
2010р.
Запорізький національний технічний університет
Факультет ___________________ Кафедра ____________________
Спеціальність ____________________________________
Затверджую:
Зав. кафедрою ____________
________________________
![]() “_____” ___________ 2010р.
“_____” ___________ 2010р.
на дипломну роботу студентові
____________________________________________________
1. Тема роботи : ____________________________________________________
__________________________________________________________________
затверджена наказом по університету від “ ____” ________________ 201__ р.
2. Термін здачі студентом закінченої роботи_______________________
3. Вихідні дані до роботи____________________________________________
_____________________________________________________________
4. Зміст розрахунково-пояснювальної записки (перелік питань, що належить розробити) _____________________________________________________________________________________________
5. Перелік графічного матеріалу (з точним зазначенням обов’язкових
креслень)_____________________________________________________
__________________________________________________________________
6. Консультанти з роботи із зазначенням розділів роботи, що їх стосуються
| Розділ | Консультант | Підпис, дата | |
| Завдання видав | Завдання прийняв | ||
7. Дата видачі завдання________________________________
Керівник ___________________________________________________
Завдання прийняв до виконання________________________________
![]() Календарний план
Календарний план
| Пор.№ | Назва етапів дипломної роботи | Термін виконання етапів роботи | Примітка |
| 1 | Збір матеріалу літературного огляду | ||
| 2 | Групування та аналіз зібраного матеріалу. Уточнення завдань літературного огляду. | ||
| 3 | Виконання теоретичної частини роботи | ||
| 4 | Виконання практичної частини роботи | ||
| 5 | Написання та оформлення пояснювальної записки | ||
| 6 | Перевірка роботи керівником, консультантами | ||
| 7 | Попередній захист роботи | ||
| 8 | Переплітання пояснювальної записки | ||
| 9 | Захист роботи у ДЕК |
Студент дипломник_______________________________________
Керівник роботи____________________________________
Реферат
ПЗ: 76с., 3 табл., 3 мал., 1 додаток, 53 джерела літератури.
Об’єкт дослідження: реабілітація дітей народжених шляхом кесарева розтину.
Суб’єкт дослідження діти народжені шляхом кесарева розтину.
Метою проведеного дослідження був експериментальний аналіз факторів, що впливають пологи шляхом кесарева розтину.
Завдання дослідження:
1. Проаналізувати доступні літературні джерела, присвячені народженню дитини шляхом кесарева розтину.
2. Дослідити стан та методологію визначення показників, що призводять до кесарева розтину.
3. Провести дослідження впливу факторів на відновлення здоров’я та фізичний розвиток дітей народжених шляхом кесарева розтину.
Методи дослідження: аналіз літературних джерел по даній темі, експеримент, фізіологічні та медико-біологічні методи дослідження, методи математичної статистики.
Гіпотеза: проведене дослідження допоможе розробити програму реабілітації дітей народжених шляхом кесарева розтину.
Наукова новизна: у нашому дослідженні ми розглянули методологію відновлення фізичного розвитку дітей народжених шляхом кесарева розтину.
Практичне значення отриманих результатів складається в розробці науково обґрунтованого й доступного комплексу заходів по впровадженню програми реабілітації дітей народжених шляхом кесарева розтину в м. Запоріжжі.
Дитина, пологи, кесарів розтин, положення, гіпоксія, плід, матір, реабілітація, фізичний розвиток, відновлення, масаж, комплекс, вправи.
Зміст
Завдання
Реферат
Зміст
Перелік умовних позначень, та символів
Вступ
Розділ 1. Літературний огляд: теоретичні основи та досвід народження дітей шляхом кесарева розтину
1.1 Поняття кесарева розтину та статистичні дані щодо рівня розвитку в світі та в Україні
1.2 Прямі показання та наслідки кесарева розтину
1.3 Відносні показники до кесаревого розтину
Розділ 2. Завдання, методи й організація дослідження
2.1 Завдання дослідження
2.2. Методи дослідження
2.3 Організація дослідження
Розділ 3. Результати дослідження та їх обговорення
Висновки та рекомендації
Список використаної літератури
Додатки
Перелік умовних позначень, та символів
ВООЗ – Всесвітня організація охорони здоров’я
ЗСЖ – здоровий спосіб життя
ФЗСЖ – формування здорового способу життя
ООН – організація об’єднаних націй
НДІ – науково дослідницька інспекція
ХНІЗ – хронічних неінфекційних захворювань
ХСК – хвороби системи кровообїгу
ЦНС – центральна нервова система
ЄС – Європейський союз
м. – місто
н.д. – нашої доби
р. – рік
т.д. – так далі
Вступ
Актуальність теми дипломної роботи обумовлена тим, що однією з характерних особливостей сучасного акушерства є значне зростання та розширення показів до кесаревого розтину. В Україні з 57,8 до 95,8 на 1000 пологів проводиться кесарів розтин, в США в 1 із 4-5 випадків пологів, і це складає до 1 млн. кесаревих розтинів за рік. В Росії за останні 10 років частота кесаревого розтину виросла в 3 рази. В цей же час в державах Західної Європи та США спостерігається різке зниження частоти кесаревого розтину з 20-27% в 90-ті роки до 11-18% в 2007-2008 роках. Так, зниження кесаревого розтину в першу чергу пов′язують з природнім розродженням жінок з рубцем на матці, понад 70% і це дало економічний ефект 1 млрд. доларів США в рік.
За даними одних авторів кесарів розтин не знижує материнської та перинатальної захворюваності та смертності. Тоді як інші зазначають, що при частоті кесаревого розтину 9% перинатальна смертність складає 15%, а при частоті 15-16% перинатальні втрати знижуються до 3-4,3%о , тобто більше, ніж в 3 рази. Але якщо частота кесаревого розтину перевищує 15%, то це не призводить до зниження перинатальних втрат, а якщо врахувати дефіцит матеріальних ресурсів, то кесарів розтин стає небезпечним для матері через тяжкі ускладнення. Материнська смертність при кесаревому розтині в 10-25 разів, а інфекційно-запальні ускладнення в 80 разів перевищують таку в порівнянні з природнім розродженням. Однією з причин розповсюдження госпітальної інфекції є масове інтраопераційне використання антибіотиків.
Профілактичні курси антибіотикотерапії сприяють появі антибіотикорезистентних штамів госпітальної мікрофлори. Це в свою чергу змінює динаміку мікробіоцинозу статевих шляхів породіллі, з появою загрози ендометриту, до появи відстрочених гнійних ускладнень. Виникає парадоксальна ситуація: в результаті зменшення частоти проведення антибіотикопрофілактики, зменшується частота гнійно-запальних ускладнень в післяопераційному періоді.
Успіх кесаревого розтину пов’язаний з дотриманням таких принципів: а) ретельний гемостаз; б) уникнення травматизації тканин операційної рани; в) мінімізація шовного матеріалу; г) скорочення часу операції; д) профілактика інфікування рани.
Об’єкт дослідження: реабілітація дітей народжених шляхом кесарева розтину.
Суб’єкт дослідження діти народжені шляхом кесарева розтину.
Метою проведеного дослідження був експериментальний аналіз факторів, що впливають пологи шляхом кесарева розтину.
Завдання дослідження:
1. Проаналізувати доступні літературні джерела, присвячені народженню дитини шляхом кесарева розтину.
2. Дослідити стан та методологію визначення показників, що призводять до кесарева розтину.
3. Провести дослідження впливу факторів на відновлення здоров’я та фізичний розвиток дітей народжених шляхом кесарева розтину.
Методи дослідження: аналіз літературних джерел по даній темі, експеримент, фізіологічні та медико-біологічні методи дослідження, методи математичної статистики.
Гіпотеза: проведене дослідження допоможе розробити програму реабілітації дітей народжених шляхом кесарева розтину.
Наукова новизна: у нашому дослідженні ми розглянули|розгледіли| методологію відновлення фізичного розвитку дітей народжених шляхом кесарева розтину.
Практичне значення отриманих результатів складається в розробці науково обґрунтованого й доступного комплексу заходів по впровадженню програми реабілітації дітей народжених шляхом кесарева розтину в м. Запоріжжі.
Розділ 1. Літературний огляд: теоретичні основи та досвід народження дітей шляхом кесарева розтину
1.1 Поняття кесарева розтину та статистичні дані щодо рівня розвитку в світі та в Україні
Почнемо із самого терміна. Чому «розтин» - зрозуміло, але чому «кесарів»? Кесар, кайзер, цар - слова, що сходять до імені Гаю Юлія Цезаря (100 - 44 р. до н.д.), великого полководця й політика, що одержав від Римського Сенату титул імператора. Кесарів розтин - цезарів розтин, але при чому отут Цезар?
Ще з античних часів існує легенда, що мати Цезаря, Аврелія, при пологах умерла, але майбутній «батько батьківщини» був витягнутий з її живим за допомогою оперативного втручання - кесарева розтину. Однак при всій принадності такого тлумачення воно не витримує критики. Як бути, наприклад, зі свідченням того, що Аврелія знала про експедиції свого сина в Британію, куди Цезар висадився у віці 45-46 років? Зате є відомості, що при Цезарі був прийнятий закон, що робив обов'язкової у випадку смерті породіллі спробу порятунку дитини шляхом розсічення черевної стінки й матки й витяги плода. До XVII століття ця процедура називалося кесаревою операцією. Термін «кесарів розтин» увів в 1598 р. Жак Гілл'їмо у своїй книзі про акушерство. Є й інші варіанти етимології цього терміна, але поглиблення у філологічні нетрі не входить у наші завдання [3].
З операцією, називаної нині кесаревим розтином, зв'язано стільки міфів, легенд і переказів, що вичленувати з них реальне ядро дуже й дуже складно. Одне можна затверджувати із упевненістю: кесарів розтин відомо людству із глибокої стародавності. Переказу про оперативний витяг плода, у тому числі живої дитини з живої матері, існують і в західної, і в східної культурах.
Давньогрецький бог лікування Асклепій (у римському варіанті - Ескулап) був сином Аполлона й німфи Короніди. Легковажна Короніда, уже будучи вагітної від Аполлона, змінила йому зі смертним - красенем Ісхієм. Такого попрання божественного достоїнства боги-олімпійці потерпіти не могли. Розгніваний Зевс убиває зухвалого Ісхія блискавкою, а обманутий Аполлон вражає стрілою невірну кохану. Однак гнів батька не поширюється на ще не народженого сина, якого він витягає зі чрева мертвої матері (чим не кесарів розтин?) і передає на виховання мудрому кентаврові Хірону, що навчив його згодом мистецтву лікування [5].
Існують старокитайські гравюри, що зображують операцію кесарева розтину, причому явно на живій жінці.
Єврейський Талмуд забороняє визначення первородства у випадках, коли близнюків витягають із утроби матері хірургічним шляхом. Жінкам, що розв'язалися від тягаря за допомогою оперативного втручання, пропонуються спеціальні очисні ритуали.
Але хоча й існують окремі свідчення про випадки успішного витягу живого плода з живої матері, все-таки споконвічною метою оперативного втручання був витяг дитини з померлої або вмираючої жінки. По-перше, люди завжди хотіли дати дитині шанс вижити - як би мізерним цей шанс не представлявся. По-друге, відповідно до релігійних приписань, у випадку смерті породіллі дитини й мати випливала ховати окремо. Можливість урятувати й мати, і дитя стала по-справжньому реальної лише в XIX столітті. Правда, такі спроби вживали постійно, але не завжди успішно. Перше або, принаймні, одне з перших письмове свідчення про успішне проведення кесарева розтину датується 1500 р. У Швейцарії жив якийсь Якоб Нуфер, чию професію ми б визначили зараз як «ветеринар, фахівець зі стерилізації свійських тварин». Коли його дружині прийшов час родити первісток, пологи виявилися надзвичайно важкими й довгими. Незважаючи на всі зусилля тринадцяти досвідчених акушерок, нещасна жінка ніяк не могла розв'язатися від тягаря. По закінченні декількох днів болісних і марних сутичок зневірений чоловік зрозумів, що настав час переходити до рішучих дій. Заручившись дозволом влади, він приступився до операції. Завдяки своїй професії, Якоб мав деякі хірургічні навички. Можливо, саме це, поряд з жалістю до дружини й рішучим характером, допомогло йому успішно провести операцію. Жінка залишилася жива й згодом народила чоловікові ще п'ятьох дітей (у тому числі двійню!). Дитина, витягнута з утроби матері за допомогою кесарева розтину, дожив до 77 років. Справедливості заради відзначимо, що деякі сучасні фахівці з історії медицини беруть під сумнів дійсність цієї розповіді, ставлячи його в один ряд із численними небилицями про породілей, що проробили кесарів розтин самостійно, про вагітних жінок, атакованих рогатими тваринами й т.д. [6]
З письмових свідчень про перші випадки успішного здійснення кесарева розтину можна зробити висновок, що практично всі вони проводилися вдалині від більших міст, у сільській місцевості, без участі професійних лікарів (навіть без консультації з ними) і без застосування відповідного інструментарію. У якийсь момент до оперативного втручання стали прибігати на більше ранньому етапі родового процесу - ще до того, як ситуація ставала фатальною для породіллі. Це дозволяло зменшити ризикованість і травматичність операції не тільки для матері, але й для дитини. Операція здійснювалася, як правило, удома - на кухонному столі або на простого ліжка. У лікарнях родили рідко, що (як не дивно це звучить) було благом і для матері, і для дитини, принаймні, до другої половини XIX століття. Про асептику й антисептик у ті часи ще нічого відомо не було, і лікарні буквально «кишіли» інфекціями. Небезпека представляло все - аж до погано вимитих рук хірурга [7, 11].
Успішному здійсненню кесарева розтину, як і будь-якого хірургічного втручання, перешкоджало ще одна обставина - відсутність серйозних анатомічних знань. Слово «анатомія» у перекладі із грецького означає «розсічення (тіла)». Ще з античних часів релігія й суспільна думка традиційна повставали проти посмертного розкриття. Анатомічні знання, отримані при розкритті тварин, механічно переносилися на людське тіло, що не могло не приводити до грубих помилок у вченнях про будову внутрішніх органів людини. Коли великий Олександр Македонський заснував у Єгипті Олександрію (IV в. до н.е.), що дуже незабаром стала міжнародним торговельним і культурним центром, разом із грецькими торговцями туди потягнулися й грецькі вчені, у тому числі й медики. При слові «Єгипет» першим часто приходить на розум слово «мумія». Так було й в античні часи. Грецькі медики Герофіл і Ерасістрат (III в. до н.е.) запозичили єгипетську техніку муміфікування. Та й суспільство на той час уже не було настільки непримиренно настроєне до емпіричного (тобто досвідченому, експериментальному) вивченню анатомії. Тому деякі подання про анатомію людини в античну епоху все-таки існували, однак фундаментальними їх назвати ніяк не можна. Подібно іншим емпіричним областям знання, анатомія в Європі аж до епохи Відродження була змушена задовольнятися тим, що «заповіла» їй античність. Відродження асоціюється, головним чином, з мистецтвом і філософією, однак нітрохи не менш масштабн і революційними були зміни в науковому мисленні й науковій практиці. Анатомічні подання медиків XVI-XVII ст. уже ні в якій мірі не можна назвати наївними або фантастичними (хоча церква продовжувала переслідувати практику посмертного розкриття). У праці основоположника сучасної анатомії Андреаса Везалія (1514 - 1564) «De corporis humani fabrica» («Про будову людського тіла») дані по-справжньому наукові описи всіх органів і систем людського тіла [4].
Цікаво, що в країнах, які ми зарозуміло звикли вважати дикими, вчіння про анатомію людського тіла (так само, як і поняття про антисептик, а може бути, і техніка анестезії) перебувало, як видно, на більше високому рівні, чим у цивілізованій Європі. Європейські мандрівники неодноразово розповідали про випадки успішного проведення кесарева розтину, наприклад, в Африці. Один з них описує британець Р.У. Фелкін. Якийсь лікар використав бананове вино як свого роду анестезію, запаморочивши їм жінку до напівнепритомного стану. Тим же банановим вином він протер власні руки й живіт породіллі, а потім, зробивши серединний надріз, відразу припік рану - щоб уникнути сильної кровотечі. По завершенні операції угандійський цілитель скріпив розріз на животі металевими голками (матку він зашивати не став, а лише промасажував її), а потім перев'язав рану, попередньо покривши бинт якоюсь маззю, виготовленої з корінь. Випадок цей датується вже 1879 р., однак вправність лікаря, відпрацьованість процедури й та швидкість, з якої пацієнтка оправилася від операції, дозволили Фелкіну довести, що угандійські лікарі мають багатий і, без сумніву, давній досвід хірургічного витягу плода [7].
У Європі ж, починаючи з епохи Відродження, акушерство усе більше перетворювалося з ремесла в галузь медичної науки. Як відомо, аж до кінця XIX століття медичне утворення було доступно тільки чоловікам. Досвідчених, але не занадто «підкованих» у теорії жінок-акушерок згодом практично витиснули утворені лікарі-чоловіки. Однак відповідно до одному з перших цілком достовірних (на відміну від випадку з Якобом Нуфером) свідчень про успішне проведення кесарева розтину, пальма першості (якщо не у світі, те, у всякому разі, у Британській імперії) тут належить жінці. Переодягшись чоловіком, англійка Джеймс Міранда Стюарт Беррі завербувався в Південну Африку як військовий лікар. Саме там вона й провела операцію, про яку мова йде, приблизно між 1815 і 1821 р [8].
На цьому, мабуть, можна закінчити наш побіжний огляд доісторичної епохи кесарева розтину. Історичну ж еру знаменують два великих відкриття, до яких людство прийшло лише в другій половині XIX століття - антисептика й анестезія, але це тема для окремої розмови [10].
З перших днів введення сучасної методики кесарева розтину в 80-х роках ХІХ століття відбувалися бурхливі професійні дебати про належні показання до виконання цього оперативного втручання [11, 12]. Протягом декількох десятиліть після впровадження в клінічну практику антибіотиків і появи банків донорської крові частота виконання кесарева розтину в США залишалася в межах 4-6%. Однак у проміжку з 1968 по 1978 р. цей показник фактично потроївся - до 15,2%, а дискусія про кесарів розтин торкнула самих широких шарів громадськості. У доповіді, представленій Національним інститутом охорони здоров'я США (NIH) в 1981 р., виражене занепокоєння із приводу росту даного показника й наведені рекомендації зі зниження частоти sectio caesarea, включаючи кваліфіковане забезпечення піхвових пологів після подібних втручань (VВAC) [13]. Дані про частоту кесарева розтину й VBAC у різних стаціонарах до 90-м років були опубліковані й інтерпретовані групами захисту прав споживачів як показник якості акушерської допомоги. В 1990 р. ініціативною групою «Здорові люди - 2000» підтримано значення показника частоти кесарева розтину 15% як цільового рівня для американської охорони здоров'я до 2000 р. [14].
Незважаючи на суспільну думку й висновки експертів про необґрунтованості багатьох випадків кесарева розтину, частота даного втручання в США продовжує зростати (в 2004 р. цей показник перевищив 27%) і поки що не демонструє ніякої тенденції до зниження [15, 16]. Безсумнівно, це стимулює дискусію навколо визнання кесарева розтину за бажанням пацієнтки узаконеним вибором родорозрішення [17, 18]. У недавно опублікованій статті висловлена думка про те, що «прийшла настав час визначити новий норматив частоти кесарева розтину» [19].
Спробуємо довести, що частота sectio caesarea є наслідком клінічних рішень, заснованих на індивідуальній оцінці ситуації, і не може бути оцінена за допомогою методів доказової медицини. Вплив академічних авторитетів на частоту виконання кесарева розтину в США представлено в історичному контексті. Подібно іншим індексам, що характеризують стан суспільного здоров'я, показник частоти кесарева розтину є непрямим результатом американської державної політики, що проводилася протягом останнього сторіччя. Без серйозних змін Концепції охорони здоров'я й охорони материнства, прийнятої в США, цей показник буде підвищуватися й надалі, не залишаючи шансів на які-небудь популяційні поліпшення.
З моменту стандартизації Сангером техніки «класичної» операції на початку 80-х років ХІХ століття кесарів розтин був надзвичайним заходом, до якої прибігали лише у випадку абсолютного клінічно вузького таза, з рівнем материнської смертності, що перевищує 80%. Застосування хірургічних втручань в акушерстві залучало енергійних і честолюбних осіб, і ранні повідомлення відбивають погляд на дану проблему ентузіастів. Так, Нобель (Філадельфія) в 1893 р. писав: «...кесарів розтин, виконаний фахівцем до або на початку родової діяльності, навряд чи становить більшу небезпеку, чим середньостатистичні пологи, прийняті в наших великих містах» [20]. Критики-сучасники відзначали, що більше небезпечними були оперативні втручання у виконанні випадкових хірургів, найчастіше запрошених для проведення кесарева розтину після невдалої спроби піхвового родорозрішення [11].
На початку ХХ століття рівень материнської смертності внаслідок елективного кесарева розтину в спеціалізованих клініках знизився до 3-4%. Родорозрішення шляхом кесарева розтину тепер стали виконувати при предліжанні плаценти, еклампсії, наполегливому бажанні матері мати живої дитини при будь-якому ступені ризику. В 1906 р. Рeйнольдс із Бостона викликав пожвавлення в суспільстві пропагандою елективного кесарева розтину «у вкрай незначного контингенту зверхцивілізованих жінок з патологічно низькою здатністю терпіти родовий біль і протистояти м'язовій утомі при звичайних родах» [21].
Незважаючи на подібну риторику, донедавна авторитетні фахівці в питанні про sectio caesarea займали консервативну позицію. Академічні лідери, зокрема Вільямс, заявляли про те, що «майстерність акушера повинне визначатися не кількістю виконаних їм кесаревих розтинів, а перевагою тих, які він не став робити» [22].
Породжений в доантибіотичну й дотрансфузійну еру, цей погляд, безсумнівно, відбивав серйозну стурбованість про благополуччя матері й плода. Дж. Вайтрідж Вільямс завдяки займаній їм посади головного акушера при університеті Джона Хопкінса (1899-1931), своєму епонимічному підручнику й просто в силу особистих якостей був найбільш впливовим прихильником такого підходу. На початку своєї професійної діяльності він виступав за більше широке застосування кесарева розтину як безпечної альтернативи краніотомії, симфізіотомії або накладенню високих акушерських щипців у випадках клінічно вузького таза. Пізніше Вільямс став жахливим буркуном, використовуючи кожний форум для осуду елективного виконання епізіотомії, накладення акушерських щипців, стимуляції родової діяльності й акушерського повороту плода на ніжку [23]. Проте, найбільш хльосткі свої коментарі він приберігав для прихильників розширення показань до кесаревому розтину. Обговорюючи статтю Девіса (Філадельфія), опубліковану в 1919 р., він виразився в такий спосіб: «Усяка людина, що вміє користуватися своїми руками й має кілька інструментів, може провести кесарів розтин... Я ж більше пишаюся крайніми випадками в моїй практиці зі спонтанним родорозрішенням, чим тими, коли мені доводиться розкривати животи» [23].
Наполягаючи на тому, що тільки клінічно вузький таз є єдиним обґрунтованим показанням до проведення кесарева розтину, Вільямс підтримував показник частоти кесарева розтину на рівні 0,9% у період з 1900 по 1921 р. [24, 25]. Знаючи, що ризик для матері зростає пропорційно тривалості періоду пологів і, проте, не відмовляючись від спроби пологів у крайніх випадках, він досяг прийнятного рівня смертності тільки після виконання 31% операцій гістеректомії. Протягом 30 років Вільямс практично монополізував комплектацію основних кафедр акушерства й гінекології в країні [26], тому його спадщина сприяла підтримці низького рівня показника частоти кесарева розтину протягом десятиліть після його смерті.
Як помітив в 1939 р. Косгроув (Нью-Джерсі), «жоден показник не повинен коли-небудь, прийматися на око для лікарняної статистики», однак акушери з університетських кафедр довго обговорювали питання ідеальної частоти кесарева розтину [27]. Наприкінці 40-х Пласс (Айова), учень Вільямса, був переконаний, що ідеальне значення показника частоти кесарева розтину перебуває в межах 4-5% [28]. Це не дивно, адже подібна частота втручання в той час превалювала в університетських клініках і в більшості великих лікарень. Секретом полішинеля було те, що показання до проведення кесарева розтину були більше ліберальними в приватних установах, по слухах, із частотою втручання більше 15% [29]. В 1995 р. 23 експерта прийшли до угоди про те, що показник частоти виконання кесарева розтину занадто високий, і запропонували керівні принципи для належного використання sectio caesarea [15]. Більшість їхніх рекомендацій були обґрунтовані клінічно, однак не базувалися на достовірних доказах.
Теоретично можливо обчислити показник, здатний мінімізувати суму всіх ризиків для матері й плода. Однак на практиці складно визначити й виміряти будь-які очевидні фізичні ускладнення. Традиційний ятроцентричний погляд на захворюваність сфальцьований на тих несприятливих подіях, які продовжують перебування пацієнтки в стаціонарі або вимагають повторної госпіталізації. Порівняно небагато публікацій присвячені меншим показникам захворюваності матері й перспективам дитини - якості їхнього життя після пологів (фізичному й психологічному, короткостроковому й довгостроковому). Такі показники із працею піддаються кількісному визначенню. Ще в далекому 1913 р. Делі (Чикаго) був переконаний, що «психічному впливу родових сутичок повинне бути відведене значне місце в наших міркуваннях при виборі способу родоразрішення» [30].
Навіть якби було можливо одержати достовірні дані про захворюваність, те як визначити рівень ризику для матері, при якому протипоказано родорозрішення шляхом кесарева розтину при наявності показань до нього з боку плода? І навпаки, яка ступінь ризику для плода при піхвових родах, що вимагала б проведення sectio caesarea? Який рівень довгострокової материнської захворюваності, пов'язаної з піхвовими родами (наприклад, пролапс полових органів), переважує хірургічний ризик при кесареві розтині?
Дуже важливо, хто ухвалює рішення щодо проведенні операції. Широкий діапазон значень показника частоти кесарева розтину в різних країнах, у різних акушерів (навіть у межах однієї й тієї ж лікарні) переконує в тім, що різні особи (у тому числі породіллі й оказуючі допомогу медпрацівники) розцінюють ту саму ступінь ризику по-різному.
Показник частоти кесарева розтину є, таким чином, наслідком суб'єктивних клінічних рішень і не може бути визначений. Ідеальна частота даного втручання не може виходити за рамки індивідуальних величин і орієнтовних розрахунків.
В 1972 р. Кокран виділив акушерство й гінекологію як спеціальність, найменш придатну для доказового підтвердження [31]. За минулі з тієї пори роки на додатку статистичних методів до області акушерства було побудовано чимало університетських кар'єр, а доказова медицина домінує над клінічним викладанням, якщо й зовсім не над клінічною практикою. Чи може застосування таких методів привести до «народження» показника частоти кесарева розтину?
Критики високого значення показника частоти кесарева розтину приводять як аргументи результати оглядових досліджень, що свідчать про більшу небезпеку кесарева розтину для матері в порівнянні з піхвовими родами. Доти, поки родорозрішення шляхом кесарева розтини буде вважатися змушеним втручанням, воно буде проводитися в субоптимальних умовах, приводячи до підвищення частоти побічних ефектів і зниженню його потенційних переваг для плода. Все вищесказане спонукає до проведення масштабного рандомізованого контрольованого дослідження (РКД) своєчасного планового кесарева розтину в загальній акушерській популяції. Крім вироблення більше надійних критеріїв ризику (як короткострокових, так і наступних вагітностей мають, що значення для,), подібне дослідження могло б підтвердити переконання більшості акушерів у тім, що багато пороків розвитку не пов'язані з асфіксією плода при народженні або родовій травмі.
Якби можна було дійти згоди про те, що елективний кесарів розтин забезпечує кращі результати для немовлят з одночасним незначним ризиком для їхніх матерів, народження могло б звестися до простого клінічного алгоритму: пологи повинні стати лише другим відхиленням від протоколу, як це вже трапляється при тазовому предліжанні плода. На перший погляд, кесарів розтин - це просто альтернативний шлях родорозрішення. Дискусія на цю тему рідко буває неупередженої, адже елективний кесарів розтин заперечує основну парадигму акушерства про фізіологічну природу вагітності й пологів і неприпустимості втручання в ці процеси без наявності специфічних показань. Можна припустити, що багато породілей і їхніх акушерів відмовляться від участі в дослідженні, що включає елективний кесарів розтин у жінок групи низького ризику, дискредитуючи тим самим зовнішню валідність дослідження. Оскільки переваги для плода при кесареві розтині підкоряються закону убутної приростної віддачі, вони повинні бути досить відчутними з метою обмеження включення в клінічні дослідження груп жінок із установленим високим ризиком sectio caesarea.
РКД вимагає гіпотези, придатної для перевірки в реальних умовах: вона повинна бути простий, специфічної й завчасно сформульованої [32]. На цій підставі не існує прямого шляху для перевірки гіпотези про ідеальну частоту кесарева розтину. Оскільки показник частоти проведення таких операцій обчислюється постфактум, неможливо також спланувати проспективне дослідження для порівняння специфічних показників частоти кесарева розтину. У принципі, єдина можливість - підготувати велике РКД із множинними «плечима», кожне з яких повинне включати жінок у різному співвідношенні залежно від передбачуваного методу ведення пологів, наприклад, 100% елективних кесаревих розтинів проти 0% планових вагінальних пологів, 80/20, 50/50 і т.д. Для певних кінцевих результатів ідеальну частоту кесарева розтину можна оцінити ретроспективно. Очевидно, що показник ідеальної частоти буде залежати від кількості жінок, включених у дослідження, і від співвідношення його ускладнень у матерів відносно до поразок плода (всі критерії суб'єктивні).
Акцент на доказовій медицині, що робиться останнім часом, до деякої міри заслонив необхідність індивідуалізації клінічного підходу в акушерстві. Рандомізовані контрольовані дослідження надають інформацію про популяції, але не здатні замінити клінічне рішення. Наприклад, навіть якщо визнати щирим твердження про те, що кесарів розтин у цілому безпечніше для плода при тазовому предліжанні, не можна розраховувати на гарний результат невідкладного хірургічного втручання ні для матері, ні для дитини, якщо воно виконується тоді, коли відбулося вставляння сідниць плода в площину малого таза породіллі. Хоча РКД забезпечують найвищий рівень доказовості, їх зовнішня валідність обмежується невеликим обсягом вибірки й необ'єктивністю добору, властивому дослідницькому процесу. Крім того, дослідники не проводять рандомізацію акушерів, що роблять допомогу. У статистичному дусі нашого часу справедливим буде твердження про те, що клінічне рішення й технічні можливості розподілені за нормальним законом у рамках професії. Ці характеристики найчастіше неоднаково розвинені в окремих осіб, і не існує ніяких підтверджень тому, що академічні заслуги позитивно корелюють із клінічною майстерністю. У світлі цих факторів, що бентежать, досить завбачливо зберігати відомий рівень скептицизму щодо висновків будь-яких досліджень.
Акушерський контингент із кожним роком стає усе старше й «важче», зі збільшенням частки первородящих показник частоти виконання кесарева розтину в світі буде підвищуватися. Ця тенденція буде збільшуватися небажанням або нездатністю акушерів виконати оперативне піхвове родорозрішення. Кесарів розтин на прохання пацієнтки стане рутинною процедурою в жінок групи високого ризику. Оскільки розцінити вагітність і пологи як «нормальні» можна тільки в ретроспективі, акушерам буде важко відхилити прохання про елективний кесарів розтин з боку жінок, що не мають традиційних факторів ризику. Чималу частку відповідальності за ріст показника частоти даного втручання несе «криза лікарських помилок».
Помилка зі своєчасним виконанням кесарева розтину є таким розповсюдженим обвинуваченням при судових розглядах у випадку родової травми або асфіксії, що акушерів навряд чи можна дорікнути в проходженні принципу «сумніваєшся - не роби!». Поки що, за повідомленнями Національної бази даних практикуючих лікарів, кількість оплачених позовних заяв до акушерів істотно не змінилося протягом останніх 13 років, становлячи в середньому 1 на 3100 пологів. Судові справи, які збуджуються по факті несприятливих результатів, свідчать про невідповідність між частотою проведених кесаревих розтинів і можливою перевагою для породілей або дітей від їхнього проведення. Ефективна реформа деліктної відповідальності в сфері охорони здоров'я тісно пов'язана з державною політикою й на доступному для огляду політичному обрії не проглядається.
Оцінка лікарів або лікарень на підставі приблизної частоти кесаревих розтинів - освячена часом практика, що, проте, нічого не дає для поліпшення медичної допомоги. Ніхто не повинен критикувати рішення акушера оперувати без всебічного розгляду кожного конкретного випадку. На практиці подібне вивчення звичайно приберігається на випадок екстремальних подій. Оскільки останні трапляються рідко, а удача тільки попереджає неблагополучні наслідки недотепної родопомочі, процес поліпшення якості акушерської допомоги ефективніше контролювати шляхом дослідження випадкової вибірки особистих справ при недостатній акушерській сумлінності, судових рішень і документації.
За останні 100 років багато країн світу відстали від інших промислово розвинених країн за всіма показниками якості охорони здоров'я, включаючи рівень материнської й неонатальної смертності. Це сумний вердикт системі національних пріоритетів, при якій мільйони працюючих американських громадян не мають медичної страховки, а також адекватного медичного обслуговування вагітних. У країнах Європи кращі перінатальні результати досягаються з більше низькою частотою кесарева розтину й менших витрат на охорону здоров'я. У цих країнах більшість вагітностей з низьким ризиком ведуть акушерки, а лікарі-акушери залучаються як консультантів.
Як процедурно-процедурно-орієнтовані фахівці починали робити акушерську й гінекологічну допомогу? Сто років тому більшість пологів відбувалося в домашніх умовах. Гадана простота акушерства сприяла поганій підготовці цих фахівців (за принципом «раз побачив - зробив сам»), їхньому низькому статусу й винагороді. Делі, другий після Вільямса видатний академічний авторитет того часу, думав, що акушерство ніколи не доможеться поваги до себе як до спеціальності доти, поки не буде визнане «патологічне положення вагітності» [29]. Цей підхід ґрунтувався на передумові про потенційну аномальність більшості вагітностей, що вимагають залучення експертів-лікарів для досягнення гарних результатів. Подібний погляд на пологи навмисне виключав участь акушерок, які були системно усунуті організованою медициною на підставі нібито їхньої недостатньої підготовки й погрози розвитку акушерської «науки». З переміщенням пологів у лікарні збільшилися програми підготовки лікарів-фахівців протягом 20-30-х років минулого століття. Створення Американського Департаменту по акушерству й гінекології в 1930 р. додало офіційний статус хірургічної спеціальності - акушерству. В 50-х пологи в Америці стали стандартизованим лікарняним ритуалом під сольним керуванням докторів-чоловіків, що оперують, із практикою оплати за послуги. Масове акушерство було та й залишається засобом до існування державних фахівців, з перспективою винагороди за важку працю у вигляді активної гінекологічної практики в дозрілих літах. Для фахівців це був «золотий» століття акушерства в Америці: успішно проголосивши себе єдиними компетентними фахівцями з надання допомоги в області охорони материнства в цій країні, лікарі-акушери одержали кредит для поліпшень в області охорони материнства й дитинства, які простежувалися в період з 1940 по 1970 р. Протягом останніх десятиліть стало очевидно, що збільшення вузької спеціалізації й впровадження нових технологій, а відповідно й ріст частоти кесаревих розтинів, не дали розмірних переваг для популяції. Замість цього з боку пацієнток вони одержали нереально завищені очікування відмінних результатів, що в підсумку забезпечило ріст кількості судових позовів.
Сформована тупикова ситуація - це можливість переглянути підхід до акушерства, прийнятий у США. Головна мета передбачуваних змін, крім підвищення доступності охорони здоров'я, повинна складатися в якнайшвидшому наданні американським жінкам більше широкого, чим у цей час, вибору в більшості областей охорони материнства. Хоча минулу спеціальну підготовку акушерки й забезпечують безпечну акушерську допомогу при більше низькій частоті кесарева розтину, вони ведуть лише 7% пологів у США, працюючи по більшій частині в тім середовищі, де вони не конкурують економічно з докторами.
Доти поки більшість жінок з медичною страховкою не скаржаться на рівень акушерської допомоги, стимул до реформування американського підходу до родопомочі з його високим рівнем частоти кесаревого розтину невеликий. При цьому інші фактори породжують скорочення або нерівномірний розподіл фахівців з охорони материнства, і це буде стимулювати потреба в альтернативних рішеннях: зменшення прийому пологів сімейними лікарями; збільшення вузької спеціалізації зменшує кількість лікарів загальної практики й зводить до мінімуму їхня роль у великих центрах. Дійсно, рівень підготовки звичайного акушера-гінеколога в області надання первинної медичної допомоги уступає такому сімейного лікаря, і існує небагато амбулаторних акушерських або гінекологічних процедур, які не могли б бути кваліфіковано виконані фахівцями середнього рівня. У клінічних лікарнях скорочення робочого графіка лікарів-ординаторів створює потреба в послугах, які можуть бути зроблені тільки медперсоналом стаціонару. Оскільки, за винятком процесу навчання й випадків з відхиленнями, лікарі-акушери проводять мало часу в постелі пацієнтки, довіряючи надання допомоги й прийом пологів акушеркам, те чому б поступово не скоротити посада лікаря загальної практики зовсім? Співробітництво професійної акушерки за умови самоконтролю з консультантом-перінатологом може представляти кращу модель акушерської допомоги населенню.
У нашій культурі «швидкого результату» [34] не слід очікувати швидкого зниження показника частоти кесарева розтину без перевиховання населення й професійних лікарів у тім дусі, що більшість неускладнених пологів не вимагає втручання, а несприятливі результати, як правило, не можуть бути ні визначені, ні попереджені кесаревим розтином. Культурні зміни вимагають часу; вони також мають потребу в натхненому керівництві й підтримці широких мас. Тим часом, нехай кожний фахівець практикує найкращі з відомих йому акушерських підходів, і показник частоти кесаревих розтинів сам досягне властивого йому рівня.
В США в 1 із 4-5 випадків пологів проводиться кесарів розтин, і це складає до 1 млн. кесаревих розтинів за рік. В Росії за останні 10 років частота кесаревого розтину виросла в 3 рази, а в Україні - в 1,66 рази (з 57,8 до 95,8 на 1000 пологів). В цей же час в державах Західної Європи та США спостерігається різке зниження частоти кесаревого розтину з 20-27% в 90-ті роки до 11-18% в 2007-2008 роках. Так, зниження кесаревого розтину в першу чергу пов′язують з природнім розродженням жінок з рубцем на матці, понад 70% і це дало економічний ефект 1 млд. доларів США в рік.
1.2 Прямі показання та наслідки кесарева розтину
З кожним роком кількість жінок, перенесших операцію кесарева розтину, росте. Як доглядати за дитинками, що з'явилися в результаті кесарева?
Психологи затверджують, що момент народження багато в чому визначає подальше життя людини. На кожному етапі природних пологів заставляються певні особистісні якості, зокрема такі, як завзятість у досягненні мети, уміння чекати, терпіти біль, пристосовуватися до сформованої ситуації й не зневірятися у власні сили.
Втручання на будь-якому етапі народження може накласти відбиток на все життя. За старих часів вірили, що діти, що уникли родових борошн, виростають безстрашним, владними й сильними духом людьми, і назвали операцію по витягу плода через розріз на передній черевній стінці кесаревим розтином.
Таким шляхом з'явилися на світло Юлій Цезар і багато інших царських осіб. Стародавні греки приписували операції кесарева розтину божественне походження. Відповідно до грецької легенди, таким чином, Аполлон допоміг народженню свого сина Асклепія, між іншим, бога лікування.
Однак вивчення дітей, що з'являються на світ за допомогою кесарева розтину, розвівають міф про силу їхнього характеру. Так, за даними західних психологів, у малят, що не пройшли через етап сутичок, відзначається острах змін, надмірна уразливість, запальність і тривожність, схильність до перебільшення складності ситуації, неуважності, зниженню здатностей до планування й самоконтролю.
Серед кесарят частіше зустрічаються гіперактивні діти, що страждають дефіцитом уваги. Це сполучається зі слабовіллям: дитина хоче й може займатися тільки тим, що йому цікаво. А переборювати труднощі, навіть незначні, він не в змозі.
Крім того, оперативний спосіб родорозрішення небайдужий для фізичного здоров'я немовляти. Адже при звичайних родах, проходячи через родові шляхи, дитина поступово пристосовується до дії атмосферного тиску, звільняється від плодової рідини, обзаводиться маминими лактобактеріями, які перший час допомагають йому захиститися від патогенних мікробів [34].
При кесаревому розтині маля відразу зіштовхується з новим для себе середовищем, кризою відділення від матері й перерізання пуповини, з дією анестезії. Крім великого ризику травматизації дитини, давно замічено, що в кесарят порушені адаптаційні реакції, частіше зустрічається неврологічна й дихальна патологія, харчова алергія.
У дітей, перенесших операцію із застосуванням ендотрахеального наркозу, відзначаються найбільш низькі концентрації гормону кортізолу, відповідального за реакцію організму на стрес, і гормонів щитовидної залози.
Відзначається незрілість і менша тривалість життя нейтрофілів, лейкоцитів-«захисників». При операції через швидкий перехід від внутрішньоутробного існування до внеутробному не відбувається достатнього вироблення гормонів, які в нормі активізують легеневий лімфоток.
Дихальні шляхи не завжди встигають звільнитися від фетальної, тобто плодової, рідини. При такій ситуації збільшується число ускладнень, у першу чергу інфекційних, з боку дихальних шляхів. Крім того, у ході операції кесарева розтину застосовується анестезія з використанням сильнодіючих препаратів, які можуть впливати на дихальний центр.
Недавно вчені з Інституту суспільного здоров'я в Осло (Норвегія), обстеживши 2803 дітей, з'ясували, що малята, що з'явилися на світло за допомогою кесарева розтину, в 7 разів частіше мають алергійні реакції на харчові продукти. Учені вважають, що це пов'язане з особливостями мікрофлори шлунково-кишкового тракту. Кесарів розтин викликає затримку в розвитку кишкової мікрофлори, і це приводить до порушень процесів засвоювання їжі.
А що стосується болю при проходженні через родові шляхи, доведено, що перед початком пологів дитина засипає, всі фізіологічні процеси в його організмі сповільнюються, він підготовляється до поступового перепаду тиску, переходу в інше середовище й у такому стані не випробовує болі [29].
Суперечки із приводу плюсів і мінусів оперативного родорозрішення відходять на задній план, коли мова йде про кесарів розтин за медичними показниками, коли нормальні пологи небезпечні для життя й здоров'я матері або дитини. Однак всі частіше серед жінок можна почути розмови про те, що в них немає бажання родити самостійно.
Дійсно, навіщо цього багатогодинного болю, розриви, шви, ризик післяпологових проблем з половим життям, загострення геморою... Простіше вдатися до послуг хірургів: заснула - прокинулася мамою. Тим більше що з комерціалізацією медицини немає недоліку медзакладів, де за бажанням жінки роблять кесарів розтин. Досить сказати, що по статистиці, за останнім часом частота цих операцій у деяких регіонах зросла до 24,8%.
Звичайно, більшість проводиться за медичними показниками, але часто, з огляду на бажання жінки, підкріплене оплатою послуг, ці показання невиправдано розширюються, ураховуються формально. Наприклад, не всі знають, що при короткозорості гарний стан очного дна має на увазі можливість нормальних пологів. Не маючи достатньої інформації, жінки приймають не до кінця обґрунтовані, несвідомі рішення. Але ж споконвічно цю операцію робили тільки вмираючим матерям, щоб урятувати дитини!
Навіть при сучасному рівні розвитку медицини ризик для здоров'я й життя жінки при проведенні кесарева розтину багаторазового зростає. Ускладнення після операції можуть бути досить серйозними: від нагноєння й розбіжності швів до проблем, викликаних наркозом. Крім того, біль після операції кесарева набагато сильніше, ніж після пологів, і триває набагато довше [31].
Нарешті, страждає не тільки фізичне, але й психологічний стан жінки. Організм не одержує сигналу про те, що пологи пройшли, тому й виникає почуття незавершеності, неправильності що відбуває. Отже, на сьогоднішній день абсолютно ясно, що як для мами, так і для дитини кращий спосіб народження - самостійні пологи. Однак це справедливо при нормальному протіканні вагітності.
На жаль, бувають ситуації, коли акушери змушені прибігати до операції. Зрозуміло, саме головне достоїнство кесарева розтину - народження дитини в тих випадках, коли інакше він або мама ризикували б життям або здоров'ям. Адже для дитини кесарів розтин є більше щадящим методом, чим інші акушерські операції, особливо сумно знамениті щипці.
Якщо жінка не може народити природним шляхом, роблять кесарів розтин. Основні показання: передлежання плаценти, коли вона перекриває матковий зів; пізній токсикоз вагітності; поперечне положення плода; клінічна невідповідність розмірів головки дитини і таза жінки; міопія (короткозорість матері) із загрозою відслоєння сітчатки під час пологів.
У більшості жінок не можна передбачити необхідності кесаревого розтину, доки пологи не почнуться. Якщо у Вашому випадку кесарів розтин абсолютно необхідний (порадьтесь з кількома лікарями, якщо це можливо), то погоджуйтеся на цю операцію. Постарайтесь, щоб після пологів вам якомога швидше приклали до грудей дитину [45].
До показань для проведення операції кесаревого розтину належать:
- матково-плодова непропорційність (визначається рентгенографією);
- рубці на внутрішній поверхні матки після операції фіброми, які можуть лопнути під час перейм;
- багатоплідна вагітність. При двох близнюках також може виникнути потреба кесаревого розтину, якщо дитина, яка повинна народитися першою, лежить сідницями вперед, або як що вже є шви на матці;
- хвороба або інші порушення у розвитку плода, які створюють умови ризику та травми під час самостійних пологів;
- ріноксія плода, випадіння пуповини, неправильне вставлення голівки, вагітність при штучному заплідненні;
- передлежання плаценти, коли вона заважає плоду рухатися вперед через тазову зону. У та кому випадку ризик кровотечі, надзвичайно небезпечної для матері, змушує робити кесарів розтин;
- закінчення кесаревим розтином попередніх пологів;
- хвороба серця, нирок або гіпертонія у матері, короткозорість;
- неправильне положення плода;
- цукровий діабет у матері, якщо маса плода більша ніж 4000 г;
- інфекція, викликана вірусом типу герпес;
- раннє відділення плаценти від стінки матки [33].
Якщо необхідно швидко закінчити пологи, немає часу для активізації пологової діяльності або якщо передбачається, що мати або плід не зможуть перенести стрес, тоді також роблять кесарів розтин.
Іноді кесарів розтин не планується заздалегідь, але його необхідність виникає під час пологів, коли серцебиття дитини погіршується і йому важко витримати велике навантаження, а також, якщо після передчасного розриву плодового міхура довго не наступають регулярні перейми.
Деякі жінки помилково вважають, шо кесарів розтин допоможе уникнути їм і дитині пологових мук, самі хочуть народити таким способом. Але насправді пологи — природний фізіологічний процес, і кесарів розтин — хірургічне втручання під наркозом, наслідки якого важчі, ніж після звичайних пологів.
З психологічної точки зору жінка і дитина оминають важливий етап — пологи. Вони не переживають того, що запрограмоване природою.
Тепер для молодих жінок, що народжують вперше, практикують не вертикальний великий розтин передньої черевної стінки (від пупка до лобка), а горизонтальний, над лобком. Більш короткий, косметичний. Але переваги горизонтального розтину сумнівні, бо не знижується ризик пологової травми новонародженого, а збільшується, бо вибирати дитину через маленький отвір важче. Це визначає лікар.
1.3 Відносні показники до кесаревого розтину
1. Вік. Сам по собі вік не є вирішальним чинником для прийняття кесарева розтину можливим єдиним варіантом родорозрішення. Якщо жінці 35-38 або навіть 40 років, це не виходить, що їй має бути кесарів розтин. Статистично родорозрішення шляхом кесарева розтину дійсно спостерігається частіше, ніж природним шляхом. Але не сам вік винуватець цього, а те, що йому супроводжує - втрата еластичності тканин, нагромадження хронічних захворювань.
2. Ускладнення медичного характеру:
- гіпертонія
- цукровий діабет
- захворювання бруньок
- захворювання серця
- зміни в молочних залозах
- зміни в шейку матки
Всі ці захворювання можуть збільшитися в період вагітності. За даними статистики, кесарів розтин застосовується у два рази частіше в жінок у віці після 30 років. Крім ускладнень, пов'язаних із захворюваністю різних органів і систем організму жінки нашої групи, існують ускладнення самого плину вагітності й пологів. У перші 3 місяці вагітності мимовільні викидні зустрічаються в них у чотири рази частіше, ніж у молодому віці.
3. Фізіологічні проблеми:
- змінений таз - або дуже вузький, або деформований через переломи, зсуву костей, неправильної форми;
- пухлини, які розташовуються по ходу просування дитини по родових шляхах;
- рубцева зміна піхви;
- відслоювання плаценти при закритій шийці матки;
- плацента, що перекриває вихід з матки.
4. Ускладнення в родах:
- слабість і розкоординація родової діяльності
- ригідність (погане розкриття) шийки матки
- недостатня еластичність тканин, особливо м'яких тканин родових шляхів, що приводить до їхнього розриву
- порушення скорочувальної функції матки й погано, що відкривається шийка, матки - вони можуть привести до родової травми дитини.
Виходячи із всіх цих міркувань, і приймається рішення про кесаревому розтин. Але бувають ситуації, коли жінка йде на пологи природні, а в ході родової діяльності з'ясовується, що все йде не так, як планувалося, і тоді лікарі теж прибігають до кесаревого розтину [37].
Звичайно, сама по собі операція - теж достатній ризик, але це ризик більше керований, якщо так можна виразитися. Історія операції кесарева розтину йде в давня давнина, але згадування про неї фрагментарні і їхня точність залишає бажати кращого. Перший достовірний випадок кесарева розтину ставиться до 1610 р. У Росії перша така операція була зроблена в 1780 р. З розвитком засобів знеболювання й знезаражування кесарів розтин початок застосовуватися досить широко. В економічно розвинених країнах прокотилася хвиля кесаревих розтинів по бажаннях жінок, які хотіли уникнути неприємних відчуттів. Хірурги навчилися робити непомітні косметичні фляки, стан зовнішніх полових органів не порушувалося, піхва залишалася вузькою.
Однак через якийсь час лікарі відмовилися від такої практики. По-перше, ускладнення теж можливі, і ускладнення досить серйозні, особливо коли це стосувалося запалень і кровотеч, а по-друге, діти, породжені шляхом кесарева розтину, мають свої психологічні особливості. Але саме головне - те, про що я писала на початку цієї глави. Народження дитини - результат пологів, але пологи самі по собі значно ширше, ніж тільки народження дитини. Практично кожна жінка, який були зроблено кесарів розтин, спочатку випробовує радість і полегшення тому, що їй удалося уникнути страждань, але через якийсь час вона говорить, що починає відчувати якусь ущербність у порівнянні з тими жінками, які народили самостійно. Що ж виходить? Жінка почуває себе обділеної, тому що її не прилучили до якоїсь особливої жіночої таємниці. Вона почуває себе обманутої. Психологи говорять, що жінка недостатньо любить своєї дитини, якщо не випробувала певної частки страждання за нього. Я вважаю, що це невірно. Страждаюча жінка сприймає своєї дитини як власність, жінка ж, позбавлена страждань, здатна надати своїй дитині волю. Інше питання, чи потрібне воля самій дитині? Не розірвавши зв'язок з матір'ю самостійно, дитина в глибині душі не впевнена, що його, визволивши з "материнського полону", звільнили. Йому не було настільки погано, щоб він заблагав про рятування. Зв'язок з матір'ю була зруйнована чисто механічно на рівні фізичному. Духовно, психологічно дитина залишається, пов'язаний з матір'ю, тому йому не дуже потрібна воля в реальному житті, скоріше навпаки - йому не вистачає матері. На рівні підсвідомості він не розуміє, чому його з теплого затишного місця виштовхують у холод і порожнечу. У результаті всього цього лікарями були сформовані більше чіткі показання для операції.
Всі інші показання відносні й можуть у різних ситуаціях розглядатися по-різному. Для виробництва кесарева розтини повинні бути дотримані й певні умови: нормальна температура тіла, тобто відсутність інфекції, а також бажано, щоб був цілий плодовий міхур. Операція проводиться під страховкою антибіотиків, які вводяться в організм жінки різними шляхами. Запальні ускладнення, особливо післяопераційні, настільки серйозні, що ніхто ризикувати не буде. З іншої ж сторони, ви помнете, що дитина пов'язаний з організмом матері через плаценту й через неї ж одержує з материнської крові все те, у чому бідує. Під час кесарева розтину й наркотичні, і антибактеріальні речовини проникають через плаценту до дитини, що, зрозуміло, для нього погано [40].
Отже констатуючи показники до кесарева розтину можна сказати наступне.
Роль кесарева розтину в сучасному акушерстві важко переоцінити, оскільки саме цей метод родорозрішення в багатьох випадках запобігає розвиткові тяжких ускладнень для матері і плоду. Проте, збільшення частоти кесарева розтину в Україні за останні 20 років в 10 разів не відповідає темпам зниження материнської і перинатальної захворюваності і смертності.
Бажання розв'язати всі акушерські проблеми за рахунок розширення показань до кесарева розтину помилкове, оскільки збільшення частоти кесарева розтину спричинить збільшення гнійно-септичних ускладнень, патологічних крововтрат, формування неповноцінних рубців на матці, утворення спайок, порушення адаптаційних можливостей новонародженого та ін.
З метою зниження материнської і перинатальної захворюваності і смертності конференція акушерів-гінекологів України визначає наступні акушерські ситуації, при яких показане родорозрішення шляхом операції кесарева розтину [26].
Показання з боку матері:
1. Анатомічно вузький таз III і IV ступеня звуженості (с. vera < 7 cm) і форми вузького таза; які рідко трапляються (косозміщений, поперечнозвужений, лійкоподібний, спондилолістетичний, стеомалетичний, звужений екзостозами і кістковими пухлинами та ін.).
2. Клінічно вузький таз.
3. Центральне передлежання плаценти.
4. Часткове передлежання плаценти з вираженою кровотечею і відсутністю умов для термінового родорозрішення per vias naturalis.
5. Передчасне відшарування нормально розташованої плаценти і відсутність умов для термінового родорозрішення per vias naturalis.
6. Розрив матки, що загрожує або розпочався.
7. Два чи більше рубців на матці.
8. Неспроможність рубця на матці.
9. Рубець на матці після корпорального кесарева розтину.
10. Рубцьові зміни шийки матки і піхви.
11. Аномалії пологової діяльності, які не піддаються медичній корекції.
12. Виражене варикозне розширення вен шийки матки, піхви і вульви.
13. Вади розвитку матки і піхви.
14. Стан після розриву промежини III ступеня та пластичних операцій на промежині.
15. Стани після хірургічного лікування сечостатевих і кишково-статевих нориць.
16. Пухлини органів малого тазу, які запобігають народженню дитини.
17. Рак шийки матки.
18. Відсутність ефекту від лікування важких форм гестозу і неможливість термінового родорозрішення per vias naturalis.
19. Травматичні пошкодження тазу і хребта.
20. Екстрагенітальна патологія при наявності запису відповідного спеціаліста про необхідність виключення II періоду пологів згідно методичних рекомендацій.
21. Верифікований генітальний герпес.
Показання з боку плоду:
1. Гіпоксія плоду підтверджена об'єктивними методами дослідження при відсутності умов для термінового родорозрішення per vias naturalis.
2. Тазове передлежання плоду при масі його тіла більше 3700 г при поєднанні з іншою акушерською патологією і високим ступенем перинатального ризику.
3. Випадіння пульсуючих петель пуповини.
4. Неправильне положення плоду після вилиття навколоплідних вод.
5. Високе пряме стояння стрілоподібного шва.
6. Розгинальні вставлення голівки плоду (лобне, передній вид лицьового).
7. Ліковане безпліддя при високому ризику перинатальної патології.
8. Запліднення "in vitro".
9. Стан агонії чи клінічна смерть матері при живому плоді.
10. Багатоплідна вагітність при тазовому передлежанні плоду [39].
Аналіз історій пологів, які закінчилися операцією кесарева розтину, свідчить, що при дотриманні цих показань частота кесарева розтину в великих пологових стаціонарах не буде перевищувати 10-12%, а в цілому по країні буде становити не більше 7% [42].
Недостатній рівень медичної культури нашого населення і професійні помилки в нагляді за вагітною в умовах жіночих консультацій і в акушерських стаціонарах створюють умови для виникнення протипоказань до родорозрішення шляхом операції кесарева розтину. До них належать екстрагенітальне і генітальне інфікування, тривалість пологів більше 12 годин, тривалість безводного періоду більше 6 годин, піхвові обстеження (більше 3-х), внутрішньоутробна загибель плоду.
1. При високому ризику реалізації інфекції в післяопераційному періоді доцільне використання захисних варіантів з обов'язковим дренуванням черевної порожнини і екстраперитоніальногокесарева розтину.
2. Екстраперитоніальний кесарів розтин повинен виконувати лише висококваліфікований акушер-гінеколог, який володіє технікою цієї операції.
3. При необхідності термінового родорозрішення в інтересах матері, наявності ендометриту, внутрішньоутробної загибелі плоду і відсутності умов для родорозрішення pervias naturalis необхідно виконувати операцію Порро.
4. З метою зменшення ризику післяопераційних ускладнень при виконанні операції кесарева розтину в плановому порядку слід розпочинати її з розвитком пологової діяльності. Плановою є та операція кесарева розтину, при якій в історії пологів є запис консиліуму лікарів акушерів-гінекологів про необхідність її проведення з урахуванням показань, протипоказань і умов її виконання. Якщо є попередній запис про необхідність родорозрішення шляхом операції кесарева розтину з початком пологової діяльності чи з вилиттям навколоплідних вод, то не має значення, в денний чи нічний час виконано цю операцію.
5. При проведенні планових операцій кесарева розтину повинна проводитись допологова підготовка, яка містить повне обстеження з оцінкою стану вагітної і плоду, санацію пологових шляхів, при можливості призначення простагландинів.
6. Повторний кесарів розтин повинен виконуватись переважно в плановому порядку лікарями високої кваліфікації.
7. За наявності спроможного рубця на матці, відсутності великого плоду, звуження тазу, показань до родорозрішення шляхом кесарева розтину при даній вагітності і інтервалі між вагітностями З і білвше років перевагу слід віддавати пологам через природні пологові шляхи з динамічною оцінкою стану рубця під час вагітності і під час пологів.
8. При планових операціях кесарева розтину доцільне застосування аутогемотрансфузії, що зменшує ризик розвитку гнійно-септичних і посттрансфузійних ускладнень, виключає передачу ВІЧ-інфекції, сіфілісу і сироваткового гепатиту. Умовами для аутогемотрансфузії є відсутність екстрагенітальної патології, рівень гемоглобіну не нижче 100 г/л, гематокриту не менше 33, еритроцитів не менше 2,8 млн/мл, загального білка не нижче 65 г/л.
9. Необхідне подальше вдосконалення техніки самої операції, при зашиванні рани на матці доцільніше використовувати дексан, вікріл, ПДС.
10. Кесарів розтин при глибоконедоношеній вагітності доцільно проводити з урахуванням інтересів здоров'я матері при наявності достовірних даних про загрозу стану плоду і впевненості в його життєздатності
11. Доцільне проведення кесарева розтину у вагітних із звичним невиношуванням вагітності.
12. Кесарів розтин при недоношеній вагітності і малій чазі плоду призведе до зниження перинатальних втрат тільки за умови концентрації вагітних із загрозою передчасних пологів у спеціалізованих пологових відділеннях із достатнім матеріальним забезпеченням і можливістю висококваліфікованого догляду за новонародженими з низькою вагою [19].
З метою профілактики можливих ускладнень в післяопераційному періоді рекомендовано:
- 2-х кратне введення (одразу після витягування дитини і через 6 годин після операції) цефалоспоринів 2-3 генерації чи тієнаму;
- у групі жінок високого ризику розвитку гнійно-септичних ускладнень одразу починають антибактеріальну терапію в лікувальному режимі;
- у групі жінок високого ризику виникнення тромбоемболічних ускладнень обов'язкове'застосування гепаріну (фраксіпарін, клексан) з раннього післяопераційного періоду під контролем гемостазіограми;
- аутогемотрансфузія (див. вище);
- вдосконалення техніки операції;
- виконання піхвових обстежень тільки за суворими показаннями;
- виконання операції в плановому порядку доцільніше проводити з початком пологової діяльності;
- суворе дотримання санітарно-епідеміологічного режиму;
- активне ведення післяопераційного періоду. При виникненні гнійно-запальних ускладнень метроендометріт) необхідно:
- за наявності залишків плідного яйця їх видалення за допомогою вакуум-аспірації, абортцангу і великої кюретки;
- активне внутрішньоматкове дренування з дозованим поданням розчину хлоргексидину (40-50 кап в Г) протягом 24-48 годин або
- внутрішньоматкове введення імобілізованих антибіотиків (адсорбент на поліметилсилоксановій основі) на фоні антибактеріальної і дезінтоксикаційної терапії;
- при появі ознак синдрому системної запальної відповіді, сепсису чи перитоніту - хірургічне лікування в обсязі екстирпації матки з трубами, з дренуванням черевної порожнини і трансназальною чи трансанальною інкубацією кишечника. вибір методу анестезії залежить від ступеня терміновості операції - інтубаційний наркоз або, якщо стан матері і плоду дозволяють відстрочити родорозрішення - регіональна епідуральна анестезія. Регіональна анестезія знижує ризик аспірації у матері і ризик медикаментозної депресії у новонародженого;
- якщо є медичні показники або бажання вагітної провести стерилізацію під час кесарева розтину слід дотримуватися наказу МОЗ України № 121 від 6.07.94 "Про застосування методів стерилізації громадян";
- стерилізацію під час кесаревого розтину виконувати з обов'язковим пересіченням маткових труб з урахуванням репродуктивного анамнезу і стану новонародженого. За наявності фіброміоми матки під час кесарева розтину, якщо є дрібні фіброматозні вузлики, не слід займатися їх вилущуванням. При наявності великих фіброматозних вузлів внаслідок небезпеки їх некрозу в післяопераційному періоді слід вживати міомектомію або суправагінальну ампутацію матки з урахуванням місцезнаходження вузлів, віку вагітної, репродуктивного анамнезу, стану новонародженого, якого витягай. Про можливі варіанти операції повинна бути поінформована вагітна з відповідним записом в історії пологів [38].
Іноді кесарів розтин виконується за показниками, які є сукупністю декількох ускладнень вагітності й пологів, кожне з яких окремо не служить показанням до кесарева розтину, але разом вони створюють реальну погрозу для життя плода.
Розділ 2. Завдання, методи й організація дослідження
2.1 Завдання дослідження
Завдання дослідження:
1. Проаналізувати доступні літературні джерела, присвячені народженню дитини шляхом кесарева розтину.
2. Дослідити стан та методологію визначення показників, що призводять до кесарева розтину.
3. Провести дослідження впливу факторів на відновлення здоров’я та фізичний розвиток дітей народжених шляхом кесарева розтину.
Завданнями практичного дослідження є:
1. Оцінка можливих ускладнень здоров’я дитини після народження
2. Обстеження основної та контрольної груп дітей, та виявлення впливу абсолютних та відносних показників до кесарева розтину на їх розвиток.
3. Одержання результатів та їх обговорення.
2.2 Методи дослідження
В дослідженні були використані наступні методи:
1. Теоретичний – для літературного огляду питання реабілітації дітей, народжених шляхом кесарева розтину;
2. Статистичний – для формування груп пацієнтів;
3. Аналітичний – для проведення аналізу та оцінки абсолютних та відносних показників для народження дитини шляхом кесарева розтину, а також для оцінки результатів проведеного дослідження;
4. Прогнозний – для оцінки можливих відхилень у дитини, народженої шляхом кесарева розтину.
2.3 Організація дослідження
Було проведено дослідження дітей народжених шляхом кесарева розтину. Було обрано дві групи по 13 дітей, перша з яких реабілітувалась після народження кесаревим розтином за допомогою загальної програми реабілітації, а друга – за допомогою спеціально розробленої методики, яка включає використання масажів, гімнастики, плавання та раціонального годування.
Основними показаннями до кесареву розтину з'явилися клінічно вузький таз.. У ряді випадків мали місце комплексні показання з боку як матері, так і плода. Маса немовлят була в межах 3080-4330 г, у середньому 3650г. У більшості випадків народження дитини шляхом кесарева розтину було зафіксовано підвивих шийного хребту.
Показаннями до проведення реабілітації були підвивих шийного хребту, тяжкі захворювання й неблагоприятний прогноз їх течії, а також відсутність ефекту від стандартного лікування. Протипоказаннями до проведення такого лікування вважалися хронічні й гострі інфекційні процеси, а також важкі супутні захворювання.
Контрольна група була сформована з 13 дітей, що одержували протягом усього періоду спостереження комплексне стандартне лікування, у тому числі й медикаментозне. Вона формувалася по парному принципі - кожному пацієнтові групи дослідження був випадковим образом підібраний контрольний пацієнт із подібними клінічними характеристиками. У результаті такого підбора група дослідження й контрольна група були ретельно збалансовані по клінічних, прогностичних параметрах і за часом спостереження (див. таблиця 2.1 і 2.2).
Таблиця 2.1. Характеристика пацієнтів
| ГРУПА ДОСЛІДЖЕННЯ | КОНТРОЛЬНА ГРУПА | |||||
| № | Пацієнт | Стать | Вік | Пацієнт | Стать | Вік |
| 1 | І. О. | Ж | 1 | М. Д. | Ж | 1 |
| 2 | Г. К. | Ч | 1,5 | З. В. | Ч | 1,5 |
| 3 | С. С. | Ч | 1,5 | Т. І. | Ч | 1,5 |
| 4 | В. А. | Ч | 1,5 | К. М. | Ч | 1,5 |
| 5 | П. А | Ж | 2 | В. Н. | Ж | 2 |
| 6 | Г. М. | Ч | 2 | Б. Ж. | Ч | 3 |
| 7 | Ч. О. | Ч | 2 | М. В. | Ч | 2 |
| 8 | Г. В. | Ч | 2 | Н. В. | Ч | 1,5 |
| 9 | У. В. | Ж | 2 | Д. Д. | Ж | 1,5 |
| 10 | Ч. А. | Ч | 2 | М. Ж. | Ч | 2 |
| 11 | Л. С. | Ж | 2 | Д. К. | Ч | 1,5 |
| 12 | К. Б. | Ч | 2 | М. А. | Ж | 2 |
| 13 | Ч. В. | Ч | 2 | Б. В. | Ж | 2 |
Фізичний і психоемоційний стан пацієнтів (рівень функціональної активності) оцінювали по 100 бальній шкалі, що характеризує основних психомоторних 10 функцій, звичайно оцінюваних у неврологічній практиці. З них 7 характеризують рухові можливості пацієнта (тримання голови; тримання іграшки в руці; поворачування з живота на спину; повзання на животі; сидіння; стояння; ходіння), а 3 його психоемоційну сферу (спостереження очами за іграшкою; розуміння зверненої мови).
Таблиця 2.2 Групові характеристики пацієнтів.
| Характеристика | Група дослідження | Контрольна група |
| Загальна кількість пацієнтів | 13 | 13 |
| Хлопчики | 9 | 8 |
| Дівчинки | 4 | 5 |
| Середній вік | 1,8 | 1,7 |
| Середній рівень (М ± m) активності основних психомоторних функцій | 14 ± 2 | 14 ± 3 |
Для реабілітації дітей була розроблена програма, яка включає додатковий догляд за дитиною, масажні вправи, комплексні гімнастичні заходи, а також додаткові заняття на розвиток уваги та рухливості. Комплекс гімнастичних та масажних вправ наведено в додатку А.
Таблиця 2.3 Бальна шкала оцінки активності 10 основних психомоторних функцій.
| Функція | Невиконання | Неповне виконання | Виконання |
| Тримання голови | 0 | 5 | 10 |
| Тримання іграшки в руці | 0 | 5 | 10 |
| Поворачування з живота на спину | 0 | 5 | 10 |
| Повзання на животі | 0 | 5 | 10 |
| Сидіння | 0 | 5 | 10 |
| Стояння | 0 | 5 | 10 |
| Ходіння | 0 | 5 | 10 |
| Спостереження очами за іграшкою | 0 | 5 | 10 |
| Розуміння зверненої мови | 0 | 5 | 10 |
| Мова | 0 | 5 | 10 |
Діти, що народилися шляхом операції кесарева розтину, мають потребу в додатковій увазі й ще більш уважному догляді. А подбати про дитину можна ще до його народження. Треба обговорити з доктором, яке знеболювання буде під час операції. Є альтернативний варіант, що має менше негативних наслідків і для мами, і для дитини, - епідуральна, або спінальна, анестезія. Це знеболювання нижньої частини тіла, що здійснюється введенням ліків у хребетний канал.
Хребет дитини надзвичайно чутливий до різних механічних навантажень, що супроводжують процес пологів шляхом кесарева розтину. В цьому випадку ушкодження шийних хребців або їхнього зв'язкового апарата з наступними підвивихами й нестабільністю бувають практично завжди.
Основні прояви порушення розвитку центральної нервової системи:
- затримка моторного розвитку
Дитина значно пізніше починає тримати голову, перевертатися, плазувати, сидіти, стояти, ходити; уповільнено розвивається ручна вмілість.
- затримка розвитку мовлення
Діти починають говорити зі значним запізненням, у них є складний характер порушення мови обумовлений затримкою дозрівання відділів центральної нервової системи, відповідальних за сенсорне сприйняття мови, артикуляційний праксіс, обсяг короткочасної й довгострокової пам'яті й концентрацію уваги. В усному мовленні такі діти при повторенні фраз міняють граматичну структуру пропозицій, порушують узгодження слів, заміняють одні слова іншими й т.д. При освоєнні письмової мови виявляється дисграфія - поганий почерк, “з'їзжання” з рядка нагору або вниз, пропуск букв, заміна одних букв іншими, порушення узгодження слів і ін.
Основні прояви гіперзбудливості частіше доводитися бачити в різних формах рухового розгальмування, що не переслідує конкретні цілі, нічим не мотивована, не залежить від ситуації й звичайно не керована ні дорослими, ні дитиною. Дитина увесь час квапиться, метушиться, приступає до завдання, не дослухавши інструкції, робить багато помилок і не виправляє їх. Цей патологічний стан здобуває особливу значимість у молодшому шкільному й підлітковому віці, коли розвивається шкільна або соціально-трудова дезадаптація.
- порушення росту та розвитку опорно-рухового апарату
Це відбувається через збій нервової регуляції й проявляється:
А. порушенням формування фізіологічних вигинів хребта Оскільки травми шийних (рідше - поперекових) хребців і їхнього зв'язкового апарата ніколи не бувають строго симетричними, те наступна обумовлена порушенням іннервації асиметрія розвитку кістякових м'язів приводить до їхнього різного тонусу праворуч і ліворуч від хребетного стовпа. Таким чином, частина сколіотичних деформацій хребта обумовлена ушкодженнями в процесі пологів.
Важливо враховувати, що всі ці деформації на певному етапі розвитку дитини повністю усуваються грамотним ручним впливом; у противному випадку, вони закріплюються й самі стають причиною наступних розладів.
В. порушенням розвитку зводів стіп
Звичайно зводи стіп формуються до 6-7 років і далі в процесі росту продовжують змінюватися до 17-18 років. Основними причинами розвитку плоскостопості є слабість м'язового тонусу й зв'язкового апарата стіп, що закономірно в дітей з ушкодженням центральної нервової системи.
- вегетативні порушення
Це незмінні супутники травми шийного відділу хребта. Їхні прояви різноманітні:
1. головні болі;
2. нестабільність артеріального тиску;
3. серцебиття;
4. метеозалежність;
5. непритомності;
6. запаморочення;
7. підвищена пітливість;
8. поноси, здуття живота;
9. слабість, швидка стомлюваність;
10. порушення терморегуляції;
11. дисфункція желчевиводячих шляхів.
- енурез.
А.Ю. Ратнер (1995) довів, що в процесі важких пологів, при акушерських посібниках, при тязі плода за тазовий кінець може легко виникнути мінімальна дислокація четвертих або п'ятого поперекових хребців, що приводить до залучення в патологічний процес артерії Депорж-Готтерона. У результаті судинної недостатності спинного мозку, під час сну, відбувається упускання сили, тобто спорожнювання сечового міхура в міру його наповнення.
Інший механізм енурезу полягає в тім, що в результаті травми шийного відділу хребта в родах і супутніх цьому мікроушкодженнях посудин спинного мозку, можуть страждати провідні шляхи від коркового центра довільного сечовипускання.
- системні алергічні реакції
Зустрічаються практично у всіх дітей, перенесших травму шийного відділу хребта й можуть проявлятися:
1. нейродермітом
2. алергодерматозом
3. екземою
4. бронхіальною астмою
5. харчовою алергією й ін.
Отже, прояву родової травми різноманітні, але їх поєднує одне: можливість зворотного розвитку при своєчасній ручній корекції патологічних змін у хребті.
Зверніть увагу, яке величезне число хвороб викликане ушкодженням шийного відділу хребта.
Класифікація ушкоджень цієї локалізації загальновідома. Що стосується вивихів шийних хребців, те найбільш зробленої є класифікація, запропонована В.П. Селивановим і М.И. Нікітіним (1971). Вона дає повне подання про різні види й варіанти вивихів за рівнем, ступеню зсуву, поразці корінців і спинного мозку. Із практичної точки зору доцільно визначати ковзні й перекидні види згибальних вивихів (Я.Л. Цив'ян, 1971), по давнині травми - і свіжі (до 10 днів), несвіжі (до 1 місяця) і застарілі (понад 1 місяць).
Діагностика ушкоджень шийного відділу хребта представляє складне завдання, що зв'язано, в основному, з недостатнім знанням цієї патології. Діагностичні помилки зустрічаються частіше, ніж при ушкодженні хребта на інших рівнях (до 54% - Е.А. Савченко, 1956; 50% - У.П. Селиванов, 1970). Особливо важка діагностика при множинних і сочетаних ушкодженнях. Невірна інтерпретація симптомів ушкоджень, труднощі в трактуванні рентгенограм, недостатнє обстеження хворих і слабка підготовка лікарів, несвоєчасний обіг хворих за допомогою - от основні причини діагностичних помилок. Діагностика подібного виду ушкоджень повинна бути комплексної й у цьому комплексі провідне значення має рентгенологічне дослідження.
Лікування навіть неускладнених ушкоджень шийного відділу хребта усе ще залишиться складним завданням. Консервативний метод лікування, навіть при педантичному виконанні всіх деталей, часто приводить до розвитку посттравматиного остеохондрозу, вторинному зсуву хребців, явищам нестабільності, мієлопатії й т.д. (А.Ю. Ратнер, 1965; Г.С. Юмашев; М.Е. Фурман, 1973). Тяжкий режим при лікуванні витяжінням петлею Гліссона або кістякової тракцієй, підбор вантажів, періодичний рентгенологічний контроль, здійснення тривалої й високоякісної іммобілізації нерідко переростає в складну проблему, рішення якої не завжди буває можливим. Спірним є питання про одномоментне ручне вправляння вивихів шийних хребців.
Питання про необхідність оперативного лікування неускладнених підвивихів, вивихів і переломо-вивихів шийних хребців вирішений по-різному, хоча протягом останніх декількох років все більше число травматологів віддають перевагу передній стабілізації, уважаючи, що дискектомія й передній спонділодез при травматичних ушкодженнях тіл хребців, суміжних дисків і явищах нестабільності є методом вибору, тому що скорочують строки лікування, іммобілізації гіпсовою пов'язкою, є профілактикою посттравматичного остеохондрозу. Деякі автори рекомендують робити передню стабілізацію якомога раніше.
Саме раннє первинне оперативне лікування сприяє успішному результату, тому що аналогічна операція в пізній термін уже може не запобігти швидкого розвитку й наростання дегенеративно-дистрофічних змін на інших рівнях хребта.
Проаналізувавши роботи травматологів-ортопедів (А.Н. Горячов, Л.С.Попов, В.Ф.Сидоров, 1982), варто зробити висновок, що при виборі методу лікування ушкоджень потрібний диференційований підхід. Свіжі підвивихи вивихи потрібно вправляти одномоментно або тракційним способом. Одномоментне вправляння виконується в тих відділеннях, де травматологи володіють методикою операцій на середньому й задньому відділах хребта й де є умови для подібних операцій.
Досвід оперативного лікування дозволяє затверджувати, що відкрите вправляння й задня стабілізація вивихів не завжди усували нестабільність, обумовлену ушкодженням дисків.
Дискектомія й передній спонділодез дозволяють надійно стабілізувати ушкоджений сегмент хребта й досягти гарного функціонального результату.
Таким чином, ушкодження шийного відділу хребта, особливо підвивихи, вивихи й переломо-вивихи, є важкими й небезпечними ушкодженнями. Вони можуть вести до важких наслідків.
Значна роль у комплексному лікуванні дітей і підлітків з поразкою органів опори й рухів належить ЛФК, що застосовується у діагностичних режимах.
Розрізняють наступні завдання ЛФК при порушенні постави:
1. нормалізувати трофічні процеси м'язів тулуба;
2. створити сприятливі умови для збільшення рухливості хребта;
3. здійснювати цілеспрямовану корекцію наявного порушення постави;
4. систематично закріплювати навичка правильної постави;
5. виробляти загальну й силову витривалість м'язів тулуба й підвищити рівень фізичної працездатності;
6. поліпшення й нормалізація плину нервових процесів, нормалізація емоційного тонусу дитини;
7. стимуляція діяльності органів і систем, підвищення неспецифічної опірності дитячого організму.
ЛФК показана всім дітям з порушенням постави, тому що це єдиний провідний метод, що дозволяє ефективно зміцнювати м'язовий корсет, вирівнювати м'язовий тонус, передньої й задньої поверхні тулуба, стегон. Сприятливий вплив на нервову систему виражається в поліпшенні самопочуття й сну, стійкості настрою. Сила, рівновага, рухливість і пластичність нервових процесів здійснюється на більше високому рівні. Удосконалюються регулююча й координуюча роль нервової системи [16,28,31].
На заняттях з дітьми, що мають порушення постави, необхідно дотримувати дві обов'язкових організаційно-методичних умови. Перша наявність гладкої стіни без плінтуса (бажано на протилежну від дзеркала стороні), що дозволяє дитині, уставши до стіни, маючи п'ять точок дотику, відчути правильне положення власного тіла в просторі, виробити пропріоцептивне м'язове почуття, що при постійному виконанні передається й закріплюється в ЦНС за рахунок імпульсів, що надходять із рецепторів м'язів. Згодом навичка правильної постави закріплюється й у ходьбі, і у виконанні вправ. Друге: у залі для занять повинне бути велике дзеркало, щоб дитина могла бачити себе в повний ріст, формуючи й закріплюючи зоровий образ правильної постави.
Основним засобом ЛФК, використовуваним при порушеннях постави в дітей, є фізичні вправи, а масаж і лікування положенням - додатковим.
Загальнорозвиваючі вправи - це такі вправи, завдання яких полягає в тому, щоб досягти загальної фізичної підготовки організму. Використаються при всіх видах порушень постави й викликають поліпшення кровообігу й подиху, поліпшують трофічні процеси.
Коригуючі фізичні вправи - провідний засіб усунення порушень постави. Фізичні вправи підбираються відповідно до видів порушень постави. Коригуючими вправи називаються так тому, що за допомогою їх прагнуть досягти корекції неправильних положень хребта, грудної клітини й інших частин тіла. Головним чином, це вправи для спинної, грудної й черевної мускулатури, коли необхідне виправлення положення хребта або грудної клітини. При корекції хребта використають спеціальні вправи, до яких ставляться наступні: 1) вправи для розвитку рухливості хребта; 2) вправи для розвантаження хребта; 3) вправи на витяжіння хребта(активної й пасивні); 4) вправи на рівновагу, координацію й збереження правильної пози тіла; 5) дихальні вправи; 6) вправи для активної гіперкорекції. При порушеннях постави використаються тільки симетричні вправи. Виконання даних вправ сприяє серединному положенню лінії остистих відростків. При порушеннях постави у фронтальній площині, виконання даних вправ вирівнює тонус м'язів правої й лівої половини тулуба, відповідно розтягуючи напружені м'язи й напружуючи, розслаблені, що повертає хребет у правильне положення. Вправи виконуються у вихідних положеннях: лежачи на спині, животі, без і з обтяженням для м'язів спини, черевного преса, верхніх і нижніх кінцівок [25,26].
У рік дитина з порушенням постави повинен пройти 2 - 3 курси ЛФК, що дозволить виробити стійкий динамічний стереотип правильної постави. Через кожні 2 - 3 тижні занять обновляється 20 - 30% вправ. Для школярів складається 3 - 4 комплекси ЛГ на один курс ЛФК [16,19,26].
Заняття у воді - потужний позитивний і емоційний фактор. Плавання й фізичні вправи у воді показані хворим, що страждають порушеннями постави. При необоротній деформації фізичні вправи у воді мають більше обмежене призначення - застосовуються для поліпшення загального фізичного розвитку, функції подиху, підвищення опірності організму, зміцнення м'язів, що підтримують ортостатичне положення тулуба.
Лікувальне плавання доцільно застосовувати тільки в комплексі з іншими лікувально-профілактичними заходами - ЛФК, масаж і т.п. При плаванні відбувається самовитяжіння хребта, його природне розвантаження з одночасним зміцненням м'язів.
Лікувальним плаванням хворі повинні займатися не рідше 2 разів у тиждень у плавальному басейні при температурі води 28 – 300 С и повітря 250С. Заняття проводяться під керівництвом лікаря по ЛФК або методиста.
При використанні плавання з метою поліпшення постави, корекції деформації хребта, зміцнення м'язів тулуба, мобілізації хребта лікувальний ефект залежить від техніки плавальних рухів, уміння триматися на поверхні води. Хворий, що не вміє плавати, боячись води, робить ряд не координованих (рефлекторних) додаткових рухів тулуба й кінцівок, що знижують лікувальне дії процедури. Тому до використання плавання в лікувальних цілях необхідно навчити хворого плавати на грудях, спині, використовуючи певний прийнятий у спортивному плаванні стиль. Це дозволить при максимально ощадливій витраті сил домогтися гармонічного зміцнення певних м'язових груп, усунення фізичного дефекту й т.д [13,17,30].
Застосування плавання й фізичних вправ у воді починають із навчання дитини техніці плавальних рухів, плаванню певним спортивним стилем з найбільш ощадливою витратою м'язової енергії, спрямованим на просування вперед із правильним положенням тіла, що залежить від уміння робити видих у воду (не піднімаючи нагору високо голову). При круглій спині, що спостерігається в дітей сутулості й, може бути рекомендоване плавання на спині вільним стилем, тому що повне розгинання в плечових суглобах сприяє прогинанню в грудному відділі хребта й сприяє розтягуванню 63 укорочених більших грудних м'язів. Використається також плавання на груди стилем "брас" з тією особливістю, що гребок руками відбувається паралельно поверхні води для зміцнення м'язів спини (не підсилюючи при цьому кіфозу). Особливо гарне навантаження на м'язи розгибателі тулуби, що зближають лопатки й притискають їх до грудної клітини, створює плавання стилем "батерфляй", тому що при виносі рук над поверхнею води, по контрасту (рух руками у воді й поза водою), виникає особливо відчутне м'язове зусилля. Корекції сутулості сприяє плавання з роботою ніг стилем "брас", дотримуючись руками за край плотика.
При сполученні кіфозу грудного відділу хребта з гіперлордозом поперекового відділу, крім плавання всіма стилями на груди, для зміцнення м'язів черевної стінки корисна робота ніг "кролем" на спині в бортика басейну.
Процедура лікувального плавання для дітей шкільного віку 9 - 10 років наступна : вступна частина занять (5 - 7 хвилин), вправи на суши й у бортика, підготовчі, імітаційні, загальрозвиваючі вправи для всіх м'язових груп.
Основна частина заняття (25 - 30 хвилин).
1. Ковзання на груди по ширині басейну 5 - 6 метрів, видихнув у воду. При закінченні видиху підняти голову, зробити вдих, і продовжуючи ковзання, повторити видих у воду два рази.
2. Коштуючи на дні, рівень води на рівні шиї, руки в сторони, долоні вперед, рівномірно переборювати опір води. З'єднати долоні, розгорнути кисті тильною поверхнею назовні, виконати розведення рук з повною амплітудою, руки назад у сторони. Повторити 6 - 8 разів. Прагнути стояти у воді на одному місці.
3. Коштуючи спиною до поручня, руки в сторони (руки можуть сковзати на поручні), ступнути вперед, прогнутися, випрямитися (4 - 6 разів кожною ногою) [10,14,17,36].
Масаж у дитячому віці є ефективним засобом профілактики й реабілітації дітей з порушенням постави. Як показує досвід, більше сприятливі результати досягаються, коли активний руховий режим включає раціональне використання кліматичних факторів, різноманітні форми ЛФК і масаж. Масаж же є гарним засобом відновлення працездатності після фізичних напруг і полегшує роботу ССС. Велика роль масажу як засобу, що підсилює рефлекторні впливи в період адаптації хворого на курорті. Масаж як вступний курс терапії, що щадить, підсилюючи рефлекторні впливи, сприяє більше швидкій адаптації організму в курортних умовах [8,9,20].
В основі механізму дії масажу лежать складні взаємообумовлені рефлекторні, нейрогуморальні, нейроендокринні, обмінні процеси, регульовані центральною нервовою системою. Початковою ланкою в механізмі цих реакцій є подразнення механорецепторів шкіри, що перетворять енергію механічних подразників в імпульси, що надходять у центральну нервову систему. відповідні реакції, Що Формуються, сприяють нормалізації регулюючої й координуючої функцій центральної нервової системи, стимуляції регенеративних процесів.
Застосування масажу в комплексі основних курортних факторів досить різноманітно. Масаж можна сполучати з іншими лікувальними процедурами для одержання синергического дії. Масаж можна сполучати з іншими фізичними факторами в різній послідовності. Маючи на увазі, що тепло в значній мірі підсилює дію масажу, звичайно при лікуванні захворювань опорно-рухового апарата й периферичної нервової системи рекомендують спочатку приймати теплові процедури, а потім прогріту область піддавати масажу. Найбільш удале сполучення лікувальних брудів з масажем і лікувальною гімнастикою. Г.Л. Малазанник на підставі багаторічного досвіду рекомендував застосовувати грязьові аплікації, а потім, після нетривалої паузи проводити масаж або гімнастику. На його думку, грязелікування, масаж і лікування рухами - це принципово єдина процедура, що складається із двох етапів. Однак у кожному окремому випадку це питання вирішується індивідуально [14,15,18].
Розділ 3. Результати дослідження та їх обговорення
Активність шийного хребта та дитини взагалі оцінювали до після реабілітації. У цілому, як треба з рисунку 3.1, у результаті проведеної реабілітації рівень функціональної активності в групі дослідження приблизно в 2 рази перевищив контрольне значення. Ще більш виражені розходження виявилися при оцінці рівня обслуговування пацієнтів. Після реабілітації цей рівень у групі дослідження виявився більш, ніж в 6 разів вище контрольного значення (див. рис. 3.2). Із цих даних бачимо, що приріст активності контрольного пацієнта в більшості випадків не досягав рівня, що дозволяє пацієнтові самостійно виконувати ту або іншу функцію. У той же час, функціональний приріст, відзначений у пацієнтів у групі дослідження, був настільки значимим, що робив їх набагато менш залежними від сторонньої допомоги. Відповідно до цих даних, у пацієнтів у групі дослідження був відзначений виражений приріст м'язової сили (див. рис. 3.3). За весь період спостереження випадків реверсії зафіксовано не було.
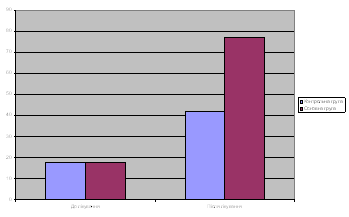
Рис. 3.1. Активність основних психомоторних функцій у дітей до й після реабілітації.
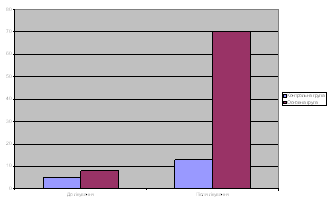
Рис. 3.2. Рівні обслуговування дітей до й після реабілітації.
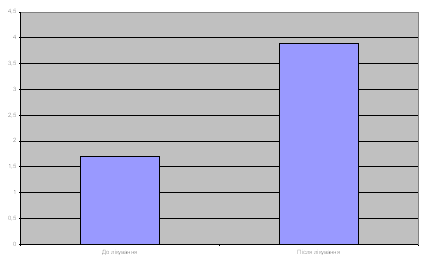
Рис. 3.3. М'язова сила дітей
Результати огляду й пальпації показують, що всі рефлекторні порушення хребта відбуваються в сегментах L2 – C3.
Зміни в шкірі : уздовж хребетного стовпа ліворуч і праворуч (C4, D3-5 , D10 - L 2 ).
Зміни в сполучній тканині: від хребетного стовпа ліворуч і праворуч на рівні L2 - C3 залежно від патології.
Зміни в м'язах: ремінний м'яз голови (C3), трапецієподібна, верхній відділ (C3-4), що випрямляє тулуб (З3-4, D3-5, D10-12) , найширша м'яз спини (D4-6), більша сіднична (S1-3) подвздошно-пояснична (D11 - L1).
Зміни в окісті : область хрестця, сіднична кістка, остисті відростки хребта, ребра, подвздошна кістка, лопатки, грудина, великий рожен, лонне зчленування.
Максимально чутливі крапки : залежно від локалізації змін у різних відділах хребетного стовпа з'являються зміни в сполучній тканині, м'язах у вигляді найбільш хворобливих крапок (частіше ци-хай-шу (L3-4) по першій лінії, синь-шу (D5-6) по першій і другій лінії, да-чжу (З3-4) – по першій лінії [20].
До реабілітації в групі дослідження з 13 пацієнтів 4 не мали координовану м'язову активність, що втримує голову у вертикальному положенні. Невиконання (0 балів) і неповне виконання (5 балів) даної функції мало місце у 5 і 6 пацієнтів, відповідно. У результаті проведеної реабілітації 9 (87%) з 11 пацієнтів стали самостійно втримувати голову. У контрольній групі з 12 пацієнтів, що самостійно не виконували цю функцію (2 мали по 0 і 10 по 5 балів), тільки 3 (21%) стали впевнено виконувати її.
В групі дослідження всі 13
пацієнтів були не здатні тримати іграшку в руці (12 мали по 0 і 3 по 5 балів).
У результаті лікування 11 пацієнтів стали самостійно виконувати цю функцію. У
контрольній групі з 13 пацієнтів (10 мали по 0 і 3 по 5 балів) тільки у 2 був відзначений
приріст функціональної активності, що дозволив їм самостійно тримати іграшку в
руці.
У результаті реабілітації з 12 вихідних пацієнтів, що не повертаються (11 мали
по 0 і 1- 5 балів) 10 стали самостійно виконувати цю функцію. У контролі з 13
пацієнтів (12 мали по 0 і 1 по 5 балів) жоден не досяг такого результату.
До реабілітації 13 дітей
(10 мали по 0 і 3 по 5 балів) у групі дослідження й 13 пацієнтів у контролі (11
по 0 і 2 по 5 балів) не могли самостійно сидіти. Після реабілітації втримувати
себе в сидячому положенні стали 7 пацієнтів, що одержали клітинну терапію й
тільки 2 у контролі.
Вихідних 13 пацієнтів у групі дослідження (11 мали по 0 і 2 по 5 балів) і всі
13 у контролі (12 мали по 0 і 1 по 5 балів) не могли самостійно стояти. Після
реабілітації 5 чоловік у групі дослідження стали виконувати цю функцію. У
контролі жоден пацієнт не досяг такого результату.
До реабілітації 13 пацієнтів у групі дослідження (12 мали по 0 і 1 по 5 балів) і всі 13 у контролі (12 мали по 0 і 1 по 5 балів) не могли ходити. Після реабілітації 2 дітей у групі дослідження стали самостійно пересуватися. У контролі жоден пацієнт не досяг рівня функціонального відновлення, що дозволив би йому ходити без сторонньої допомоги.
12 дітей у групі
дослідження (10 мали по 0 і 2 по 5 балів) і 12 пацієнтів у контролі (10 мали по
0 і 2 по 5 балів) не концентрували свій погляд на іграшці. Після реабілітації
здатність стежити за іграшкою з'явилася у 11 пацієнтів, що одержали клітинну
терапію й тільки в 1 у контролі.
До реабілітації 11 дитин в групі дослідження (10 мали по 0 і 1 по 5 балів) і 12
пацієнтів у контролі (7 мали по 0 і 5 по 5 балів) не розуміли звернену до них
мову. Після реабілітації розуміння мови було відзначено в 11 пацієнтів і тільки
в 3 у контролі.
У 7 пацієнтів мало місце збіжна косоокість центрального генезу. У результаті реабілітації у 3 пацієнтів косоокість купіровалась, в інших залишилася на колишньому рівні.
Курс фізичної реабілітації вплинув на стан опорно-рухового апарата: глибину шийного й поперекового вигину й гнучкості хребта. Так, глибина шийного вигину в 1-й день 32,6 +0,7 мм склала, на 10-й день 31,4 +0,7 мм (р<0,05) і на 20-й день 30,2 +0,8 мм (р<0,05), таким чином, позитивна динаміка в результаті реабілітації склала 2,4+0,65 мм (р<0,05),що на 7,4% краще в порівнянні з першим днем досліджень.
Глибина поперекового вигину обстежених також змінилася в результаті проведеного курсу ЛФК. Глибина поперекового вигину в 1-й день реабілітації склала 55,9 +1,5 мм, на 10-й день -53,9 +1,08 мм (р<0,05) і на 20-й день - 51,9 +1,08 (р<0,05),таким чином, патологічно збільшені вигини зменшилися на 4,0 +0,65мм (р<0,05), що на 7,1% краще в порівнянні з першим днем реабілітації табл. 3.1.
Таблиця 3. 1. Вплив ЛФК на фізіологічні вигини.
|
№ п/п |
Глибина шийного вигину (мм) | Глибина поперекового вигину(мм) | ||||
|
1-й день |
10-й день |
20-й день |
1-й день |
10-й день |
20-й день |
|
| 1 | 33 | 32 | 30 | 60 | 58 | 56 |
| 2 | 30 | 29 | 28 | 55 | 52 | 50 |
| 3 | 30 | 29 | 28 | 56 | 54 | 52 |
| 4 | 29 | 28 | 27 | 50 | 48 | 45 |
| 5 | 31 | 30 | 29 | 58 | 56 | 55 |
| 6 | 40 | 38 | 37 | 63 | 60 | 56 |
| 7 | 34 | 33 | 32 | 53 | 52 | 50 |
| 8 | 36 | 35 | 34 | 60 | 57 | 55 |
| 9 | 34 | 33 | 31 | 58 | 56 | 55 |
| 10 | 29 | 27 | 26 | 49 | 47 | 45 |
|
32,6 ±1,2 |
31,4 ±0,7 |
30,2 ±1,2 |
55,9 ±1,5 |
53,9 ±1,08 |
51,9 ±1,08 |
|
| <0,05 | <0,05 | <0,05 | <0,05 |
Проведений курс ЛФК відбився на гнучкості хребта, що в 1-й день досліджень склала +15,3 +1,3 див, на 10-й день + 7,5 +0,75 див (р<0,05) і на 20-й день +1,4 +0,65 див (р<0,05),таким чином, показники гнучкості хребта покращилися на 90,85% (р<0,05) у порівнянні з першим днем досліджень табл. 3. 2.
Таблиця 3. 2. Вплив ЛФК на гнучкість хребта.
|
№ п/п |
Гнучкість хребта(див) | ||
| 1-й день | 10-й день | 20-й день | |
| 1 | +20 | +10 | +6 |
| 2 | +16 | +8 | +2 |
| 3 | +15 | +7 | 0 |
| 4 | +12 | +6 | 0 |
| 5 | +18 | +8 | +2 |
| 6 | +22 | +11 | +4 |
| 7 | +14 | +7 | 0 |
| 8 | +16 | +8 | 0 |
| 9 | +10 | +5 | 0 |
| 10 | +10 | +5 | 0 |
|
+15,3 ±1,3 |
+7,5 ±0,65 |
+1,4 ±0,65 |
|
| <0,05 | <0,05 |
Таким чином, аналіз представлених результатів відбиває позитивну динаміку функціональних показників хребта.
Відомо, що гнучкість - це здатність виконувати руху в суглобах з максимальною амплітудою. Підтримка достатнього рівня гнучкості необхідно для забезпечення ефективного руху тіла. Рух сегментів тіла відбувається при достатнім подовженні м'язів (антагоністів), протилежних м'язам, що виконують рух. Ригідність мускулатури обмежує подовження м'язів- антагоністів і, отже, знижує амплітуду руху сегментів тіла. Більше того, при здійсненні ригідною мускулатурою значної м'язової роботи може відбутися травма (Курпан Ю.И.,1990).
Отримані результати ми зв'язуємо з тим, що були використані два методи поліпшення гнучкості: зниження опору тугоподвижної мускулатури й збільшення сили м'язів- антагоністів. Зниження опору мускулатури можливо за рахунок збільшення довжини сполучної тканини або більше значної релаксації тугоподвижних м'язів. Для цього використалися вправи на гнучкість: пасивні, пасивно- активні й активні. Пасивні вправи виконувалися за допомогою інструктора або партнера, що своєю силою збільшує амплітуду рухів відповідного суглоба. Іноді використалася власна маса тіла, наприклад, при виконанні шпагату, для збільшення гнучкості в тазостегнових суглобах. Для розвитку гнучкості в поперековому відділі хребта використалися нахили тулуба вперед з торканням руками гомілок, стіп, підлоги по черзі, якщо ця вправа виконувати з гантелями воно носить активно- пасивний характер (Аулік І.В. 1990). При цих вправах відбувається тривале статичне розтягування м'язів. Статичне розтягування, як правило, припускає повільне збільшення довжини м'яза до виникнення відчуття легкого дискомфорту; при досягненні цього моменту м'яз утримуємо в такім положенні протягом 15-20 секунд, потім вправу повторюємо спочатку (Буків Ю.А., 2004).
Для збереження рівня гнучкості ми використали вправи на гнучкість один раз у день, наприклад, під час УГГ. Варто враховувати, що в ранкові годинники гнучкість зменшена. Тому щоб уникнути травм вправи на гнучкість виконуються тільки після достатньої розминки. Для збільшення гнучкості гімнастика проводилася 2 рази в день, під час занять УГГ і ЛФК (Попов С.Н.,1999). На заняттях ЛФК був використаний ще один метод по збільшенню гнучкості - це вправи для збільшення сили м'язів- антагоністів тугоподвижной групі м'язів. Метод спрямований на збільшення активної гнучкості.
Таким чином, у результаті проведених досліджень нами встановлено, що в результаті курсу ЛФК у дітей з порушенням постави спостерігалося поліпшення стану хребта, підвищилася силова витривалість м'язів тулуба, покращився стан кардио - респіраторної системи. Позитивний вплив фізичних тренувань на організм людини має багато підтверджень у літературі.
Фізичні вправи благотворно впливають у першу чергу на нервову систему. Нервові клітини одержують більше живильних речовин, кисню, краще розвиваються й энергичнее працюють. Кожне вироблене людиною рух викликається командою нервових центрів, які передають імпульси м'язам через рухові нерви. Нервова система не відразу виявляється здатної правильно управляти рухами людини. Для цього необхідні більш-менш тривалі вправи. Поступово, шляхом вправи, нервова система здобуває навичку точного керування рухами. Команди надходять саме тим м'язам, які найбільше точно й спритно роблять даний рух, а всі інші м'язи залишаються розслабленими. Завдяки цьому руху дитини стають вільними, граціозними й ощадливими. Організм витрачає рівно стільки енергії, скільки необхідно для того або іншого руху. Ця здатність нервової системи точно управляти роботою м'язів, називана координацією рухів, дозволяє швидше засвоювати нову фізичну роботу, робити неї точніше. Шляхом фіз. вправ розвивається також швидкість реакції. Це здатність нервової системи в найкоротший строк передавати імпульси м'язу й тим самим змусити її блискавично скоротитися. Якщо швидкість реакції достатня, то заняття ЛФК іде без напруги; якщо реакція недостатньо швидка, те нервова система, квапливо відсилаючи наказу м'язам, перенапружується. У результаті наступає нервове стомлення (Штеренгерц А.Е.,1989).
Заняття фізичними вправами й іграми виробляють почуття ритму, тобто вміння робити ряд рухів в однакові проміжки часу. Почуття ритму, уміння розміряти свої рухи в часі мають величезне значення. Наше серце працює строго ритмічно, також ритмічно подих, рух крові в судинах і т.д. Нерівномірні рухи змушують організм увесь час міняти ритм роботи внутрішніх органів, які повинні пристосовувати свою діяльність до умов, що змінюються. Тому неритмічні рухи швидше стомлюють і тим самим зменшують продуктивність праці. Нарешті, систематичні заняття фізичними вправами, рухливими іграми, регулярні прогулянки розвивають витривалість і, отже, підвищують рівень фізичного розвитку, зміцнюють здоров'я, виправляють дефекти постави й викликають ріст фізичної працездатності дітей і підлітків, сприяють поліпшенню розумової працездатності. Обсяг рухової діяльності повинен відповідати потребам дитячого організму; це допомагає зберегти працездатність протягом усього навчального року.
Крім того, у дитини під впливом фізичних вправ змінюється обсяг грудної клітини. Груди стають ширше, а ребра здобувають більшу рухливість, зміцнюють м'язи, що беруть участь в акті подихи. Це веде до збільшення життєвої ємності легенів. Поліпшується також склад крові. Завдяки рясному припливу кисню й живильних речовин збільшується кількість червоних кров'яних тілець, що попереджає розвиток недокрів'я. Кисень доставляється до клітин організму кров'ю, що одержує його в легенях. Чим більше організм вимагає кисню, тим швидше й у більшій кількості повинна приносити його кров до тканин. Тому під час фізичних вправ прискорюється кровообіг, серце працює энергичнее й швидше, подих стає більше глибоким і частим.
Фізичні вправи ефективно впливають і на травний апарат. Зі шлунка й кишечнику всмоктується тільки та кількість живильних речовин, який необхідно організму (для життєдіяльності й росту). Завдяки фіз. вправам розвиваються м'язи живота. Напруга м'язів живота сприяє спорожнюванню кишечнику. Вони беруть участь в акті подиху, сприяючи більше глибокому вдиху й видиху.
Таким чином, регулярні заняття, підкріплені сильними мотиваціями й постійний самоконтроль за поставою, створюють вогнище збудження в зоні рухового аналізатора, що за законом негативної індукції здатний придушити вогнище застійного, патологічного збудження в корі головного мозку, що й приводить до формування правильної постави й нового рухового стереотипу, а отже до зменшення патологічних вигинів, підвищенню працездатності, поліпшенню фізичного стану.
Заняття фізичними вправами, спортом повинні проходити через все життя як засіб профілактики й корекції порушень постави, як засіб зміцнення здоров'я. Короткострокові тренування малоефективні. Адже, як говорив Ромен Ролан, не можна перемогти раз і назавжди, перемагати треба щодня. І особливо важливо вчитися цьому з дитинства.
Висновки та рекомендації
На підставі поставлених завдань можна зробити висновки. Для реабілітації дітей була розроблена програма, яка включає додатковий догляд за дитиною, масажні вправи, комплексні гімнастичні заходи, а також додаткові заняття на розвиток уваги та рухливості.
Діти, що народилися шляхом операції кесарева розтину, мають потребу в додатковій увазі й ще більш уважному догляді. А подбати про дитину можна ще до його народження. У дітей, які відразу після пологів не відчули материнське тепло й захист, у більшості випадків складаються напружені відносини з батьками, заставляється установка на «завоювання любові». Треба допомагати маляті розвивати в собі відсутні якості. Масаж впливає на дитячий організм. У дитини, особливо грудного віку й у перші роки життя, поверхня шкіри стосовно маси тіла значно більше, ніж у дорослих. Тому під час масажу в центральну нервову систему направляється великий потік імпульсів. Психологи, педагоги звернули увагу на те, що перші мовні реакції в дитини виникають при поглажуванні ніг, живота. Масаж сприятливо впливає на фізичний і нервово-психічний розвиток дітей раннього віку, сприяє своєчасному виникненню рухових навичок і їхньому послідовному вдосконалюванню. Зміцнюючи організм і сприяючи загальному розвитку, масаж і фізичні вправи допомагають попередити захворювання.
Найважливішим результатом систематичних занять гімнастикою є нормалізація нервових процесів. Основні властивості цих процесів: сила, урівноваженість, рухливість - удосконалюються, що дуже важливо для правильного й гармонічного розвитку особистості.
У вихованні дітей не можна недооцінювати того, що рухи є для них основним джерелом радості, а гарний бадьорий настрій - основа міцного здоров'я. Кожної емоції відповідає особливий стан і особливий характер роботи серця й посудин: негативні емоції (сум, страх, гнів) викликають звуження посудин, що створює несприятливі умови для харчування тканин, радість розширює посудини, і при цьому створюються сприятливі умови для харчування й роботи органів.
Саме головне: масаж і гімнастика для дитини - не тільки лікувально-оздоровча процедура, але й задоволення. Помнете, що ваш настрій миттєво передається маляті; нехай щоденні заняття будуть радістю для вас обох.
Для об'єктивізації результатів дослідження нами було проведено контрольоване дослідження, у яке було включено 13 дітей народжених шляхом кесарева розтину (9 хлопчиків, 4 дівчинки). Показаннями до проведення клітинної терапії були тяжкі захворювання й наблагоприятний прогноз їх течії, а також відсутність ефекту від стандартного лікування. Протипоказаннями до проведення такого лікування вважалися хронічні й гострі інфекційні процеси, а також важкі супутні захворювання. Контрольна група була сформована з 13 дітей, що одержували протягом усього періоду спостереження комплексне стандартне лікування, у тому числі й медикаментозне. Вона формувалася по парному принципі - кожному пацієнтові групи дослідження був випадковим образом підібраний контрольний пацієнт із подібними клінічними характеристиками. У результаті такого підбора група дослідження й контрольна група були ретельно збалансовані по клінічних, прогностичних параметрах і за часом спостереження.
Проведений аналіз дозволяє за матеріалами дослідження визначити напрямки подальших перспективних наукових досліджень, пов’язаних із місцем та значенням фізичної реабілітації для дітей, народжених шляхом кесарева розтину; вдосконаленням довготермінових програм фізичної реабілітації з перспективою займатися фізичною культурою і спортом, вдосконаленням організаційної структури занять з фізичної реабілітації і вихованням основ здорового способу життя у цих дітей; стратегією співпраці лікувальних, освітніх, спортивних організацій.
У ході реабілітаційних заходів виявили позитивний вплив застосування курсу ЛФК на санаторно-курортному етапі реабілітації дітей середнього шкільного віку при порушенні постави.
1. Застосування курсу ЛФК у реабілітації дітей з порушенням постави вплинуло на зміну функціонального стану хребта.
- Гнучкість хребта збільшилася на 90, 85% (р<0,05).
- Глибина патологічно збільшеного шийного вигину зменшилася на 7,4% (р<0,05).
- Глибина патологічно збільшеного поперекового вигину зменшилася на 7,1% (р<0,05).
2. До кінця курсу реабілітації покращилися силові показники реабілітуємих.
- Силова витривалість м'язів спини зросла на 28,6% (р<0,001).
- Силова витривалість м'язів живота зросла на 37% (p<0,001).
- Показник динамометрії кисті збільшився на 29% (p<0,05).
- Силовий індекс відповідно збільшився на 20,6% (p<0,01.
3. За час реабілітації дітей з порушенням постави, під впливом фізичного навантаження покращилися функціональні показники дихальної системи.
- Величина проби Штанзі збільшилася на 20,7%(p<0,05).
- Величина проби Генчі збільшилася на 23,6% (p<0,05).
- Життєва ємність легенів збільшилася на 17,5% (p<0,01).
- Відповідно збільшився й життєвий індекс, тобто відношення ЖЕЛ/масі тіла, на 15,8% (p<0,01).
4. Результати досліджень, проведені протягом курсу реабілітації, показали позитивну динаміку досліджуваних показників опорно-рухового апарата й кардіореспираторної систем на тлі фізичного навантаження. Відповідно на тлі поліпшення функціонального стану й резервних можливостей організму відбулося підвищення фізичної працездатності (проба Руфье) на 20,3% (р<0,05).
Список використаної літератури
1. Абрамченко В.В. Активное ведение родов. - Санкт-Петербург.: Специальная литература, 1996. -С. 456-470.
2. Айламазян 3.К. Акушерство. - СПб.: Специальная литература, 1997. - С. 54-72.
3. Акушерство / За ред.В.І. Грищенка. - Хар-ків:Основа,1996. - С.579-589.
4. Беккер С.М. Патология беременности. - Л.: МеН длитература, 1970. - С. 117.
5. Боднар М.В. Гемолитическая болезнь новорож-денного. - Київ: Здоров"я, 1968. - С. 296-305.
6. Бодяжина В.И., Жмакин К.А. Акушерство - М. :Медицина , 1979. - С.9-13.
7. Брази Б., Пеперел Р. Безплідний шлюб. - М.:Медицина, 1983. -С.14-61.
8. Васильева О.А., Лукушкина Е.Ф. Практика вскармливания детей первого года жизни после внедрения образовательной программы по питанию грудных детей в Нижнем Новгороде // Педиатрия. — 2002. — № 5. — С. 51-55.
9. Голота В.Я., Радзинский В.Е. Женская консуль-тация. - Киев: Здоров`я, 1983. - 206 с.
10. Григоренко А.П., Шатківська Н.С., Жилко О.Л. Сучасна технологія кесаревого розтину // Методичні рекомендації. - Хмельницький ЦНТЕІ.-2000.-7с.
11. Григоренко П.П., Приймак І.А., Григоренко А.П. Проблеми і перспективи кесарева розтину в сучасному акушерстві // Педіатрія, акушерство та гінекологія.-2000.-№1.-С.68-69. В праці здобувач опублікував розроблений спосіб кесаревого розтину, який склав основу дисертаційної роботи, зібрав клінічний матеріал. Співавтори приймали участь в впровадженні способу операції та технічному оформленні публікації.
12. Григоренко А.П., Прокопчук В.В., Жилко О.Л. Особливості оперативного розродження жінок з ожирінням // Вісник Вінницького державного медичного університету ім. М.І.Пирогова.-2000.-№2.-С.460-461. В опублікованій праці здобувач представив розроблений спосіб ушивання підшкірної клітковини під час кесаревого розтину у жінок з ожирінням, оформив роботу. Співавтори приймали участь в статистичному аналізі клінічного матеріалу.
13. Григоренко А.П. Особливості репарації післяопераційного рубця на матці після кесаревого розтину // Вісник морфології.-2000.-№2.-С.272-274.
14. Григоренко А.П. Показники імунітету у породіль після кесаревого розтину з інтраопераційною антибіотикопрофілактикою та відновленням крововтрати аутогемотрансфузією // Вісник Вінницького державного медичного університету ім. М.І.Пирогова.-2001.-№1.-С.212-214.
15. Григоренко А.П. Ступінь крововтрати та способи її відновлення в залежності від різних методів кесаревого розтину // Вісник Вінницького державного медичного університету ім. М.І.Пирогова.-2001.-№2.-С.400-401.
16. Жарких А.В., Гребенников Е.П., Залізняк В.О. Акушерство і гінекологія.- К.: Здоров`я, 1994.- С.87-101.
17. Жорданиа И.Ф. Учебник акушерства.-М.:Медицина, 1964.- С.61-71.
18. Жученко П.Г., Тарасюк В.І. Акушерство. - Київ:Здоров`я, 1995. - С. 32-50.
19. Запорожан В.М., Цегельський М.Р. -Акушерствоі гінекологія. - К.: Здоров`я, 1996.-С.4-9,17-24.
20. Запорожан В.М. Акушерство і гінекологія: В 2 т.- К.: Здоров`я, 2000.- Кн.1.- 431 с.
21. Иванов А.А., Ланковиц А.В. Акушерский фантом.- М: Медицина, 1952. - С. 10-48, 69-76.
22. Иванова О.Г., Шалина Р.И., Курцер М.А, Клименко П.А., Карганова Е.Я. Кесарево сечение в анамнезе. Выбор метода родоразрешения // Российский вестник акушера-гинеколога.- 2003.- №2.- С.229-232.
23. Конь И.Я., Сорвачева Т.Н., Куркова В.И. Современная схема вскармливания детей первого года жизни // Педиатрия. — 1997. — № 3. — С. 61-65.
24. Конь И.Я., Фатеева Е.М., Сорвачева Т.Н. К дискуссии по проблемам вскармливания детей первого года жизни // Педиатрия. — 2003. — № 1. — С. 69-74.
25. Малиновский А.С. Оперативное акушерство.-М.: Медицина, 1974. - С. 268-274.
26. Майданник В.Г., Смиян И.С. Некоторые проблемные вопросы естественного вскармливания детей первого года жизни с позиций доказательной медицины // Педиатрия. — 2003. — № 1. — С. 56-63.
27. Марушко Ю.В., Московенко О.Д., Таринська О.Л. та співавт. Особливості харчування дітей першого року житя, жителів м. Києва та сільської місцевості в сучасних умовах // Актуальні проблеми педіатрії на сучасному етапі: Матеріали 11-го з'їзду педіатрів України. — Київ, 2004. — С. 90-91.
28. Михайленко Е.Т., Бублик-Дорняк Г.М. Патологи-ческое акушерство. -К.: Вища школа, 1976. - С. 19-23.
29. Наказ №4 "Про надання медичної допомоги новонародженим в Україні" від 1996 року.
30. Особливості рододопомоги у жінок з пізніми гестозами / Григоренко П.П., Якубовський А.Ф., Григоренко А.П., Жилко О.Л., Галайко О.П. // Зб. наукових праць Асоціації акушерів-гінекологів України. – Київ.- 2000.-С.73-74.
31. Отт В.Д., Тутченко И. Пути повышения частоты и продолжительности грудного вскармливания // ПАГ. — 1995. — № 4.— С. 22-24.
32. Петченко А.И. Акушерство. - К.: Госмедиздат,1956. - С. 185-189, С. 319-323.
33. Полякова Г.П. Гемолитическая болезнь новорож-денного. / В кн.: Многотомное руководство по акушерству и ГИНЄКОЛОГИИ.-Т.З. - М.: Медгиз, 1969. - С. 809-827.
34. Практическое акушерство / Подред.А.П.Николаева.- К: Здоров`я, 1968. - С.37-46.
35. Профілактика гемотрансфузійних ускладнень при абдомінальному родорозрішенні / Григоренко П.П., Приймак І.А., Якубовський А.Ф., Григоренко А.П., Закревський Ю.В. // Зб. наукових праць Асоціації акушерів-гінекологів України. – Київ.- 1999.-С.38-39.
36.&nbp; Роль та місце кесаревого розтину при передчасному розродженні/Григоренко А.П., ЖилкоО.Л., Якубовський А.Ф., Шинкарчук В.В. // Зб. наукових праць Асоціації акушерів-гінекологів України. – Київ.- 2001.-С. 168-171.
37. Савельева Г.М., Сичинава Л.Г. Акушерство игинекология. - М.: Медицина, 1997. - С. 240-244.
38. Серов В.Н., Маркин С.А. Критические состояния в акушерстве: Руководство для врачей.- М.: Медиздат, 2003. - 704 с.
39. Серов В.Н., Стрижаков А.Н., Маркин СА. Практи-ческое акушерство.- М.: Медицина, 1989. - С. 311-316.
40. Синельников Р.Д. Атлас анатомии человека. Т.ІІ. -М.: Медицина, 1979. - С. 205-230, 342-348.
41. Сироджа И.Б. Структурно-аналитический метод машинного распознавания объектов с разнотипными признаками / В кн.: Теория R функций и актуальные проблемы прикладной математики, Киев.- Наукова думка.- 2002.- 210 с.
42. p; Сироджа И.Б. Диагностические модели динамических систем / В кн.: АСУ и приборы автоматики, 2003. -112 с.
43. Сольский Я.П., Степанковская Г.К. Организация акушерско-гинекологической помощи. - Киев: Здоров`я, 1980. - 142 с.
44. Спосіб операції кесаревого розтину: Патент на винахід 36075 А Україна МКВ 6 А61В17/00/ Григоренко П.П., Григоренко А.П. (Україна).- №99905935, заявлено 29.10.1999, опубл. 16.04.2001.-Бюл. №3 (друга частина).-С.1.30. В оформленні патенту здобувач провів пошук на глибину 10 років по способам кесаревого розтину. Приймав участь в розробці способу операції та оформленні заявки. Співавтор організував впровадження винаходу в 4-х областях України.
45. Справочник по акушерству и гинекологии. / Подред. Г.К.Степанковской. - К: Здоров`я, 1997.- С.48-58.
46. Степанковская Г.К., Венцковский Б.М., Тимошенко Л.В. и др. Неотложные состояния в акушерстве и гинекологии. - К.: Здоров`я, 2000.- 672 с.
47. Сучасне ведення лактації та грудного вигодовування. Навчальний посібник / Р.О. Моісеєнко, Л.І. Тутченко, О.О. Костюк, Т.Л. Марушко. — К.: АКВІ-К, 2002. — 152 с.
48. Хірургічні аспекти акушерського перитоніту після кесарського розтину /Григоренко П.П., Онишко В.Ю., Якубовський А.Ф., Корандо Н.В., Польова С.П., Боцюра Д.І., Григоренко А.П. // Зб. наукових праць Асоціації акушерів-гінекологів України. – Сімферополь.- 1998.-С.75-77.
49. Хміль С.В. Акушерство. - Терно-піль:Укрмедкнига,1998. - С.12-33.
50. Чайка В.К. Основы репродуктивной медицины.- Донецк: ООО Альматео, 2001.- 608 с.
51. Чайка В.К., Дёмина Т.Н. Невынашивание беременности: проблемы и тактика лечения.- Севастополь: Верба, 2003.-261 с.
52. Чеботарьова В.Д., Майданник В.Г. Вигодовування та харчування здорових дітей раннього віку // Пропедевтична педіатрія. — Київ, 1999. — С. 448-537.
53. Шунько Е.Е., Шлемкевич О.Л., Лехновська Т.А. Результати моніторингу грудного вигодовування немовлят // Збірник наукових праць співробітників КМАПО ім. П.П. Шупика. — Київ, 2005. — Вип. 11, кн. 2. — С. 387-398.
Додат ки
Комплекс щоденних занять із дитиною для дітей у віці від 1,5 до 3 місяців
У цьому віці підвищений тонус м'язів рук і ніг і виявляються деякі вроджені рефлекси. Тому проводять тільки легеня поглажування, розтирання й деякі рефлекторні рухи, що виникають у відповідь на спеціально вироблені роздратування, що викликають прояви вроджених рефлексів (підошовний, спинний, ножний і інші).
1. Масаж рук (мал.3.1).
Вихідне положення дитини: на боці, ногами до краю стола. Поглажування. Лівою рукою піднімають нагору руку дитини, долонею правої руки роблять поглажування від кисті до плеча. 6-8 разів.
2. Масаж живота (мал. 3.2).
Вихідне положення: на спині. Поглажування. Долонею однієї руки або долонями обох рук по ходу годинної стрілки роблять кругове поглажування живота. 5-6 разів.
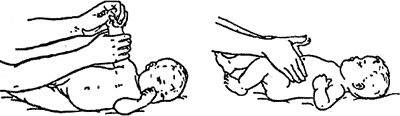
Рис .1. Масаж рук Рис. 2. Масаж живота. Поглажування.
3. Масаж ніг (мал. 3.3).
Вихідне положення: на спині, ногами до краю стола. Поглажування. Злегка притримуючи однією рукою ногу дитини за стопу, роблять долонею іншої руки поглажування по зовнішній і задній сторонах гомілки й стегна. 4-6 разів. Внутрішню поверхню стегна не масажують
4. Рефлекторна вправа - розгинання хребта (Рис. 3.4).
Вихідне положення: на боці, ногами до краю стола. Розгинання викликають, проводячи двома пальцями по обидва боки хребта в напрямку від сідниць до плечового пояса. Виконують по 2-3 рази в положенні на правому боці й на левом.
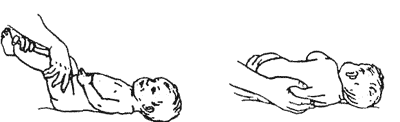
Рис. 3.3. Масаж ніг. Поглажування Рис.3.4. Рефлекторна вправа —
розгинання хребта(спинний рефлекс)
5. Масаж спини (мал. 3.5а, 5.5б).
Застосовують дитині з 2-місячного віку. Вихідне положення: на животі, ногами до краю стола. Поглажування. Роблять поглажування спини по напрямку від сідниць до шиї двома пальцями рук (мал. 5а) або тильними поверхнями кистей обох рук (мал. 3.5б). 4-6 разів.
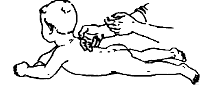
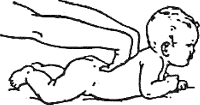
Рис. 3.5а, 3.5b. Масаж спини. Поглажування.
6. Рефлекторна вправа — піднімання голови (рефлекс положення) (Рис. 3.6).
Вихідне положення: на животі, ногами до краю стола. Дитини піднімають над столом на правій долоні, витягнуті ноги його підтримують лівою рукою знизу за стопи й нижні частини обох гомілок. При цьому відбувається рефлекторне відхилення голови назад і розгинання спини. 1-2 рази.
7. Масаж стіп (мал. 3.7).
Вихідне положення: на спині, ногами до краю стола.
а) Поглажування й розтирання пальців стопи. Долонями обох рук обхоплюють кожний палець стопи окремо й роблять поглажування - 4-5 разів, а потім розтирання - 2-3 рази.
б) Поглажування стопи. Підтримуючи вказівними пальцями обох рук злегка підняті стопи дитини, більшими пальцями роблять поглажування стопи по тильній її стороні в напрямку від пальців до гомілковостопного суглоба й навколо цього суглоба. 4-6 разів.
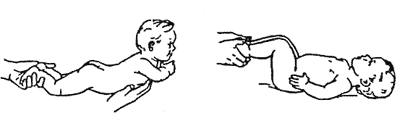
Рис. 3.6 Рефлекторна вправа Рис. 3.7 Масаж стіп
– піднімання голови (рефлекс положення)
8. Рефлекторна вправа - згинання й розгинання пальців стопи (підошовний рефлекс) (Рис. 3.8).
Вихідне положення: на спині, ногами до краю стола. Однією рукою злегка піднімають ноги дитини, захопивши їх вище гомілковостопного суглоба, і вказівним пальцем друг ой руки злегка надавлюють у кореня пальців на підошву дитини, чим викликають рефлекторне згинання пальців; потім проводять пальцем по зовнішньому краї стопи до п'яти, викликаючи рефлекторне розгинання пальців ноги. 3-4 рази.
9. Рефлекторна вправа - потанцовывание (ножний рефлекс) (Рис. 3.9).
Вихідне положення; дитини підтримують під мишки й ставлять на стіл спиною до себе. Від дотику. до щільної поверхні ноги дитини рефлекторно випрямляються в колінних і тазостегнових суглобах. 4-6 разів.
Загальна тривалість заняття - 5-6 хвилин.
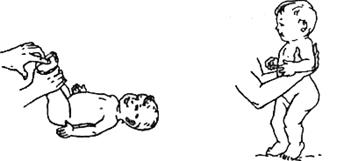
Рис. 3.8. Рефлекторна вправа — Рис. 3.9. Рефлекторна вправа — згинання й розгинання пальців стопи потанцовування (підошовний рефлекс) (ножний рефлекс)
Комплекс щоденних занять для дітей у віці від 3 до 4 місяців
У цьому віці вже встановлюється рівновага тонусу м'язів згиначів і розгибателів верхніх кінцівок, що дає можливість увести в комплекс пасивні рухи для рук. Дитині старше 3 місяців при масажі крім поглажування й розтирання вводять розмінку.
1. Масаж рук (мал.3.1).
Вихідне положення: на боці, ногами до краю стола. Поглажування. Лівою рукою піднімають нагору руку дитини, долонею правої руки роблять поглажування від кисті до плеча 6-8 разів.
2. Схрещування рук на груди - вправа пасивне (мал.3.10, 3.11).
Вихідне положення: на спині, ногами до краю стола. Дитині дають обхопити більші пальці рук дорослого й роблять згинання його рук у ліктьових суглобах, схрещуючи їх на груди (мал. 3.10).
Слідом за цим розгинають руки дитини й відводять їх у сторони (мал. 3.11). 4-6 разів.
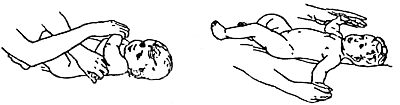
Рис. 3.10. Схрещування рук на груди Рис. 3.11. Розведення рук у сторони — пасивна вправа — пасивна вправа
3. Масаж живота (мал. 3.2, 3.12).
Вихідне положення: на спині, ногами до краю стола.
а) Поглажування. Долонею однієї руки або долонями обох рук по ходу годинної стрілки роблять кругове поглажування живота. 5-6 разів. (Рис. 3.2).
б) Розтирання. Роблять підставою долоні однієї рук і. 2-3 рази. (Рис. 3.12).
Не можна масажувати область печінки (праве підребер'я).
4. Масаж ніг (мал. 3.3, 3.13, 3.14).
Вихідне положення: на спині, ногами до краю стола.
а) Поглажування. Злегка притримуючи однією рукою ногу дитини за стопу, роблять долонею іншої руки поглажування по зовнішній і задній сторонах гомілки й стегна в напрямку від стопи до тазостегнового суглоба. 6-8 разів. (Рис.3.3).
б) Розтирання. Долонею роблять дрібні розтирання по зовнішній стороні гомілки й стегна в напрямку від стопи до тазостегнового суглоба. 5-6 разів (Рис.3.13).
Внутрішню поверхню стегна не можна масажувати.
в) Розтирання гомілки. Вказівним і більшим пальцями обох рук щільно обхоплюють гомілка дитини й одночасно роблять енергійне кільцеве розтирання в напрямку від стопи до коліна. 4-6 разів. (Рис. 3.14).

Рис. 3.12. Масаж живота. Рис.3.13. Масаж ніг.
Розтирання. Розтирання.
5. Рефлекторна вправа - поворот зі спини на живіт вправо й уліво (рис, 3.15).
Вихідне положення: на спині, ноги прямі. При втриманні дитини правою рукою за стопи, а лівою рукою за зігнуту в лікті праву руку маляти, шляхом повороту таза стимулюють поворот зі спини на живіт уліво. Для повороту дитини вправо треба лівою рукою обхопити його стопи, а правої — зігнуту в лікті ліву руку маляти. 1-2 рази в кожну сторону.
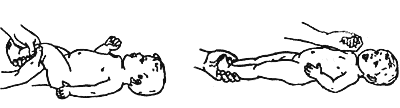
Рис. 3.14. Масаж гомілки. Рис. 3.15. Рефлекторна вправа
Розтирання. — поворот зі спини на живіт
6. Масаж спини (мал. 3.5а, 3.5б; 3.16, 3.17).
Вихідне положення: на животі, ногами до краю стола.
а) Поглажування. Роблять пальцями рук (мал. 3.5а) або тильними поверхнями кистей обох рук (мал. 3.5б).
б) Розтирання. Роблять середніми фалангами кистей рук, стислих у кулака. 4-6 разів. (Рис. 3.16).
в) Розмінка. Роблять кінцями 2-5-го пальців (вказівного, середнього, безіменного, мізинця) обох рук у вигляді напівкружних рухів з помірним натиском. 4-6 разів. (Рис. 3.17).
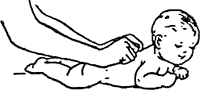
Рис. 3.16. Масаж спини. Рис. 3.17. Масаж спини.
Розтирання. Розмінка напівкружна.
7. Рефлекторна вправа — розгинання хребта й ніг (мал. 6).
Вихідне положення: на животі, ногами до краю стола. Дорослий, підводячи одну руку під живіт, а інший, утримуючи за ноги, піднімає дитини над столом. При цьому відбувається розгинання хребта й ніг, 2-3 рази.
8. Масаж стіп (мал. 3.7).
Вихідне положення: на спині, ногами до краю стола.
а) Поглажування стіп. Підтримуючи вказівними пальцями обох рук злегка підняті стопи дитини, більшими пальцями роблять поглажування тильної поверхні стопи в напрямку від пальців до гомілковостопного суглоба й навколо цього суглоба. 4-6 раз.
б) Розтирання пальців стопи. Долонями обох рук обхоплюють кожний палець стопи окремо й роблять рухи, що розтирають. 2-3 рази.
в) Вібрація. Напівзігнутими пальцями руки поплескують по стопі дитини. 4-6 разів.
9. Рефлекторна вправа - відведення й приведення стіп.
Вихідне положення: на спині, ногами до краю стола. Пальцем правої руки проводять із легким натиском по краї й навколо стопи дитини, починаючи від великого пальця (відведення) і навколо всієї стопи, потім починаючи від мізинця й навколо всієї стопи (приведення). 2-4 рази.
10. Рефлекторна вправа - потанцовування (ножний рефлекс) (Рис. 3.9).
Вихідне положення: дитини підтримують під мишки й ставлять на стіл спиною до себе. Від дотику до щільної поверхні ноги дитини рефлекторно випрямляються в колінних і тазостегнових суглобах. 4-6 разів.
Загальна тривалість заняття - 6-8 хвилин.