Реферат: Оказание первой помощи
Московский Энергетический Институт
(Технический Университет)
___________________________________________________________
АВТИ
Кафедра физической культуры
по теме: «Оказание первой помощи»
Выполнил: студент группы А-9-00
Ли Ю. М.
Москва, 2002 г.
ОГЛАВЛЕНИЕ
Введение
1. Перелом
2. Ожог
3. Потеря сознания
4. Гипертонический криз
5. Эпилепсия
6. Обморожение
7. Отравление
7.1. Отравление препаратами бытовой химии
7.2. Острые отравления алкоголем и его суррогатами
7.3. Отравление грибами
7.4. Отравление животными ядами
Заключение
Список литературы
ВВЕДЕНИЕ
Первая помощь – простейшие срочные и целесообразные меры для спасения жизни человека и предупреждения осложнений при несчастном случае, повреждений, внезапном заболевании. Эти меры проводятся до прибытия медработника или доставки пострадавшего в лечебное учреждение.
Немедленное оказание первой помощи особенно необходимо при остро развившихся, угрожающих жизни состояниях, таких как кома, кровотечение, отравление, утопление, шок, электротравма и др. От правильного оказания первой помощи нередко зависит успех дальнейшей медицинской помощи. Например, быстрое и правильное наложение повязки и шины при открытом переломе кости нередко предотвращает опасные осложнения (шок, инфекцию и т.д.); положение больного в бессознательном состоянии на животе с повернутой в сторону головой препятствует попаданию рвотных масс и крови в трахею и бронхи и наступлению смерти в ближайшие минуты от удушья.
Первая помощь включает в себя 3 группы мероприятий:
1. Немедленное прекращение действия внешних повреждающих факторов (электрического тока, сдавления тяжестью и т.д.) или удаление пострадавшего из неблагоприятных условий (извлечение из воды, горящего помещения и т.д.)
2. Оказание первой помощи в зависимости от характера повреждений.
3. Скорейшее обращение за медицинской помощью в ближайшее медицинское учреждение.
Для грамотного оказания первой помощи необходимо постоянное совершенствование медицинских знаний и навыков. В надлежащем порядке должны содержаться аптечки.
Правильно и своевременно оказанная первая помощь намного снижает опасность неблагоприятного исхода несчастного случая.
1. ПЕРЕЛОМ
Перелом – повреждение кости с нарушением ее целости. Различают врожденные и приобретенные переломы. Врожденные переломы редки, наступают чаще всего вследствие заболевания костей скелета плода.
Саму многочисленную группу приобретенных переломов составляют травматические, которые возникают от одномоментного воздействия чрезмерной механической силы при транспортной, производственной, боевой и других видов травм. Травматические переломы сопровождаются повреждением мягких тканей, окружающих кость. При нарушении целости кожи под воздействием травмирующего предмета или острого отломка кости образуется открытый перелом. Если целость кожи не нарушена, перелом называют закрытым.
Наиболее часты переломы длинных костей конечностей (плеча, предплечья, бедра, голени). Признаки перелома – резкая боль, невозможность движений в конечности, нарушение ее формы, длины по сравнению со здоровой. Иногда обнаруживается патологическая подвижность в месте перелома. В отличие от ушиба функция конечности нарушается немедленно – с момента травмы, кроме случаев неполных переломов (когда в кости образуется только трещина).
Полный перелом иногда (чаще на конечностях) сопровождается повреждением крупных сосудов, нервов, что ведет к обильному кровоизлиянию, побледнению, похолоданию кисти или стопы, потере их чувствительности, грозит омертвением конечности. При переломе ребра может пострадать легкое (проявляется кровохарканием). Первым, наиболее наглядным признаком перелома позвонка нередко бывает паралич, вызванный травмой спинного мозга. Бесспорным признаком открытого перелома служит выстояние в рану отломков кости, но оно бывает не всегда, поэтому каждый перелом, при котором имеется рана, пусть на вид и неглубокая, следует считать открытым.
Первая помощь заключается в транспортной иммобилизации стандартными шинами или подручным материалом.
Иммобилизация - создание неподвижности конечности или другой части тела при повреждениях и других тяжелых болезненных процессах, требующих покоя поврежденному органу. Различают иммобилизацию транспортную (временную) и лечебную (постоянную). Хорошая транспортная иммобилизация препятствует увеличению смещения отломков и уменьшает болезненность при перевозке пострадавшего и, следовательно, возможность возникновения травматического шока, особенно при переломе бедра, снижается. При переломе перенос и транспортировка пострадавшего даже на короткое расстояние недопустимы.
Основной вид транспортной иммобилизации конечностей – шинирование.
Стандартные транспортные шины сложной конструкции или простые из проволоки или фанеры, но фабричного изготовления применяют почти исключительно медработники (персонал машины скорой помощи и др.). В остальных случаях приходится пользоваться импровизированными шинами, сделанными из полос фанеры, твердого картона, отрезков тонких досок, палок, пучков прутьев и т. п. (рис.1)
|
|
|
|
|
|
а) б) в)
Рис. 1. Иммобилизация при помощи подручных средств: при помощи деревянных брусков (а), пучка прутьев и поясного ремня (б), полы пиджака (в).
При отсутствии подходящих подручных средств поврежденную руку фиксируют к туловищу косынкой или краем одежды (рубашкой, полой пиджака), а ногу прибинтовывают к здоровой ноге. Бинты можно заменить полотенцами, полосами какой-либо ткани.
Транспортную иммобилизацию производят как можно раньше; шину накладывают, как правило, поверх одежды и обуви, т. к., раздевая пострадавшего, можно причинить ему дополнительную травму; шину обертывают ватой или какой-либо мягкой тканью; накладывая шины на обнаженную поверхность тела, следует для предупреждения пролежней защитить костные выступы (лодыжки, мыщелки и т. п.) ватной или марлевой прокладкой. При наличии раны вначале на нее накладывают асептическую повязку (одежду лучше всего разрезать) и лишь после этого осуществляют иммобилизацию. Если возникает необходимость применить кровоостанавливающий жгут, его накладывают на конечность до шинирования, не прикрывая повязкой; при этом под жгут вкладывают записку, где указывают время его наложения. Нельзя допускать перетяжек конечности отдельными турами бинта, это может привести к нарушению в ней кровообращения. Чувство онемения, ползания мурашек, синюшность пальцев служат признаками сдавления кровеносных сосудов, а также нарушений кровообращения. В этих случаях бинт в местах сдавления разрезают или заменяют, а шину накладывают вновь. В холодное время года в целях предупреждения резкого охлаждения или отморожения конечность с наложенной шиной тепло укутывают.
Наиболее распространенная ошибка — использование слишком коротких шин, не обеспечивающих иммобилизации. Необходимо фиксировать не менее двух суставов, расположенных выше и ниже поврежденной области, чтобы исключить подвижность поврежденного участка. При неплотном прилегании шины к поврежденной конечности она не фиксирует место перелома, перемещается, вызывая дополнительную травматизацию.
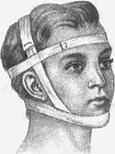
Транспортная иммобилизация головы и шеи показана при всех повреждениях черепа, тяжелых сотрясениях головного мозга, переломах шейных позвонков и обширных повреждениях мягких тканей. В качестве импровизированной шины можно использовать подкладной резиновый круг или камеру от автомобиля, мотоцикла. Нижнюю челюсть иммобилизуют с помощью твердого предмета, обернутого ватой, который помещают под подбородок и прибинтовывают к голове; целесообразно накладывать пращевидную повязку (рис. 2).
|
|
Рис. 2. Иммобилизация нижней челюсти с помощью пращевидной повязки.
Для иммобилизации шеи применяют картонный или ватно-марлевый воротник. Такой воротник не должен затруднять дыхание.
При повреждении верхней конечности ее можно подвесить на косынке или фиксировать к туловищу.
В случае перелома плеча при наличии шины ее накладывают от кисти до противоположной лопатки, при этом локтевой сустав фиксируют в согнутом (до90°) положении, что легко удается с помощью стандартной проволочной шины, которую можно соответствующим образом согнуть. Из подручных материалов сгибается только картон, но он недостаточно плотен, в связи с чем длинная картонная шина слабо фиксирует согнутый локтевой сустав. Поэтому при отсутствии стандартной проволочной шины лучше применить две импровизированные — одну от лопатки до локтя, другую от локтя до пальцев, после чего, согнув руку в локтевом суставе, ее фиксируют косынкой (рис. 3).
|
|
а) б) в)
Рис. 3. Иммобилизация при переломе плеча: на поврежденное плечо накладывают шину (а), прибинтовывают бинтом (б) или подвешивают на косынке (в).
|
|
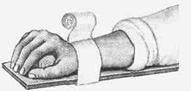
Травма предплечья требует наложения шины от пальцев кисти до локтевого сустава или середины плеча. Если нет подручных или стандартных шин, руку сгибают в локтевом суставе, поворачивают ладонью к животу и прибинтовывают к туловищу, а при отсутствии бинта — подвешивают с помощью косынки или полы одежды. При необходимости иммобилизации кисти в ладонь вкладывают туго свернутый ватно-марлевый валик или небольшой мяч и фиксируют предплечье и кисть к шине (рис. 4)
Рис. 4. Иммобилизация при переломе кисти.
Транспортную иммобилизацию позвоночника и таза производят, укладывая пострадавшего на твердую поверхность.
При переломах бедра создают неподвижность всей конечности (в тазобедренном, коленном и голеностопном суставах). Наиболее надежная И. достигается наложением двух шин: длинной — от подмышечной впадины до наружной лодыжки и короткой — от промежности до внутренней лодыжки. Стопу устанавливают под углом 90°. При повреждениях голени и стопы создают неподвижность в голеностопном и коленном суставах. Если никаких средств для И. ноги нет, приходится фиксировать пораженную конечность к здоровой, в этих условиях здоровая нога выполняет роль шины.
В случае открытого перелома, прежде всего, смазывают кожу вокруг раны спиртовым раствором йода и накладывают стерильную повязку.
Оказывая первую помощь не следует добиваться исправления деформации конечности. Подобные попытки мучительны для пострадавшего и, проводимые некомпетентными людьми, грозят повреждением сосудов и нервов. При открытом переломе совершенно недопустимо вправление в глубину раны выступающих на поверхность отломков кости, т.к. вместе с ними в глубокие ткани может внедриться инфекционное начало.
2. ОЖОГ
Ожог — повреждение тканей организма в результате местного действия высокой температуры, агрессивных химических веществ, электрического тока или ионизирующего излучения.
Если обожжено более 10—15% поверхности тела, то изменения, возникающие при этом в организме, называют ожоговой болезнью. В первые часы после ожога эти нарушения могут вызвать ожоговый шок. В основе его лежит нарушение кровообращения в жизненно важных органах, обусловленное уменьшением объема крови в кровеносном русле вследствие ее сгущения. Это связано с выходом жидкой части крови из системы кровообращения и истечением ее в области ожоговой поверхности. Ожоговый шок имеет большую продолжительность (до 48 часов). Позднее наступает отравление (интоксикация) организма продуктами распада обожженных тканей, а с момента нагноения ран — токсичными веществами, продуктами жизнедеятельности болезнетворных бактерий. Интоксикация сопровождается слабостью, высокой температурой тела, потерей аппетита, исхуданием, бессонницей, расстройствами психики. На этом фоне нередко возникают различные осложнения, наиболее частые и тяжелые из них — воспаление легких, язвенные поражения слизистой оболочки желудочно-кишечного тракта и заражение крови (сепсис).
Различают ожоги поверхностные, которые заживают самостоятельно, и глубокие, требующие для заживления пересадок собственной кожи, взятой с других участков тела. К поверхностным ожогам относят поражения кожи I, II и III - A степени. При них погибают поверхностные слои кожи, но сохраняются ростковый слой и так называемые придатки кожи: волосяные луковицы, потовые и сальные железы. Из них идет рост нового эпителия, и ожоговая рана заживает. При ожогах Ш - Б степени кожа поражается на всю глубину. Когда же повреждаются подкожная клетчатка, мышцы и кости, ожоги относят к IV степени. Ожоги Ш- Б и IV степени являются глубокими. Самостоятельно, путем рубцевания могут зажить глубокие ожоги, занимающие не более 1% поверхности тела.
Непосредственно после ожоговой травмы определить глубину поражения бывает трудно даже специалисту. Ожоги I степени представляют собой покрасневшие и припухшие участки кожи. При ожогах II степени появляются пузыри, наполненные прозрачной жидкостью светло-желтого цвета. Поверхность под ними очень болезненна. Глубина повреждения кожи при ожогах III степени выявляется в течение 5—7 дней. Сразу после травмы они выглядят как светло-серые или светло-коричневые участки кожи, чуть плотноватые на ощупь. При ожогах IV степени поверхность кожи коричневого цвета (при обугливании — черного), плотная, безболезненная.
Площадь пораженной ожогом поверхности тела определяют в процентах к общей поверхности тела или с помощью ладони, площадь которой равна приблизительно 1% всей поверхности тела. У детей соотношение частей тела по площади отличается от такового у взрослых за счет относительно большей поверхности головы. Ожоги до 10—15% поверхности тела называются ограниченными, так как при правильном лечении они не приводят к ожоговой болезни. Однако у детей и стариков она может развиться и при ожогах, занимающих 5—7% поверхности тела.
Первая помощь при ожогах пламенем начинается с тушения огня водой или путем прекращения доступа воздуха к горящей одежде; для этого пострадавшего закрывают одеялом, пальто или плотной материей. Нередко горящая одежда вызывает у человека панику, он теряет ориентацию, начинает метаться или бежит, тем самым усиливая пламя. В этом случае окружающие должны сбить его с ног, погасить пламя и освободить человека от тлеющей
одежды. При ожогах кипящими жидкостями или агрессивными химическими веществами с пострадавшего быстро снимают ту часть одежды, на которую они попали.
При ограниченном термическом ожоге следует немедленно начать охлаждение места ожога водопроводной водой в течение 10—15 мин. После этого на область ожога накладывают чистую, лучше стерильную повязку. Для уменьшения боли применяют обезболивающие средства (анальгин, амидопирин и т. п.), после этого необходимо обратиться к врачу. При обширных ожогах, после наложения повязок, напоив пострадавшего горячим чаем, дав обезболивающие и тепло укутав, его срочно доставляют в больницу. Если перевозка задерживается или длится долго, обожженному дают пить щелочно-солевую смесь (1 чайн. л. поваренной соли и 1/2 чайн. л. пищевой соды, растворенной в двух стаканах воды). В первые 6 часов после ожога человек должен получать не менее 2 стаканов такого раствора в час. При попадании на кожу агрессивных химических веществ их быстро смывают большим количеством воды, накладывают стерильную повязку и направляют пострадавшего и больницу. Следует категорически отказаться от все еще бытующей вредной рекомендации применять при ожогах мочу, т. к. в ней могут содержаться микробы, которые способны вызвать нагноение ожоговой поверхности.
3. ПОТЕРЯ СОЗНАНИЯ
Внезапная потеря сознания возникает вследствие недостаточного кровоснабжения мозга.
Может возникнуть в результате сильного психического воздействия (волнения, испуга, страха), от сильной боли при почечной, печеночной, кишечной колике, иногда развивается при тепловом или солнечном ударе, а также при резком переходе из горизонтального положения в вертикальное.
Чаще всего потеря сознания возникает у людей утомленных, голодных, перенесших инфекционное заболевание. Кроме того, потеря сознания может быть симптомом острых нарушений деятельности сердца или центральной нервной системы. Появляется резкая бледность кожи, глаза блуждают и закрываются, больной падает; зрачки суживаются, затем расширяются, на свет не реагируют. Конечности холодные па ощупь, кожа нередко покрыта холодным липким потом, пульс не прощупывается. Дыхание становится редким, поверхностным. При легких степенях бессознательное состояние продолжается 1—2 мин. или меньше, в других случаях оно может быть более продолжительным. При отсутствии выраженных изменений сердечно-сосудистой системы потеря сознания заканчивается благополучно: сознание возвращается, бледность кожи исчезает, дыхание, пульс нормализуются. Однако слабость, разбитость, недомогание и головная боль могут оставаться еще несколько часов. Потере сознания могут предшествовать слабость, головокружение, потемнение или мелькание в глазах, шум в ушах, онемение рук и ног. Часто приступ ограничивается этими ощущениями и полной потери сознания не наступает.
При потере сознания до приезда вызванной скорой помощи человека укладывают с низко опущенной головой, расстегивают стесняющую одежду, в помещении открывают окна для доступа свежего воздуха. К лицу и груди прикладывают полотенце, смоченное холодной водой, дают понюхать ватку, пропитанную нашатырным спиртом, уксусом, одеколоном, натирают этими средствами виски, согревают ноги грелками или растирают их чем-либо жестким. После возвращения сознания дают горячий крепкий чай или кофе. После потере сознания любой интенсивности следует обратиться к лечащему врачу.
4. ГИПЕРТОНИЧЕСКИЙ КРИЗ
Кризы - внезапное резкое ухудшение состояния больного, возникающее на фоне имеющегося заболевания.
Причинами криза могут быть переутомление, волнения и переживания, работа в неблагоприятной обстановке (шумное или душное помещение, неправильный режим работы и отдыха), колебания погоды, употребление противопоказанной больному пищи, например, жирных, жареных или соленых блюд, чрезмерное употребление алкоголя и курение.
Гипертонический криз наступает при быстром повышении артериального давления выше привычного для больного уровня. При этом появляются резкая головная боль пульсирующего характера, головокружение, расстройство зрения (появление перед глазами сетки, искр), шум и тяжесть в голове, тошнота, рвота. Часто больные жалуются на боли в сердце, иногда же испытывают лишь общее недомогание, ощущение дурноты, пошатывание при ходьбе. При появлении этих симптомов больной должен срочно обратиться к врачу.
До прибытия врача необходимо:
- обеспечить больному покой, постельный режим, под голову положить дополнительную подушку;
- поставить горчичники на икры ног;
- дать больному обычное для него лекарство, снижающее давление.
5. ЭПИЛЕПСИЯ
Эпилепсия – заболевание, проявляющееся приступообразными расстройствами сознания с судорогами. Степень выраженности этих признаков колеблется от полного выключения сознания до некоторого оглушения и от общих генерализированных судорог до автоматизированных (неуправляемых) движений в отдельной группе мышц.
Причиной эпилепсии является повышенная врожденная или приобретенная готовность мозга к развитию судорог. Началу болезни способствуют травмы, инфекции и другие вредные факторы. В ряде случаев устанавливается в предшествующих поколениях родственников.
Проявления эпилепсии разнообразны. Наиболее типичен большой судорожный припадок – падение с внезапной потерей сознания и тоническими судорогами (тело напрягается, вытягивается), а затем клоническими судорогами (многократное сокращение) всего тела. Примерно в половине случаев припадку судорог предшествует короткий (продолжительностью от 2-3 до десятков секунд) период предвестников – так называемая аура. Проявления ауры многообразны. Некоторые больные ощущают как бы дуновение ветра, другие могут испытывать головокружение, озноб, жар, ползание мурашек по коже, стеснение в груди, учащение сердцебиения, слуховые, зрительные и обонятельные галлюцинации. Иногда больной начинает проделывать однообразные автоматические движения – почесываться, перебирать лежащие вокруг себя вещи, топтаться на месте, кружиться.
При тонической судороге челюсти сильно сжимаются, при этом больной часто прикусывает язык. Вследствие сокращения всей дыхательной мускулатуры дыхание приостанавливается, появляется синюшность, особенно лица, которое становится иссиня-черным. Одновременно с возникновением судорог больной теряет сознание и падает. Через 20-30 сек непрерывное судорожное сокращение всей мускулатуры тела сменяется ее ритмическими подергиваниями (клонические судороги). При этом больной может биться головой и телом об пол, причиняя себе повреждения. Клонические судороги продолжаются 1-2 мин и затем прекращаются. В это время изо рта больного вытекает пенистая слюна, нередко окрашенная кровью в результате прикушивания языка. Иногда бывает непроизвольное отхождение мочи, кала. С прекращением судорог сознание восстанавливается не сразу.
Действия по оказанию первой помощи сводятся к тому, чтобы оберегать конечности и голову больного от ушибов, подложив под голову мягкие предметы. Не следует грубо удерживать конечности больного, так как это может привести к их травме. Чтобы больной не прикусил язык, нужно ввести между верхней и нижней челюстями ручку ложки или любой другой предмет, обернутый салфеткой, полотенцем, бинтом. Пуговицы на одежде больного должны быть расстегнуты, пояс снят.
После эпилептического припадка больному необходимо посетить невропатолога, который определит курс лечения.
6. ОБМОРОЖЕНИЕ
Обморожение — повреждение тканей тела под влиянием холода. Основная причина повреждения тканей — стойкие изменения в кровеносных сосудах, вызванные их длительным спазмом, который является защитной реакцией организма на охлаждение. Обморожение может произойти не только в морозную погоду, но и при температуре около нуля, особенно когда сыро и ветрено. В военное время при длительном пребывании людей в сырых окопах нередко у них наблюдались отморожения стоп, иногда даже при плюсовой температуре (так наз. траншейная стопа); аналогичные обморожения, связанные с длительным пребыванием пострадавших в воде, отмечены при авариях на судах, у рыбаков и т. д. (так наз. погружная, или иммерсионная, стопа). При длительном пребывании людей (особенно нетренированных, чувствительных к холоду) в таких условиях механизмы естественной терморегуляции не в состоянии поддерживать нормальную температуру периферических участков тела. В них постепенно замедляется, а затем прекращается кровообращение. Наступает момент, когда организм уже не может противостоять действию холода, и в тканях происходят глубокие изменения, ведущие к гибели клеток. Признаками спазма, достигшего опасной степени, являются потеря чувствительности и побеление кожи. Обморожению способствуют ношение тесной, затрудняющей кровообращение одежды и обуви, а также сырой одежды, обуви или перчаток, ослабление организма в результате болезни, кровопотери, состояние опьянения и т. д.
Обморожению чаще подвергаются пальцы рук и ног, нос, ушные раковины, щеки. Обморожение участков конечностей, расположенных выше голеностопного и лучезапястного суставов, а также крупных областей тела (ягодицы, живот и др.) происходит крайне редко, обычно при общем замерзании. Обмороженный участок тела имеет характерный вид: кожа бледная или синюшная, конечность производит впечатление окаменевшей. После согревания в области обморожения развивается отек, затем постепенно в зависимости от степени обморожения возникают воспалительные изменения, при тяжелых обморожениях — некроз (омертвение). По характеру поражения различают четыре степени обморожения: I — наиболее легкая, после согревания на участке обморожения развивается отек, кожа становится синюшной: II — более тяжелая, на коже появляются пузыри, наполненные прозрачной жидкостью; III — тяжелая, образующиеся на коже пузыри содержат кровянистую жидкость, через несколько суток на их месте появляются участки омертвения, которые затем отторгаются, после чего формируются рубцы; IV степень — крайне тяжелая, поражается не только кожа, но и мягкие ткани и даже кость, омертвевшие ткани мумифицируются (высыхают, сморщиваются, окрашиваются в темно-бурый цвет) и постепенно отторгаются, заживление при таком обморожении происходит в течение многих недель и даже месяцев.
Тяжесть обморожения зависит от продолжительности действия холода. Поэтому пострадавшего нужно как можно скорее согреть, поместив в теплое помещение, после чего при отморожении II—IV степени отправить в лечебное учреждение, предварительно тепло укутав. Позднее обращение к врачу, особенно при тяжелом обморожении, грозит весьма опасными осложнениями. До отправки в лечебное учреждение или до прибытия врача отмороженную конечность следует погрузить в теплую воду (t° 37— 40°) и очень осторожно растереть до покраснения кожи и восстановления ее чувствительности, затем наложить асептическую или чистую повязку. Вода должна быть не очень горячей, т. к. в связи с утратой чувствительности у пострадавшего возможен ожог пораженного участка. Ни в коем случае нельзя растирать отмороженный участок тела снегом или погружать его в холодную воду. Это является глубоким заблуждением, приводит к дальнейшему интенсивному охлаждению и усугубляет тяжесть последствий.
7. ОТРАВЛЕНИЕ
Острые отравления развиваются вследствие попадания в организм человека химических веществ различной природы в таком количестве, которое способно нарушить жизненно важные функции и создать опасность для жизни. Чем меньше количество (доза) химического вещества, способного вызвать отравление, тем больше его токсичность, т. е. ядовитость. Из опыта повседневной жизни хорошо известно, что многие химические препараты, принимаемые внутрь в определенных дозах, приводят к восстановлению различных функций организма, нарушенных болезнью, т. е. обладают лечебными свойствами. В то же время высокие дозы этих же веществ нередко оказываются токсичными. Таким образом, одно и то же химическое вещество может быть ядом и лекарством в зависимости от обстоятельств, при к-рых оно взаимодействует с организмом.
В зависимости от обстоятельств, при которых возникают острые отравления, различают отравления случайные и преднамеренные. Первая группа наиболее многочисленная. Она включает широко распространенные случаи передозировки лекарственных средств, особенно опасной при самолечении, алкогольной интоксикации при приеме внутрь больших доз этилового алкоголя и его суррогатов, ошибочного приема внутрь какого-либо химического вещества вместо лекарства или алкогольного напитка и др. Преднамеренные отравление менее распространены, но протекают наиболее тяжело, поскольку в этих случаях обычно принимаются заведомо большие дозы ядов, рассчитанные на самоубийство, - так называемые суицидальные отравления, совершаемые психически больными или неуравновешенными людьми.
Острые отравления могут быть бытовыми и производственными. Чаще встречаются бытовые отравления различными химическими препаратами, которые в виде лекарств и средств бытовой химии в большом количестве хранятся дома.
Острые отравления различаются также в зависимости от пути поступления токсического вещества в организм. Наиболее распространены пищевые отравления— в результате попадания яда через рот в желудочно-кишечный тракт, откуда он более или менее быстро всасывается в кровь и распространяется по всему организму. Возможны ингаляционные отравления при вдыхании паров токсического вещества, накожные — при проникновении ядов в организм через незащищенную кожу, полостные — при попадании ядовитого вещества в различные полости тела: носа, уха и пр. Наконец, инъекционные отравления возникают при введении растворов токсических веществ непосредственно в ткани или ток крови с помощью шприца или при укусах ядовитых насекомых и змей.
Химических веществ, вызывающих острые отравления, очень много:
· лекарственные препараты, используемые для лечения болезней, но в повышенной дозе обладающие токсическими свойствами;
· препараты бытовой химии, широко используемые в быту для различных хозяйственных и санитарных нужд, в целях личной гигиены и косметики;
· разнообразные ядохимикаты, применяемые для борьбы с вредителями сельского хозяйства;
· продукты промышленной химии, составляющие основу для производства различных синтетических материалов;
· упомянутые выше яды военной химии;
· разнообразные животные токсины и растительные яды, используемые человеком для приготовления лекарств.
Все эти многочисленные химические вещества проявляют свое токсическое действие на организм различными способами и в зависимости от этого делятся на раздражающие, прижигающие, кожно-нарывные, удушающие, снотворные, судорожные и другие яды. Большинство из них независимо от дозы и пути проникновения в организм обладают так наз. избирательной токсичностью, т. е. способностью воздействовать на строго определенные клетки и ткани, не повреждая при этом другие. В соответствии с этим выделяют кровяные яды, воздействующие преимущественно на клетки крови (угарный газ, селитра и пр.); нервные, или нейротоксические, яды, поражающие клетки центральной и периферической нервной системы (алкоголь, наркотики и пр.); почечные и печеночные яды, нарушающие функции этих органов (соединения тяжелых металлов, некоторые грибные токсины и пр.) сердечные яды, при воздействии к-рых нарушается работа сердца (некоторые растительные яды из группы алкалоидов); желудочно-кишечные яды (концентрированные растворы кислот и щелочей).
Способы оказания первой помощи зависят от характера отравления. Рассмотрим некоторые из них.
7.1. ОТРАВЛЕНИЕ ПРЕПАРАТАМИ БЫТОВОЙ ХИМИИ
В каждом доме имеется широкий ассортимент изделий бытовой химии, облегчающих ведение домашнего хозяйства. Неправильное использование этих препаратов, при к-ром они могут попасть в организм человека, применение их с целью опьянения приводят к тяжелому отравлению.
Препараты бытовой химии по своему назначению делятся на несколько групп: косметические средства, пятновыводители, инсектициды, моющие средства, лакокрасочные препараты и пр.
Наиболее многочисленную группу составляют косметические средства — лосьоны, одеколоны, восстановители для волос и др. В их состав входят этиловый алкоголь, амиловый, бутиловый спирты, крайне неблагоприятно действующие на нервную систему. При попадании этих препаратов внутрь может возникнуть состояние тяжелого алкогольного отравления с явлениями нарушения дыхания и сердечной деятельности. Даже в легких случаях отмечаются головные боли, головокружение, тошнота, расстройства деятельности жел.-киш. тракта (понос, боли в животе).
Инсектициды применяют в быту для уничтожения домашних паразитов и защиты от мух и комаров. Наиболее распространены хлорофос и карбофос. Эти препараты относятся к фосфорорганическим соединениям, способным вызвать серьезные острые и хронические отравления.
Тяжелые отравления вызывают широко распространенные в быту кислоты: 80% раствор уксусной (уксусная эссенция), соляная, содержащаяся в так наз. паяльной кислоте и в жидкости для мытья ванн, карболовая, щавелевая, входящая в состав средств для уничтожения пятен ржавчины. Из едких щелочей наиболее опасны каустическая сода, нашатырный спирт (водный раствор аммиака), едкое кали (калия гидроокись, КОН). Кроме того, растворы щелочей входят в состав таких распространенных в быту препаратов, таких как персоль и др. Большинство этих жидкостей бесцветны, некоторые не имеют и запаха. Вот почему, если они хранятся вместе с пищевыми продуктами, не в специальной посуде, а главное, не имеют этикеток, всегда есть опасность отравления. Особенно часто жертвами такой небрежности становятся дети.
Сразу же после попадания крепкой кислоты или щелочи в организм появляется сильная боль во рту, глотке, дыхательных путях. Ожог слизистой оболочки вызывает сильный ее отек, обильное отделение слюны, а резкая боль лишает пострадавшего возможности глотать. Во время вдоха слюна вместе с воздухом может затекать в дыхательные пути, затрудняя дыхание, вызывая удушье.
В таких случаях необходимо срочно вызвать скорую медпомощь, а до ее прибытия немедленно удалить слюну и слизь изо рта пострадавшего. Навернув на чайную ложку кусок марли, платок или салфетку, протирают полость его рта. Если возникли признаки удушья, проводят искусственное дыхание - лучше способом рот в нос, т. к. слизистая оболочка рта обожжена.
Довольно часто у отравившихся кислотами и щелочами бывает рвота, иногда с примесью крови, а порой и обильное кровотечение. Промывать самостоятельно желудок в таких случаях категорически запрещается, т. к. это может усилить рвоту, привести к попаданию кислот и щелочей в дыхательные пути. Рекомендуемое в такой ситуации промывание желудка с помощью специального зонда может выполнить только медработник. Пострадавшему можно дать выпить 2—3 стакана (не больше) воды, лучше со льдом, и, таким образом, разбавить попавшую в организм кислоту или щелочь и уменьшить их прижигающее действие. Ни в коем случае нельзя пытаться «нейтрализовать» ядовитые жидкости, т. е. давать соду при отравлении кислотами или кислоту при отравлении щелочами. При взаимодействии эти вещества образуют большое количество углекислого газа, что приводит к растяжению желудка, усилению боли и кровотечения.
Некоторые кислоты, в т. ч. уксусная, всасываясь в кровь, разрушают красные кровяные клетки — эритроциты. Организм лишается гемоглобина — основного переносчика кислорода. Нарушается деятельность жизненно важных органов, напр, развивается острая почечная недостаточность. У пострадавших с тяжелыми ожогами, которые всегда вызывают сильную боль, может развиться шоковое состояние, В ряде случаев нарастает удушье. Таких больных надо срочно отправить в леч. учреждение любым транспортом. Бороться с этими опасными осложнениями в домашних условиях невозможно.
Кислоту или щелочь, попавшую на кожу и слизистую оболочку глаз или губ, смывают большим количеством (1—2 л) воды. Можно это делать под струей водопровода или чайника. Щавелевая кислота попадая в организм, также приводит к острой почечной недостаточности. При этом образуются нерастворимые соли щавелевой кислоты, которые выпадают в почечных канальцах и закупоривают их.
В пятновыводители, применяемые для снятия жировых пятен, входят хлорированные углеводороды (трихлорэтилен, четыреххлористый углерод). Эти препараты при попадании внутрь поражают печень и почки, что может привести к печеночно-почечной недостаточности. Следует подчеркнуть, что иногда работа с четыреххлористым углеродом (чистка пятен) может вызвать ингаляционное отравление с развитием тех же осложнений, что и при приеме яда внутрь. Для лиц, находящихся в состоянии алкогольного опьянения, токсичность этого яда значительно возрастает.
При отравлении анилиновыми красителями наиболее типично поражение крови, которая теряет способность переносить кислород, что в ряде случаев влечет за собой тяжелые последствия. Видимые слизистые оболочки и кожа приобретают серо-синюю окраску, а кровь— шоколадный оттенок.
При всех отравлениях препаратами бытовой химии с выраженными проявлениями необходимо вызвать врача скорой помощи. До его прибытия нужно вызвать у больного рвоту, если он в сознании (за исключением случаев отравления кислотами и щелочами). Больных в бессознательном состоянии укладывают без подушки на живот, голову поворачивают в сторону. Это предупреждает при рвоте возможность попадания содержимого желудка в дыхательные пути.
При западении языка, а также при судорогах в бессознательном состоянии, когда челюсти крепко сомкнуты и препятствуют нормальному дыханию, необходимо осторожно запрокинуть голову и выдвинуть нижнюю челюсть вперед и вверх, чтобы пострадавший мог дышать через нос.
7.2. ОСТРЫЕ ОТРАВЛЕНИЯ АЛКОГОЛЕМ И ЕГО СУРРОГАТАМИ
Среди острых бытовых отравлений часто встречаются отравления алкоголем и его суррогатами. Алкоголь — яд наркотического действия, который может вызвать у человека не только опьянение, но и острое отравление, нередко опасное для жизни. Так обычно бывает после приема больших количеств алкоголя и его суррогатов (более 500 мл водки). Однако у людей, ослабленных болезнью, переутомленных, особенно у детей, даже малые дозы спиртного могут стать причиной отравления.
В легких случаях отравление этиловым алкоголем отмечаются заметное нарушение психической деятельности, учащение сердечных сокращений, умеренное повышение артериального давления, головокружение, тошнота, рвота. При тяжелых отравлениях происходят более глубокие нарушения деятельности центральной нервной системы вплоть до потери сознания.
В бессознательном состоянии нарушаются дыхание и сердечная деятельность, наблюдаются потеря болевой чувствительности, иногда судороги. Кожа становится холодной, влажной, лицо багровое, на склерах (белках) глаз ясно видны расширенные кровеносные сосуды. Из носа и рта выделяется много слизи и слюны, иногда в виде пены, бывают непроизвольные стул и мочеиспускание. Дыхание шумное, затруднено из-за попадания слизи и рвотных масс в дыхательные пути или западения языка. В некоторых случаях, когда количество принятого алкоголя слишком велико и угнетает дыхательный центр мозга, дыхание становится поверхностным, пульс учащенным, артериальное давление заметно снижается. Алкогольное отравление порой вызывает тяжелые осложнения. У человека, страдающего, например, сахарным диабетом, тяжелое алкогольное отравление может спровоцировать диабетическую кому. У больных гипертонической болезнью или атеросклерозом большие дозы алкоголя приводят иногда к нарушению мозгового кровообращения, инсульту или инфаркту миокарда. На другой день после приема этилового алкоголя снижена трудоспособность, нарушены координация и активное внимание, что приводит к травмам на производстве.
К суррогатам алкоголя относятся химические препараты, которые иногда принимают внутрь с целью опьянения в качестве заменителей этилового алкоголя. Различают ложные и истинные заменители алкоголя. Ложные — это технические жидкости, в состав которых этиловый алкоголь не входит (они содержат этиленгликоль, ацетон, метиловый спирт, дихлорэтан); истинные заменители содержат этиловый спирт, к ним относятся медикаменты (настойки заманихи и чемерицы, растирки и пр.), парфюмерные косметические средства (одеколоны, лосьоны, эликсиры).
Этиленгликоль входит в состав тормозной жидкости для автомобилей. В организме человека он разлагается до очень токсичных продуктов: гликолевой и щавелевой кислот. В результате поражается центральная нервная система — отмечаются резкое возбуждение, судороги, а затем и потеря сознания, нарушение дыхания и деятельности сердца. В связи с образованием нерастворимых солей щавелевой кислоты, закупоривающих почечные канальцы, развивается острая почечная недостаточность.
Во врачебной практике известно немало трагических случаев массовых отравлений этиленгликолем и метиловым спиртом, которые по ошибке принимались внутрь вместо этилового спирта, в результате чего люди погибали.
При попадании внутрь ацетона раздражается пищеварительный тракт и возникает длительно текущее воспаление слизистой оболочки желудка — гастрит.
Наиболее тяжелые поражения организма отмечаются при отравлении дихлорэтаном, который широко используется как растворитель для химической чистки одежды, для склеивания магнитофонной пленки и т. д. Он действует практически на все органы, в первую очередь на сердечно-сосудистую систему, печень и почки. Быстро развивается сердечно-сосудистая недостаточность, которая очень трудно поддается лечению; возникает бессознательное состояние с выраженными судорогами. Дихлорэтан — очень сильный яд.
Медикаменты, содержащие этиловый алкоголь, широко распространены в продаже и поэтому легко доступны населению. Настойки заманихи и чемерицы, используемые с целью опьянения, содержат вещества (сердечные гликозиды — вератрин, провератрин и т. д.), которые вызывают замедление сердечного ритма, что впоследствии может привести к развитию сердечной недостаточности.
Некоторые лекарства, предназначенные для наружного употребления, содержат в своем составе анестезин, который в токсических дозах может стать причиной поражения крови. Кровь при этом теряет способность переносить кислород к органам и тканям, наступает кислородное голодание организма. Кожа и слизистые оболочки становятся синего цвета, кровь приобретает шоколадный оттенок, как при отравлении анилином или селитрой.
Парфюмерные и косметические средства содержат этиловый алкоголь и при попадании внутрь вызывают преимущественно признаки алкогольного отравления. Вместе с тем выражено их раздражающее действие на слизистую оболочку желудка и печень, что может привести к развитию острого гастрита и гепатита.
Лица, страдающие алкоголизмом, употребляют и спиртовую морилку, предназначенную для обработки мебели. Кроме этилового алкоголя, она содержит красящее вещество нигрозин. При приеме ее внутрь, помимо явного отравления, кожа и слизистые оболочки прокрашиваются в синий цвет, который держится несколько месяцев как постоянное напоминание пострадавшему о недопустимости употребления заменителей алкоголя.
Вредное воздействие на организм оказывает самогон. При его изготовлении образуется большой процент сивушных масел, отрицательно влияющих на функции желудка и печени.
Меры первой помощи при отравлении любым суррогатом алкоголя в основном однотипны. Если больной в сознании, срочно очищают ему желудок, давая внутрь 3—4 стакана воды (лучше с добавлением в каждый стакан одной чайн. л. пищевой соды) и вызывают рвоту, надавливая ложкой на корень языка (делают это осторожно, чтобы не повредить слизистую оболочку глотки). После этого дают выпить крепкого чаю или кофе. Больным в бессознательном состоянии промывать желудок могут только медработники, обычно бригада скорой помощи. До ее приезда больного укладывают без подушки, лучше на живот, голову его поворачивают в сторону, чтобы избежать попадания в дыхательные пути рвотных масс при самопроизвольной рвоте; дают вдыхать пары нашатырного спирта.
Первая помощь при отравлении метиловым спиртом и этиленгликолем имеет свои особенности. Пострадавшему дают выпить, если он в сознании, 100—150 мл этилового спирта (водки). Тяжесть состояния при этом отравлении обусловлена продуктами распада метилового спирта и этиленгликоля в организме, а этиловый спирт замедляет этот распад, являясь хорошим противоядием.
Во избежание тяжелых отравлений категорически запрещается принимать внутрь любые заменители алкоголя, неизвестные спирты и лекарственные препараты, предлагаемые медицински необразованными лицами. Никогда нельзя определять вид химического препарата по цвету и запаху. Иногда это может стоить жизни.
7.3. ОТРАВЛЕНИЕ ГРИБАМИ
Острые отравления грибами довольно часты, особенно осенью и весной. Впрочем, отравления ими отмечаются в течение всего года. Это объясняется тем, что при возросшем увлечении сбором грибов и их массовой заготовке население недостаточно хорошо разбирается в них. Кроме того, к тяжелым последствиям может привести плохая обработка грибов или некачественное их приготовление.
Грибы — ценный продукт питания, обладающий высокими пищевыми качествами. На территории РФ растет около 100 видов съедобных грибов. По общепринятой классификации грибы делят на съедобные, условно съедобные, т. е. требующие специальной кулинарной обработки перед употреблением в пищу (сморчок, строчок, волнушка), и ядовитые, которые содержат специфический для данного вида грибной токсин (яд). Причинами острых отравлений обычно являются ядовитые или условно съедобные грибы.
Из ядовитых грибов наиболее распространены бледная поганка, мухомор, некоторые виды ложных опят, сатанинский гриб. Особенно тяжело протекает отравление бледной поганкой, при котором погибает до 90% отравившихся. Этот гриб содержит две группы ядовитых веществ: быстро действующий фаллоидин и медленно действующий, но более токсичный аманитин. Оба они вызывают тяжелое поражение печени и почек.
При отравлении бледной поганкой можно выделить 4 периода: скрытый (длится от 8 до 24 час. с момента употребления грибов); поражение желудочно-кишечного тракта(длится от 1 до 6 сут.), при этом организм в связи с поносом быстро теряет большое количество воды и необходимых для жизнедеятельности солей; нарушение функции печени и почек (начинается на 5—6-е сутки); выздоровление с постепенным восстановлением функции пораженных органов (если не наступила смерть).
Симптомы отравления обычно появляются после скрытого периода. Они возникают внезапно и быстро усиливаются (тошнота, рвота, боли в животе, понос, иногда с примесью крови и слизи). У детей отравления протекают наиболее тяжело, развивается печеночная недостаточность, часто со смертельным исходом.
Отравление мухомором — явление довольно редкое, т. к. эти грибы по их внешнему виду трудно спутать со съедобными. Содержащийся в мухоморах яд мускарин вызывает двигательное возбуждение, судороги, сужение зрачков, повышение слюноотделения и потливости, боли в животе, тошноту, неукротимую рвоту. В дальнейшем появляются бред, галлюцинации. Первые признаки отравления возникают через ½ —6 час. с момента употребления грибов.
Признаки отравления условно съедобными грибами (тошнота, рвота, понос) появляются через 1—3 часа после еды. Развивается оно под действием яда или в связи с плесневой и бактериальной инфекцией при употреблении грибов после неправильного хранения или плохой кулинарной обработки. Выздоровление на 1—2-е сутки.
При любом, даже очень легком, отравлении грибами или подозрении на него следует немедленно обратиться к врачу или доставить пострадавших в больницу. Оказывая помощь больным с острыми отравлениями грибами, необходимо помнить, что успех во многом зависит от своевременно начатого лечения независимо от первоначальной тяжести заболевания. До прибытия врача больному очищают желудок и кишечник и укладывают его в постель. Желудок промывают теплой водой, солевым раствором или слабым раствором марганцовокислого калия. Для очищения кишечника используют слабительное (касторовое масло или горькую соль), а для полного очищения — клизму. Потерю жидкости, вызванную рвотой и поносом, необходимо восполнить, поэтому больному дают выпить небольшими глотками подсоленную воду, которая ослабляет рвоту и тошноту, или крепкий чай. При отравлении грибами ни в коем случае нельзя употреблять алкогольные напитки, т. к. они способствуют более быстрому всасыванию в организм грибных ядов.
7.4. ОТРАВЛЕНИЕ ЖИВОТНЫМИ ЯДАМИ
В мире ежегодно от укусов ядовитых змей страдает более 1 млн. человек, при этом смертельные исходы составляют от 30 до 40 тыс. В США в год регистрируется до 5 млн. укусов членистоногих насекомых (пчел, пауков, скорпионов и пр.), при этом смертельных исходов от укусов пчел регистрируется в 3 раза больше, чем от укусов гремучих змей.
Отравления от использования в пищу различных ядовитых рыб составляют около 20 тыс., а число смертельных исходов — более 300 в год.
Животные и насекомые приобрели ядовитость в процессе длительного развития и приспособления вида к окружающей среде. Используемое ими в борьбе за существование «токсическое оружие»— яд — отличается большим разнообразием, способы его применения различны. Активный способ — введение яда в организм противника с помощью ядовитого жала (пауки, осы, пчелы), ядовитых зубов (змеи), ядовитых плавников (рыбы). Пассивный способ — накопление яда в некоторых органах и тканях, использование которых в пищу вызывает отравление.
Существует большое количество ядовитых змей. В РФ наиболее распространена гадюка различных видов, она водится в лесах, болотах северных широт. Нападение гадюки на человека носит, как правило, оборонительный характер. При укусе отмечаются местные болезненные явления. Пострадавшие жалуются на боль и жжение, быстро появляются припухлость, отечность и краснота, которые могут распространяться на всю конечность. Эти явления связаны с воздействием на организм человека содержащихся в составе яда ферментов, вызывающих повышенную проницаемость сосудов и пропотевание жидкой части крови в ткани. Тяжелые отравления сопровождаются повышением температуры тела, тошнотой и рвотой. Иногда, особенно у детей, возможны судороги, психические расстройства (бред) и падение сердечной деятельности.
При укусах других ядовитых змей, например, кобры и эфы, встречающихся в Средней и Южной Азии, преобладает общетоксическое действие. Особенно характерна быстро развивающаяся мышечная слабость, в т. ч. мышц гортани и языка, в результате которой пострадавший не может говорить и глотать. Наиболее грозный симптом — паралич дыхательных мышц, что напоминает действие обездвиживающего яда — кураре.
В качестве первой помощи при укусе ядовитой змеи следует незамедлительно выдавить из ранки первые капли крови и отсосать яд ртом, постоянно сплевывая слюну. Прижигание ранки и нанесение дополнительных разрезов вредны, поскольку они увеличивают опасность попадания в рану болезнетворных микробов, а наложение жгута (перетягивание конечности) выше места укуса запрещается, т. к. при этом в конечности нарушается кровообращение с резким увеличением местного отека и образованием обширных кровоизлияний. Важно сохранять неподвижность пострадавшей конечности, для чего проводят ее иммобилизацию, как при переломе костей, с помощью любых пригодных для этой цели подручных средств. Необходимо как можно раньше ввести противоядие — поливалентную противозмеиную сыворотку, которая имеется в лечебных учреждениях. Одновременно обычно вводят сыворотку против столбняка, т. к. ранка может быть «входным и воротами» для этой опасной инфекции. Во всех случаях укуса змей следует срочно обратиться к врачу ближайшей больницы или поликлиники.
Подобная же тактика первой помощи и лечения рекомендуется при укусах ядовитых насекомых, наиболее опасными из которых являются распространенные в Средней Азии и Крыму каракурт и тарантул. В отличие от укусов змей, при действии ядов этих насекомых на месте укуса образуется очень болезненное воспаление, поэтому пострадавшему для профилактики болевого шока необходимо дать внутрь обезболивающие средства (анальгин, ацетилсалициловую кислоту), а при их отсутствии — алкоголь (этиловый спирт 30% в дозе 50—100 мл).
Множественные укусы пчел или ос также могут представлять опасность для жизни человека, особенно в случаях повышенной к ним чувствительности. При этом, кроме местного отека тканей, отмечаются значительное повышение температуры тела, резкие головные боли, возможны судороги и расстройства сознания. В порядке первой помощи при появлении таких симптомов накладывают холодный компресс (пузырь со льдом) на голову, дают внутрь стакан очень крепкого и сладкого чая, 1 г ацетилсалициловой кислоты и срочно вызывают врача. При укусе пчел обязательно удаляют жало.
К ядовитым рыбам, обитающим в районах побережья Черного моря и Тихого океана, относятся морской ерш, морской кот, морской дракон, акула-катран. Этих рыб нельзя брать незащищенной рукой во избежание укола ядовитыми плавниками и колючками, после которого развивается болезненное воспаление.
Необходимо иметь также в виду, что ядовитыми свойствами обладает свежая (непросоленная) икра целого ряда промысловых рыб (маринки, усача, осетровых), — она вызывает явления пищевого отравления (рвота, понос, боли в животе). В порядке первой помощи промывают желудок, внутрь дают слабительное (сернокислую магнезию 30 г) и бесалол (1—2 таблетки).
Заключение
Итак, первая медицинская помощь представляет собой комплекс срочных первичных мероприятий по оказанию помощи при несчастных случаях или внезапных заболеваниях. От того, насколько быстро и качественно эта помощь будет оказана, нередко зависит жизнь человека. И невзирая на то, что оказание первой медицинской помощи входит в прямые обязанности каждого медицинского работника, тем не менее, необходимо, чтобы и широкие слои населения владели простейшими способами оказания первой, доврачебной помощи и могли бы при необходимости использовать свои навыки для оказания само- и взаимопомощи. Как показывает практика, множество человеческих жизней удается сохранить именно благодаря своевременно и качественно оказанной первой помощи.
СПИСОК ЛИТЕРАТУРЫ
1. Учебник санитарного инструктора. М., ВИ, 1996.
2. Инструкция по неотложной помощи при острых заболеваниях, травмах и отравлениях, часть 1. М, 1992
3. Учебник спасателя. МЧС России М, 1997.
4. Петровский В.И. Первая медицинская помощь. Популярная энциклопедия. М, "Большая Российская энциклопедия", 1994.
5. Потапов В Ф. Обучение населения приемам оказания медицинской помощи. М, "Медицина", 1983. 6
6. Руководство по медицинской службе ГО. М, 1983.