Реферат: Синдром Дисфагия. Принципы диагностики и лечения. Организация сестринского процесса
Реферат
по хирургии на тему
Синдром «Дисфагия». Принципы диагностики и лечения. Организация сестринского процесса.
Выполнила студентка 3-го курса
ЗФВМСО группы 59-04
Слесарева С.В.
Томск
2002
ПЛАН:
1. Понятие дисфагии.
2. Анатомия и физиология пищевода.
3. Перечень заболеваний, сопровождающихся дисфагией.
4. Рассмотрение частных вопросов, затрагивающих синдром дисфагии.
5. Организация сестринского процесса
6. Список использованной литературы
ПОНЯТИЕ ДИСФАГИИ.
Дисфагия – нарушение акта глотания, которое вызвано органическим или функциональным препятствием на пути продвижения пищи по пищеводу. Симптом часто определяют как чувство застревания в горле. При дисфагии больной не может проглотить пищу сначала твердую, а потом и жидкую. Чаще всего причиной дисфагии являются сужения пищевода вследствие ожога или другой какой-либо причины, поражение мышц, участвующих в акте глотания, сдавление пищевода опухолью или лимфатическими узлами. Временная дисфагия встречается при истерическом неврозе.
АНАТОМИЯ И ФИЗИОЛОГИЯ ПИЩЕВОДА.
I.Анатомия:
Пищевод - полая цилиндрическая трубка, соединяющая глотку с желудком и расположенная на уровне С6-Th11. Длина пищевода составляет примерно 25 см ( от глотки до кардиального отдела). Шейный отдел - 5 см, грудной отдел – 15 см, кардиальный отдел 3-4 см.
Отделы:
1. Шейный отдел. У взрослых простирается от уровня перстневидного хряща (С6) до яремной вырезки рукоятки грудины (Тh2). Длина около 5-8 см.
2. Грудной отдел - от яремной вырезки рукоятки грудины до пищеводного отверстия диафрагмы (Th10). Его длина 15-18 см. с практической точки зрения в грудном отделе пищевода целесообразна следующая топография:
· Верхняя часть - до дуги аорты.
· Средняя часть, соответствующая дуге аорты и бифуркации трахеи;
· Нижняя часть - от бифуркации трахеи до пищеводного отверстия диафрагмы.
3. Брюшной отдел. Длина 2.5 - 3 см. переход пищевода в желудок, как правило, соответствует Th11.
Строение:
1.Слизистая оболочка пищевода по всему его протяжению выстлана многослойным плоским эпителием (кроме дистальных отделов, где внутренняя поверхность пищевода покрыта однослойным эпителием ороговевающего типа). Слизистая оболочка в свободном состоянии образует продольные складки. Они придают просвету пищевода форму звездочки на поперечном разрезе.
2.Подслизистая основа содержит сосудистые сплетения и слизистые железы. Эта оболочка построена из рыхлой соединительной ткани, в связи с чем мышечная и слизистая оболочки рыхло связаны между собой.
3.Мышечная оболочка состоит из наружного (продольного) и внутреннего (поперечного) слоев. В верхней трети пищевода мышечная оболочка построена из поперечно-полосатой мускулатуры, в нижнем – из гладкомышечных клеток.
4.Соединительная оболочка состоит из рыхлой волокнистой соединительной ткани.
Двигательная иннервация:
В ней принимают участие парасимпатические (блуждающие нервы) и симпатические нервные волокна. Пищевод, желудок и кишечник имеют свой собственный нервный аппарат, состоящий из нервных сплетений , расположенных в подслизистой (майсснеровское сплетение) и мышечной (ауэрбаховское сплетение) оболочках.
Просвет пищевода:
Пищевод имеет следующие физиологические сужения:
1. Верхнее - у места перехода нижней части глотки в пищевод (С6-С7). Здесь расположен верхний сфинктер пищевода – мышца, расслабляющаяся при глотании.
2. Среднее - при перекресте с левым бронхом (Th4-Th5).
3. Нижнее - в месте прохождения пищевода через отверстие диафрагмы (Тh10). Здесь расположен нижний сфинктер пищевода, препятствующий забрасыванию кислого желудочного содержимого в пищевод.
II.Физиология
1. Физиологическое значение пищевода состоит в проведении пищи из полости глотки в желудок (глотательный рефлекс).
2. Верхний сфинктер пищевода расслабляется в момент глотания.
3. Перистальтика усиливается к нижнему отделу пищевода.
4. Нижний сфинктер пищевода расслабляется через 1-2,5 с после глотка. После прохождения пищевого комка в желудок, тонус нижнего сфинктера пищевода восстанавливается, и он закрывается.
ЗАБОЛЕВАНИЯ ПИЩЕВОДА, СОПРОВОЖДАЮЩИЕСЯ ДИСФАГИЕЙ:
· Нарушения моторики пищевода
· Дивертикулы пищевода
· Врожденная мембранная диафрагма пищевода
· Доброкачественные опухоли пищевода
· Рак пищевода
· Послеожеговая стриктура пищевода
· Инородные тела пищевода
· Рефлюкс-эзофагит
НАРУШЕНИЯ МОТОРИКИ ПИЩЕВОДА
Ахалазия кардии
Ахалазия кардии — нервно-мышечное заболевание всей гладкой мускулатуры пищевода, проявляющееся беспорядочной перистальтикой пищевода, нарушением прохождения пищевых масс в желудок, стойким нарушением рефлекторного открытия нижнего пищеводного сфинктера при глотании, дисфагией.
При ахалазии кардии изменяются тонус и перистальтика всего пищевода. Вместо распространяющихся к желудку перистальтических сокращений появляются непропульсивные (не обеспечивающие пассаж) волны, к ним присоединяются сегментарные сокращения стенки пищевода. Пища долго задерживается в пищеводе и поступает в желудок вследствие механического раскрытия нижнего пищеводного сфинктера под влиянием гидростатического давления столба жидкости над ним. Длительный застой пищевых масс, слюны и слизи в пищеводе приводит к значительному расширению его просвета, развитию эзофагита и периэзофагита, что усугубляет нарушения перистальтики пищевода.
Клиника. Для ахалазии характерна триада симптомов: дисфагия, регургитация, боли. Дисфагия — основной и в большинстве случаев первый симптом заболевания. В одних случаях она возникает внезапно среди полного здоровья, в других — развивается постепенно. Усиление дисфагии у большинства больных отмечают после нервного возбуждения, во время поспешной еды, при приеме плотной, сухой и плохо прожеванной пищи. У ряда больных степень дисфагии зависит от температуры пищи: с трудом проходит или не проходит теплая пища, а холодная проходит.
Больные постепенно находят приемы для облегчения прохождения пищи в желудок (ходьба, гимнастические упражнения, заглатывание воздуха и слюны, прием большого количества теплой воды и т. д.). При ахалазии кардии регургитация наступает через несколько часов после приема пищи, провоцируется наклонами туловища вперед пли горизонтальным положением тела. Моторика пищевода угнетена, а сегментарные сокращения отсутствуют.
Регургитация в положении лежа и при сильном наклоне туловища вперед обусловлена механическим давлением содержимого пищевода на глоточно-пищеводный (верхний пищеводный) сфинктер и его растяжением. Ночная регургитация связана с некоторым снижением тонуса верхнего пищеводного сфинктера. Однако у большинства больных боли возникают при переполнении пищевода и исчезают после срыгивания или прохождения пищи в желудок. У части больных возникают приступы спонтанных болей за грудиной по типу болевых кризов.
Нередкими осложнениями ахалазии бывают повторные аспирационные бронхопневмонии, абсцессы легких, пневмосклероз. Особенно часто эти осложнения встречаются у детей.
Диагностика. Рентгенологически при ахалазии кардии терминальный отдел пищевода обычно имеет закругленную форму, его суженная часть нередко располагается эксцентрично, характерен симптом нависания стенки пищевода над сужением. Холинолитики на кардию не действуют, а начало опорожнения пищевода зависит от высоты столба бариевой взвеси и наступает при повышении гидростатического давления (положительная проба Хурста).
При эзофагоскопии выявляют утолщенные складки слизистой оболочки, участки гиперемии, эрозии, изъязвления. Как правило, конец эзофагоскопа удается провести через суженный участок, что подтверждает преимущественно функциональный характер изменений. Слизистая оболочка в месте сужения чаще всего не изменена.
Эзофаготонокимография является основным методом ранней диагностики ахалазии, так как нарушения сократительной способности пищевода и нижнего пищеводного сфинктера возникают значительно раньше клинических симптомов заболевания. Исследование проводят многоканальным зондом с резиновыми баллончиками или «открытыми» катетерами, регистрирующими сокращения пищевода и изменения внутрипищеводного давления. В норме после акта глотания по пищеводу распространяется перистальтическая волна, нижний пищеводный сфинктер в этот момент открывается и давление в пищеводе падает. После прохождения перистальтической волны сфинктер вновь закрывается. При ахалазии кардии отсутствует рефлекторное расслабление нижнего пищеводного сфинктера при глотании и остается без изменений внутрипросвстное давление.
В сомнительных случаях для подтверждения диагноза ахалазии используют фармакологические пробы. Нитроглицерин, амилнитрит у больных с нарушениями моторики пищевода снижают тонус мышечной оболочки пищевода и нижнего пищеводного сфинктера, что облегчает прохождение содержимого пищевода в желудок. Введение холинотропных лекарственных препаратов (ацетилхолина, карбахолина) оказывает стимулирующее действие на мышечный слой пищеводной стенки и на нижний пищеводный сфинктер. При кардиоэзофагеальном раке и органических стенозах пищевода обе пробы бывают отрицательными.
Лечение. Консервативную терапию при ахалазии применяют только в начальных стадиях заболевания, а также используют как дополнение к кардиодилатации и при подготовке больных к оперативному лечению. Пища должна быть механически и термически щадящей. Питание дробное, последний прием пищи за 3—4 ч до сна.
Уменьшения дисфагии в I—II стадиях заболевания можно добиться применением нитропрепаратов, ганглиоблокаторов, антагонистов кальция — нифедипина (коринфара, или фенигидина) и др. При эзофагите применяют промывание пищевода слабым раствором антисептических средств.
![]()
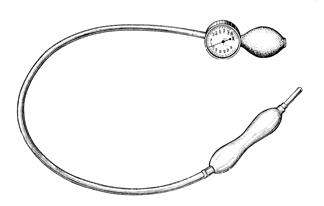 Основным методом лечения ахалазии
является кардиодилатация с помощью баллонного пневматического кардиодилататора
(рис.1). Она заключается в насильственном растяжении суженного участка
пищевода. Кардиодилатацию можно проводить в любой стадии заболевания. Противопоказаниями
к ее применению являются портальная гипертензия с варикозным расширением вен
пищевода, выраженный эзофагит, заболевания крови, сопровождающиеся повышенной
кровоточивостью.
Основным методом лечения ахалазии
является кардиодилатация с помощью баллонного пневматического кардиодилататора
(рис.1). Она заключается в насильственном растяжении суженного участка
пищевода. Кардиодилатацию можно проводить в любой стадии заболевания. Противопоказаниями
к ее применению являются портальная гипертензия с варикозным расширением вен
пищевода, выраженный эзофагит, заболевания крови, сопровождающиеся повышенной
кровоточивостью.
Пневматический кардиодилататор состоит из рентгеноконтрастной резиновой трубки-зонда, на конце которого укреплен гантелевидной формы баллон. Давление в баллоне создают грушей и контролируют манометром. В начале лечения применяют расширители меньшего размера и создают в них давление 180—200 мм рт. ст., в последующем применяют баллоны большего диаметра и постепенно увеличивают в них давление до 300—320 мм рт. ст. Длительность процедуры растяжения пищевода составляет 30—60 с, промежуток между сеансами — 2—4 дня. В последнее время применяют дилатацию в течение 2 дней, повторяя эту процедуру 5—6 раз. Рецидив наблюдается у 10% больных. Обычно во время растяжения больные испытывают умеренную боль за грудиной и в подложечной области. После процедуры больным назначают постельный режим и голод на 2—3 ч до исчезновения боли.
Хирургическое лечение проводят по следующим показаниям: 1) невозможность проведения кардиодилатации (особенно у детей); 2) отсутствие терапевтического эффекта от повторных курсов кардиодилатации; 3) рано диагностированные разрывы пищевода, возникающие во время кардиодилатации; 4) амотильная форма (III—IV стадия по Б. В. Петровскому); 5) подозрение на рак пищевода. Хирургическому лечению подлежат 10—15% больных ахалазией.
В настоящее время применяют внеслизистую кардиомиотомию, т. е. экстрамукозную кардиотомию Геллера из абдоминального доступа: на зонде продольно рассекают мышечную оболочку терминального отдела пищевода на протяжении 8—10 см. Кардиотомию Геллера сочетают с фундопликацией по Ниссену для предупреждения развития пептического эзофагита. У 90% больных результаты операции хорошие.
Кардиоспазм
Считается, что при кардиоспазме поражается парасимпатический отдел вегетативной нервной системы, в основном интрамуральный аппарат—ауэрбахово сплетение, а также волокна блуждающего нерва. В результате поражения нервно-рефлекторной дуги нарушается рефлекс раскрытия кардии. Необходимо отметить, что нарушение рефлекса раскрытия кардии и нарушение моторики пищевода — два процесса, протекающих одновременно.
Клиника кардиоспазма весьма характерна.. Начало кардиоспазма чаще внезапное, тогда как при ахалазии крдии больные чаще отмечают постепенное развитие болезни. Нередко в анамнезе имеется указание на связь появления симптомов с психической травмой или тяжелыми переживаниями. Обычно больные жалуются на дисфагию, как правило, длительно существующую. В начальных стадиях кардиоспазма дисфагия имеет интермитирующий характер, т.е. периодически проходит полностью и возникает вновь под влиянием различных эмоциональных нагрузок и стрессов. Иногда дисфагия носит парадоксальный характер, т. е. не проходит жидкость и хорошо проходит твердая пища. Нередко, для того чтобы преодолеть непроходимость, больные вынуждены запивать пищу водой и прибегать к повторным глотательным движениям. Обычно дисфагия усиливается при волнении. Весьма часты жалобы на регургитацию непереваренной пищи. Регургитация в ночное время может приводить к аспирации содержимого пищевода в дыхательные пути с развитием бронхита и пневмонии. Многие больные жалуются на боли после еды, которые носят распирающий характер и «отдают» в спину. Более острыми бывают боли натощак, что связано с сегментарными спазмами пищевода.
Диагностика. Характерными рентгенологическими признаками кардиоспазма служат расширение в той или иной степени пищевода и наличие «узкого сегмента» в области физиологической кардии. Стенки пищевода, в том числе в суженной части, сохраняют эластичность. При наличии эзофагита складки слизитой оболочки в супрастенотическом отделе грубые, зернистые, при изъязвлении имеют пятнистый характер. Периодически при определенном столбе бария происходят не связанные актом глотания раскрытие кардии и опорожнение пищевода. Кардия в это время представляется достаточно широкой с сохраненными складками слизистой оболочки. Это еще раз говорит о том, что сужение в области кардии носит функциональный характер. Если в области кардии определяется органическое сужение, то это указывает на наличие другой патологии: опухоли пищевода, пептической стриктуры и т. д. Для дифференциальной диагностики функциональных и органических сужений целесообразно использовать пробу с нитроглицерином.
При малейшем сомнении в диагнозе, а также в случае, когда при рентгенологическом исследовании подозревается наличие опухоли в сочетании с кардиоспазмом, показана эзофагоскопия. Если инструментом удается дойти до vestibulum gastroesophageale (а это при S-образном пищеводе не всегда легко) и пройти через кардию в желудок, становится ясно, что речь идет о кардиоспазме. При эзофагоманометрии кардиоспазм характеризуется высоким градиентом пищеводно-желудочного давления больше 20 мм рт.ст. Также характерно парадоксальное повышение давления на глоток.
Лечение. Основным методом лечения кардиоспазма является расширение физиологической кардии пневматическим кардиодилататором. При этом повторными дилатациями удается вызвать парез vfstibulum gastroesophageale и таким образом уменьшить градиент давления в области кардии и восстановить пассивный пассаж пищи. Дилатация металлическим расширителем Штарка весьма опасна и в настоящее время применяется редко.
Самым тяжелым осложнением дилатаций является разрыв пищевода, который случается примерно у 0,5—1 % больных. Такого больного надо немедленно оперировать, ушить разрыв пищевода двухрядным швом и прикрыть линию шва лоскутом диафрагмы на ножке по Петровскому или дном желудка.
В тех случаях, когда рецидив заболевания наступает слишком быстро и повторение дилатаций не приводит к стойкому положительному результату, а также в случае невозможности провести дилататор следует прибегнуть к оперативному вмешательству. Многие ранее широко применявшиеся операции (анастомозы пищевода с желудком по методу Гейровского и др.) в настоящее время оставлены из-за частых рецидивов и нередко развивающегося после операции тяжелого рефлюкс-эзофагита.
 Наилучшие результаты дают две
операции — кардиопластика диафрагмальным лоскутом по Петровскому и
кардиопластика дном желудка, хотя и эти вмешательства также не свободны от
осложнений.
Наилучшие результаты дают две
операции — кардиопластика диафрагмальным лоскутом по Петровскому и
кардиопластика дном желудка, хотя и эти вмешательства также не свободны от
осложнений.
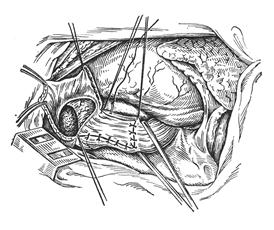
![]() Кардиопластику диафрагмальным лоскутом по Петровскому
выполняют из левостороннего трансторакального доступа. Из купола диафрагмы
выкраивают прямоугольный лоскут на ножке, не рассекая пищеводного отверстия
диафрагмы. На передней поверхности пищевода и кардии делают Т-образный разрез
мышечного слоя до подслизистой оболочки. Поперечный разрез проходит по
передней полуокружности на 6—7 см выше кардии. Вертикальный разрез должен быть
продолжен на кардиальный отдел желудка (рис. 2). Затем мышечный слой пищевода и
серозно-мышечный желудка отслаивают в стороны, кардию расширяют пальцем,
вворачивая стенку желудка в просвет пищевода. В образовавшийся дефект мышц
вшивают подготовленный лоскут диафрагмы. Отверстие диафрагмы, образовавшееся
после выкраивания лоскута, ушивают.
Кардиопластику диафрагмальным лоскутом по Петровскому
выполняют из левостороннего трансторакального доступа. Из купола диафрагмы
выкраивают прямоугольный лоскут на ножке, не рассекая пищеводного отверстия
диафрагмы. На передней поверхности пищевода и кардии делают Т-образный разрез
мышечного слоя до подслизистой оболочки. Поперечный разрез проходит по
передней полуокружности на 6—7 см выше кардии. Вертикальный разрез должен быть
продолжен на кардиальный отдел желудка (рис. 2). Затем мышечный слой пищевода и
серозно-мышечный желудка отслаивают в стороны, кардию расширяют пальцем,
вворачивая стенку желудка в просвет пищевода. В образовавшийся дефект мышц
вшивают подготовленный лоскут диафрагмы. Отверстие диафрагмы, образовавшееся
после выкраивания лоскута, ушивают.
Кардиопластика дном желудка. Производят торакотомию в седьмом межреберье слева. Как и при предыдущей операции, мобилизуют пищевод и производят миокардиотомию. Дно желудка подшивают к краям образовавшегося дефекта в мышечной оболочке пищевода. Для предупреждения развития рефлюкс-эзофагита следует окутать дном желудка не менее 2/3 окружности пищевода. Желудок подшивают к пищеводу отдельными шелковыми швами. Из осложнений во время оперативного вмешательства следует отметить возможность ранения слизистой оболочки во время миотомии. В таких случаях слизистую оболочку зашивают и заканчивают операцию как обычно.
Эзофагоспазм
Эзофагоспазм — заболевание пищевода, обусловленное спастическими сокращениями его стенки при нормальной функции нижнего пищеводного сфинктера. У ряда больных эзофагоспазм обусловлен висцеро-висцеральными рефлексами и сочетается с другими заболеваниями.
Клиника. При первичном диффузном эзофагоспазме дисфагия перманентная, иногда имеющая парадоксальный характер: твердая и грубая пища проходит беспрепятственно, а жидкая и полужидкая, наоборот, может задерживаться. К косвенным признакам относятся повышенная саливация, быстрое снижение массы тела больного, нарастающая слабость и анемия. Интермиттирующие боли за грудиной, не имеющие определенной взаимосвязи с едой и исчезающие надолго в периоды ремиссии, отличают клиническое течение диффузного эзофагоспазма от кардиоспазма и ахалазии кардии.
Диагностика. При рентгенологическом исследовании пищевод имеет деформацию в виде четок, псевдодивертикулов, штопора; диаметр его выше и ниже сужений не изменен, стенки эластичны, складки слизистой оболочки продольные, перистальтика неравномерная и нерегулярная. При повторных рентгенологических исследованиях обычно сохраняется один и тот же тип нарушения перистальтики.
Эзофагоскопия имеет значение только для исключения органических заболеваний пищевода, часто она бывает затруднена из-за сильных загрудинных болей, возникающих во время исследования.
Эзофаготонокимография выявляет спастические сокращения пищевода в виде волн различной формы и амплитуды, одновременно регистрируют и перистальтические сокращения. Определяют постоянное рефлекторное расслабление нижнего пищеводного сфинктера. Фармакологическая проба с ацетилхолииом и карбахолином отрицательная.
Течение заболевания длительное, дисфагия то усиливается, то исчезает почти бесследно. При вторичном (рефлекторном) эзофагоспазме симптомы обычно проходят при излечении основного заболевания. Трудоспособность, как правило, не нарушена.
Лечение. При консервативном лечении эзофагоспазма назначают щадящую диету, препараты нитрогруппы, спазмолитические и седативные средства, витамины. При отсутствии положительного эффекта от консервативной терапии проводят хирургическое лечение — производят эзофагомиотомию (по типу кардиомиотомии Геллера) до уровня дуги аорты. Результаты, как правило, незначительные.
В отличие от кардиоспазма и ахалазии кардии при первичном диффузном эзофагоспазме дисфагия не ликвидируется пневмокардиодилатациями, которые в лучшем случае не уменьшают, а в ряде случаев даже усугубляют ее. Эффективным методом является только комплекс терапевтических мероприятий, включающий:
— спазмолитические препараты — галидор по 0.05 г 3—4 раза в день, но-шпу — по 0.04 г 3—4 раза в день, 2% раствор папаверина по 2 мл внутримышечно 1 раз в день, 0,2% раствор платифиллина по 1 мл 1 раз в день внутримышечно;
— нейролептики и транквилизаторы — эглонил по 100 мг внутримышечно 1 раз в день в течение 7—10 дней, настойка пустырника — по 1 столовой ложке 4 раза в день;
— витамины В6 (5% раствор по 1 мл 1 раз в день внутримышечно) и В12 (0,01 % раствор но 1 мл 1 раз в день внутримышечно);
— иглорефлексотерапию с влиянием на точки общего и местного воздействия — 7—10 процедур на курс.
ДИВЕРТИКУЛЫ ПИЩЕВОДА
Наиболее часто встречаются дивертикулы грудного отдела пищевода—бифуркационные, несколько реже — ценкеровские. Среди больных значительно преобладают мужчины. В большинстве случаев патология встречается в зрелом возрасте — от 40 до 60 лет.
По механизму возникновения различают пульсионные, тракционные и смешанные дивертикулы. В действительности нередко дивертикул, образовавшийся вначале как тракционный (последствие операции, воспалительного процесса), затем развивается по пульсионному механизму (к прогрессированию выпячивания приводит повышение внутрипищеводного давления).
Фарингоэзофагеальные (ценкеровские) дивертикулы своим устьем располагаются на задней стенке глотки на уровне перстневидного хряща (рис.3), где имеется область (треугольник Лаймера—Геккермана), не прикрытая мышцами. Повышение давления в глотке и области «рта» пищевода и дискоординация работы мышц могут привести к формированию дивертикула значительных размеров.
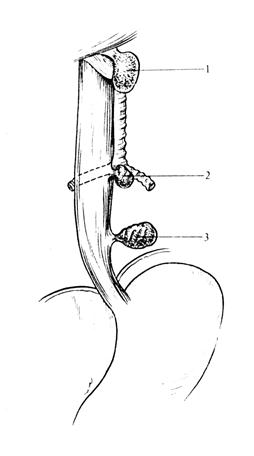 Бифуркационные дивертикулы располагаются преимущественно на передней или
переднеправой стенке пищевода и не бывают столь больших размеров, как
ценкеровские (рис.3). Воспалительные процессы в лимфатических узлах и других
образованиях средостения приводят к развитию спаечного процесса, рубцеванию и
вытягиванию стенки пищевода. Такой механизм образования дивертикулов подтверждают
операционные наблюдения, при которых всегда находят плотные сращения дивертикула
с лимфатическими узлами, трахеей, бронхом. В дальнейшем к тракционному
механизму может присоединиться пульсионный.
Бифуркационные дивертикулы располагаются преимущественно на передней или
переднеправой стенке пищевода и не бывают столь больших размеров, как
ценкеровские (рис.3). Воспалительные процессы в лимфатических узлах и других
образованиях средостения приводят к развитию спаечного процесса, рубцеванию и
вытягиванию стенки пищевода. Такой механизм образования дивертикулов подтверждают
операционные наблюдения, при которых всегда находят плотные сращения дивертикула
с лимфатическими узлами, трахеей, бронхом. В дальнейшем к тракционному
механизму может присоединиться пульсионный.
Эпифренальные дивертикулы обычно располагаются на передней или правой стенке пищевода в нижней трети его и могут достигать значительных размеров (рис.3). Эти дивертикулы являются пульсионными. Основную роль в их образовании играет врожденная слабость стенки пищевода в этой области.
 Релаксационные (функциональные) дивертикулы являются следствием нарушенной иннервации пищевода и
представляют собой ограниченные выпячивания стенки при повышении давления в
просвете пищевода (в процессе глотка). При расслаблении пищевода они исчезают.
Релаксационные (функциональные) дивертикулы являются следствием нарушенной иннервации пищевода и
представляют собой ограниченные выпячивания стенки при повышении давления в
просвете пищевода (в процессе глотка). При расслаблении пищевода они исчезают.
Спаечные дивертикулы имеют тракционное происхождение, связаны с воспалительными процессами в средостении. Они также обычно выявляются во время перистальтической деятельности пищевода и исчезают в покое.
Клиника. Ценкеровский дивертикул в начальной стадии может проявляться только неопределенным «дискомфортом» (некоторая неловкость при глотании, периодически «царапанье» в области глотки). При увеличении размеров мешка симптоматика становится более богатой. Вследствие попадания пищи в дивертикул и сдавления пищевода появляется дисфагия, которая облегчается после опорожнения дивертикула. После еды, особенно в положении лежа, наблюдается регургитация непереваренных пищевых масс из дивертикула; у больных появляется неприятный запах изо рта. Регургитация во время сна пищевых масс и слизи приводит к развитию легочных осложнений. Из других осложнений дивертикула заслуживают упоминания изъязвления и перфорации пищевода, кровотечения; в редких случаях развивается рак. При больших ценкеровских дивертикулах в области шеи может быть видна эластичная опухоль, которая при нажатии на шею может исчезать, так как наступает опорожнение мешка.
Бифуркационные дивертикулы, особенно небольшие с широкой шейкой, протекают бессимптомно, чаще всего являясь случайной рентгенологической находкой. Основными симптомами при дивертикулах бифуркационного отдела пищевода служат различной выраженности дисфагия, загрудинные боли или боли в спине. Дисфагия при небольших дивертикулах зависит от сегментарного эзофагита в области шейки и спазма пищевода. Боли могут быть вызваны как дивертикулитом и перидивертикулитом, так к сегментарным эзофагитом.
Эпифренальные дивертикулы при небольших размерах и широкой шейке могут протекать бессимптомно. При значительных размерах дивертикула и возникновении дивертикулита больные жалуются на дисфагию, срыгивание, загрудинные боли, тяжесть за грудиной после еды. В ряде случаев боли напоминают боли при стенокардии. В некоторых случаях клиническая картина весьма сходна с таковой при кардиоспазме или грыже пищеводного отверстия. Диагностика в данном случае осложняется тем, что эпифренальный дивертикул нередко сочетается с этими заболеваниями (до 20% случаев).
Диагностика. В распознавании дивертикулов рентгенологическое исследование играет основную роль. Показано тщательное, многоосевое исследование в различных положениях больного. Задача состоит не только в том, чтобы выявить дивертикул, но и точно локализовать его, определить, на какой стенке он расположен, какова шейка (узкая, широкая), как длительно задерживается бариевая взвесь, имеются ли нарушение проходимости пищевода и явления сопутствующего эзофагита. Необходимо тщательно обследовать стенки дивертикула, так как возможно развитие в нем полипа и рака. Следует помнить о возможности формирования эзофагомедиастинальных и эзофагореспираторных свищей.
Эндоскопическое исследование показано при подозрении на свищ, рак или полип, для уточнения роли дивертикула как возможного источника кровотечения и в ряде случаев для установления показаний к хирургическому лечению в плане выявления дивертикулита и изъязвлений дивертикула. Некоторую помощь в диагностике может оказать эзофагоманометрия, при которой в области дивертикула определяется снижение давления покоя. В случае сегментарного эзофагита в ответ на глоток здесь может быть зафиксирован спазм пищевода.
Лечение. Консервативное лечение показано при небольших быстро опорожняющихся дивертикулах без явлений дивертикулита, при скудной клинической картине. Лечение должно быть направлено на уменьшение возможности развития дивертикулита (или ликвидации его в тех случаях, когда больному противопоказано оперативное лечение). Перед каждым приемом пищи рекомендуется употреблять ложку растительного масла. Пища не должна быть излишне горячей или холодной. Следует избегать острой пищи и спиртных напитков. Пищу необходимо тщательно разжевывать. В некоторых случаях целесообразно на время назначить больному полужидкую диету. После еды следует выпивать несколько глотков воды для механического очищения дивертикула. В случаях сочетания дивертикула с грыжей пищеводного отверстия диафрагмы назначают лечение, направленное на борьбу с рефлюкс-эзофагитом.
Хирургическое лечение показано при осложнениях дивертикула пищевода (дивертикулит, изъязвление, свищи, кровотечение, рак и др.). При фарингоэзофагеальном дивертикуле в настоящее время выполняют только дивертикулэктомию из шейного доступа как наиболее радикальное вмешательство при этом заболевании.
При бифуркационных и эпифрекальных дивертикулах производят дивертикулэктомию или инвагинацию дивертикула. Дивертикулэктомию выполняют из правостороннего торакального доступа. Уточняют область локализации дивертикула и рассекают медиастинальную плевру. Пищевод выделяют лишь настолько, чтобы можно было выполнить операцию. Брать его на держалку в большинстве случаев нет необходимости. Дивертикул выделяют из окружающих тканей до шейки и иссекают. Отверстие в пищеводе ушивают, накладывают отдельные швы на медиастинальую плевру. Если мышечная оболочка пищевода выражена слабо, то требуется пластическое укрытие швов, которое лучше всего сделать лоскутом диафрагмы. Инвагинация дивертикула чаще дает рецидивы и поэтому применяется лишь при небольших дивертикулах, главным образом при сочетанных операциях (например, при наличии эпифренального дивертикула и грыжи пищеводного отверстия).
ВРОЖДЕННАЯ МЕМБРАННАЯ ДИАФРАГМА ПИЩЕВОДА
Диафрагма состоит из соединительной ткани, покрытой ороговевающим эпителием. В этой диафрагме часто есть отверстия, через которые может проникать пища. Локализуется почти всегда в верхнем отделе пищевода, гораздо реже - в среднем отделе.
Клиника:
Основным клиническим проявлением является дисфагия, которая возникает при введении в рацион ребенка твердой пищи. При значительных отверстиях в мембране пища может попадать в желудок. Такие пациенты как правило тщательно все пережевывают, чем предотвращают застревание пищи в пищеводе. Мембрана под действием остатков пищи часто воспаляется
Диагностика:
· Клинические проявления
· Контрастное исследование пищевода
Лечение:
Постепенное расширение пищевода зондами различного диаметра. При диафрагме полностью перекрывающей просвет необходимо удаление ее под эндоскопическим контролем.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПИЩЕВОДА
Опухоли по отношению к стенке пищевода могут быть внутрипросветными (полипообразными) и внутристеночными (интрамуральными). Внутрипросветные опухоли располагаются чаще в проксимальном или в дистальном отделе пищевода, внутристеночные – в нижних двух третях его.
Клиника. Наиболее частым симптомом является медленно нарастающая на протяжении многих лет дисфагия. При интрамуральных опухолях, циркулярно охватывающих пищевод, дисфагия может носить постоянный характер, иногда больные отмечают боли, ощущение давления или переполнения за грудиной. При опухолях шейного отдела пищевода может возникать регургитация опухоли с развитием асфиксии. Вследствие сдавления опухолью органов средостения могут возникать кашель, одышка, цианоз и др. расстройства.
При полипе небольших размеров клинические проявления могут быть весьма скудны или отсутствовать. Однако при локализации даже небольших полипов в области шейного отдела пищевода (вблизи «рта» пищевода) или на уровне кардии сравнительно рано могут появиться такие симптомы, как дисфагия и нарушение акта глотания. Полипы пищевода могут существовать длительно (годами), иногда достигая гигантских размеров. В то же время у значительной части больных они могут много лет существенно не изменяться. Если систематизировать все клинические проявления, присущие доброкачественным опухолям пищевода, то их можно разделить на две группы: симптомы, зависящие от поражения пищевода, и симптомы, присущие медиастинальным опухолям. Наиболее важным и часто встречающимся симптомом первой группы является дисфагия. Чаще она наблюдается при внутрипросветных опухолях, особенно больших размеров и на длинной ножке. У таких больных неожиданно может наступить полная непроходимость пищевода. Дисфагия при доброкачественных опухолях чаще бывает интермиттирующей, с медленным прогрессированием. Однако при больших, особенно циркулярно охватывающих пищевод интрамуральных опухолях она может быть постоянной. Боли различной интенсивности наблюдаются нередко и локализуются за грудиной, в спине или в эпигастрии. Они возникают чаще при приеме пищи и почти никогда не бывают интенсивными. Боли после еды, которые иногда наблюдаются у подобных больных, зависят скорее от сопутствующих заболеваний (грыжа пищеводного отверстия диафрагмы и др.), нежели от самой опухоли. Кровотечения и анемия обусловлены травматизацией полипов из-за их чрезмерной подвижности, при интрамуральных опухолях— повреждением растянутой и анемизированной слизистой оболочки пищевода над опухолью, а иногда (в случаях сочетания опухоли с грыжей пищеводного отверстия диафрагмы) — с эзофагитом. При опухоли на ножке, расположенной в шейном отделе пищевода, может наблюдаться регургитация ее, которая может привести к асфиксии.
Симптомы, присущие медиастинальным опухолям, являются следствием сдавления органов средостения (одышка, кашель, сердцебиение, цианоз, аритмия и др.). Эти симптомы встречаются чаще при больших интрамуральных опухолях, расположенных в бифуркационном отделе пищевода, где они могут сдавливать левый главный бронх и левый блуждающий нерв.
Диагностика. Основным методом диагностики доброкачественных опухолей пищевода является рентгенологическое исследование. Характерны следующие рентгенологические признаки: четко очерченный дефект наполнения овальной формы на одной из стенок пищевода, сохраненный рельеф слизистой оболочки и эластичность стенок пищевода в области дефекта, выявляемый в косом положении четкий угол между стенкой пищевода и краем опухоли (симптом «козырька»). Складки слизистой оболочки пищевода над опухолью часто выглядят уплощенными, но в отличие от рака никогда не обрываются в области дефекта наполнения, а огибают его. Пищевод в области опухоли может быть умеренно расширен, но задержки бария, как правило, не бывает, что объясняется сохранившейся эластичностью стенок пищевода. Кольцевидные и подковообразные опухоли могут иногда вызывать циркулярное сужение просвета пищевода, но и тогда складки слизистой оболочки хорошо прослеживаются.
При дифференциальной диагностике доброкачественных опухолей и кист пищевода важно учитывать функциональные признаки, которые лучше всего выявляются при рентгенотелевизионной кинематографии. Киста изменяет свою форму в различные фазы дыхания. Как и лейомиома, киста при глотании смещается со стенкой пищевода кверху. Уточнению диагноза доброкачественного новообразования пищевода и определению протяженности поражения могут способствовать пневмомедиастинум, раздувание пищевода воздухом и томография.
Основным рентгенологическим признаком полипа пищевода является дефект наполнения с четкими, чаще округлой формы контурами, расположенными центрально. Иногда дефект наполнения имеет ячеистую структуру. Контрастная масса как бы обтекает внутрипросветное образование. При полипах на широком основании рентгенологическая картина весьма сходна с картиной экзофитной раковой опухоли.
Эзофагоскопия должна проводиться всем больным, у которых заподозрена доброкачественная опухоль. Она необходима для уточнения характера доброкачественного новообразования и исключения малигнизации, позволяет четко определить ее протяженность, тщательно осмотреть слизистую оболочку пищевода и выявить патологию, которая могла остаться незамеченной при рентгенологическом исследовании. Внутрипросветные опухоли имеют вид цветной капусты. Цвет их, как правило, такой же, как и окружающей слизистой оболочки пищевода. Нередко определяется округлой или вытянутой формы образование, иногда бугристое, покрытое, как правило, неизмененной слизистой оболочкой. Эндоскопия позволяет осмотреть ножку и основание полипа и убедиться в отсутствии ригидности стенок пищевода. При полипах, особенно в виде цветной капусты, показана биопсия.
При интрамуральных опухолях отмечается отчетливое выпячивание слизистой оболочки, которая в этой области бывает сглажена, обычной окраски или бледноватая. Иногда при локальном эзофагите отмечаются умеренная отечность и краснота. Как правило, даже при циркулярных опухолях удается пройти инструментом ниже и осмотреть пищевод до кардии.
Лечение. Диагноз полипа пищевода служит показанием к операции его удаления из-за опасности таких осложнений, как малигнизация и кровотечение. Малигнизация полипов (даже небольших размеров) наблюдается нередко. Хирургическое вмешательство показано также при интрамуральных опухолях ввиду возможных осложнений — малигнизации, сдавления окружающих органов, а при кистах—их нагноения и перфорации. Исключение могут составить только небольшие интрамуральные опухоли, когда есть полная уверенность в доброкачественном их характере и когда хирургическое лечение представляет значительный риск в связи с сопутствующими заболеваниями. В таких случаях показано динамическое наблюдение.
Оперативное вмешательство при полипах и интрамуральных опухолях различно. При полипах небольших размеров на тонкой длинной ножке можно удалить опухоль через эзофагоскоп специальной петлей с коагуляцией ножки для предупреждения кровотечения. Полипы на широком основании иссекают с последующим укреплением линии шва лоскутом диафрагмы на ножке. Основным принципом хирургического лечения доброкачественных интрамуральных опухолей и кист пищевода является применение органосохраняющих операций, т. е. их энуклеации. Опухоль почти всегда удаляют без повреждения слизистой оболочки пищевода. В случае случайного повреждения слизистой оболочки разрыв необходимо ушить двухрядными швами. Отдаленные результаты операций хорошие.
РАК ПИЩЕВОДА
Рак пищевода является одной из наиболее частых локализаций рака. С возрастом частота заболевания раком пищевода увеличивается; наиболее часто им заболевают люди старше 60 лет. У мужчин рак пищевода наблюдается в 2— 3 раза чаще, чем у женщин.
Различают три основные формы рака пищевода: язвенный (блюдцеобразный), узловой (грибовидный, бородавчато-папилломатозный) и инфильтрирующий (скиррозный) рак.
Язвенный рак—наиболее злокачественная форма рака пищевода. Вначале в слизистой оболочке пищевода образуется узелок, который довольно быстро подвергается изъязвлению. Формируется язва с плотными выступающими подрытыми краями. Язва имеет овальную форму, распространяется по длиннику пищевода, прорастает его стенку, распространяясь затем на окружающие органы. Опухоль довольно рано дает метастазы. Узловой рак часто имеет вид цветной капусты и, разрастаясь, обтурирует просвет пищевода, довольно рано приводя к дисфагии. При распаде опухоль мало чем отличается от язвенной формы. Довольно часто причиной неоперабельности такой опухоли является прорастание трахеи или аорты. Инфильтрирующий рак развивается в подслизистом слое, циркулярно охватывая пищевод. Разрастаясь, опухоль захватывает все слои стенки пищевода, обтурирует его просвет. В дальнейшем опухоль изъязвляется, вокруг нее развивается перифокальное воспаление.
Примерно в 40—50% случаев рака пищевода возникают метастазы. Как правило, они распространяются лимфогенно. Различают четыре стадии рака пищевода: I стадия—опухоль располагается в пределах слизистой оболочки пищевода, метастазов нет; 11 стадия—опухоль прорастает более глубокие слои стенки пищевода, но не всю целиком, часто имеются одиночные метастазы в ближайшие лимфатические узлы; III стадия—опухоль прорастает все слои стенки пищевода, нередко спаяна с окружающими органами, но не прорастает их, часто имеются регионарные метастазы; IV стадия—отдаленные метастазы или прорастание опухолью жизненно важных органов.
Клиника. В клинической картине рака пищевода можно выделить две группы симптомов—местные, зависящие от поражения стенок пищевода и окружающих органов, и общие. В большинстве случаев первым симптомом рака пищевода является дисфагия. Однако, хотя дисфагия у большинства больных и является первым симптомом,—это по существу поздний симптом. Только у некоторых больных он может быть действительно ранним признаком заболевания, когда опухоль небольших размеров располагается на одной из стенок пищевода и дисфагия зависит не от сужения просвета опухолью, а от спазма пищевода из-за местного эзофагита. В ряде случаев при тщательном расспросе удается выяснить, что у больного в прошлом уже были эпизоды дисфагии (он отмечает, что как бы «подавился» куском пищи). Обычно это связывается с торопливой едой и вскоре забывается. Лишь повторение дисфагии заставляет больного фиксировать внимание на этом факте и обратиться к врачу. У пожилых людей дисфагия может длительное время проявляться лишь эпизодически.
Для рака пищевода характерно прогрессирующее нарастание непроходимости пищевода, которое у одних больных развивается быстро, у других—медленно. Вначале застревает грубая, плохо пережеванная пища. В дальнейшем перестает проходить даже хорошо прожеванная пища и больные вынуждены принимать полужидкую и жидкую пищу. Наблюдающиеся иногда периоды улучшения проходимости пищи после периода стойкой дисфагии обычно связаны с распадом опухоли.
При расположении опухоли в шейном отделе пищевода больные обычно вначале жалуются на ощущение инородного тела, царапанье, жжение, и только позднее появляется дисфагия. Прорастание опухоли в область верхнего гортанного нерва может привести к расстройству акта глотания при сохраненной еще проходимости пищевода. При раке кардии с переходом на пищевод дисфагия нередко появляется поздно, уже при значительном распространении опухоли. Нередко больные указывают область застревания пищи значительно выше, чем на самом деле. Так, при раке кардии с переходом на пищевод нередки жалобы больных на чувство задержки пищи в области шейного отдела пищевода.
Боли при раке пищевода от слабовыраженных, граничащих с определением «неприятных ощущений», до весьма сильных нередко наблюдаются при проглатывании пищи. Вне еды их может и не быть. При кардиальном раке могут иметь место боли язвенноподобного характера, наступающие после еды.
Усиленное слюноотделение, которое встречается при раке пищевода, нередко наблюдается и при стенозах другой этиологии. Пищеводная рвота и срыгивание свидетельствуют о значительном стенозировании просвета пищевода и зависят от скопления пищи над сужением. При медленном развитии опухоли пищевод над стриктурой может значительно расширяться, иногда достигая таких же размеров, как при кардиоспазме III стадии. Отрыжка длительное время может быть единственным симптомом рака кардии и зависит от инфильтрации стенок физиологической кардии.
Охриплость голоса появляется при поражении возвратного нерва и указывает на запущенность заболевания. Такие общие симптомы, как снижение массы тела, слабость, снижение работоспособности, эмоциональная подавленность и др., являются следствием интоксикации и не могут быть опорными моментами для раннего распознавания заболевания.
Диагностика. Основная роль в диагностике рака пищевода принадлежит рентгенологическому методу исследования. При начальных стадиях рака определяется дефект наполнения на ограниченном участке пищевода, на одной из его стенок. Это наиболее трудные случаи диагностики, в которых большую помощь может оказать рентгенокинематография, ибо покадровая расшифровка рентгенофильма позволяет выявить минимальные изменения стенки пищевода. Отличительным признаком рака даже в ранних стадиях является потеря эластичности (ригидность) стенки пищевода в области расположения опухоли. Если опухоль локализуется на одной из стенок пищевода, то просвет его в этой области бывает даже несколько расширен. Сужение просвета наступает при циркулярном росте опухоли. При распространенных опухолях характерными симптомами рака являются обрыв складок слизистой в области патологического процесса, неровность и изъеденность контуров. При блюдцеобразных карциномах определяется дефект наполнения в виде овала, вытянутого по длиннику пищевода, нередко с изъязвлением в центре. Для уточнения распространенности опухоли на соседние органы применяют рентгенологическое исследование в условиях пневмомеднастинума. При необходимости делают томограммы в прямой и сагиттальной проекциях. Определенную помощь в диагностике может оказать радиоизотопное исследование с 32Р. При этом в области злокачественной опухоли происходит значительная концентрация изотопа, в 11/2 – 31/2 раза превышающая нормальную.
Эзофагоскопия показана во всех случаях подозрения на рак пищевода. Задача исследования заключается в том, чтобы не только визуально подтвердить диагноз рака пищевода, но и получить гистологическое подтверждение диагноза, которое совершенно необходимо, особенно при проведении предоперационной лучевой терапии. Начальные формы рака пищевода могут выглядеть, как плотный белесоватый бугорок или, при подслизистом раке — как ригидный участок, что выявляется при надавливании на стенку концом инструмента. При дальнейшем прогрессировании экзофитной опухоли видны беловатые или розоватые массы, нередко имеющие вид цветной капусты.
При язвенных и скиррозных формах рака пищевода, когда над опухолью имеется выраженное воспаление слизистой оболочки, при эзофагоскопии не всегда удается увидеть саму опухоль и прицельно взять кусочек ее для гистологического исследования. При неудаче биопсию следует повторить. При эндоскопии обязательно надо сделать цитологическое исследование содержимого пищевода и мазков из области опухоли. Цитологическое исследование в сочетании с биопсией позволяет в большинстве случаев уже при первом исследовании подтвердить или отвергнуть диагноз рака.
Лечение рака пищевода в значительной мере зависит от локализации опухоли. Так, рак шейного и верхнегрудного отделов пищевода, расположенный выше дуги аорты, протекает чрезвычайно неблагоприятно — рано прорастает окружающие органы и рано дает метастазы. Неудовлетворительные результаты операций заставили хирургов отказаться от резекции пищевода у этих больных в пользу лучевой терапии. Понятно, что при ранних стадиях рака этих отделов пищевода можно и нужно выполнять радикальную операцию.
В настоящее время радикальному хирургическому вмешательству, как правило, предшествует предоперационная лучевая терапия на бетатроне или телегаммаустановке в дозе 3000—3500 рад. Облучению подвергают не только опухоль, но и возможные пути метастазирования. Предоперационная лучевая терапия преследует задачу максимально подавить основной очаг поражения и возможные очаги метастазирования в целях более абластичного выполнения операции.
В ряде случаев лучевая терапия позволяет перевести опухоль из сомнительно резектабельной в резектабельную. При раке среднегрудного отдела пищевода, как правило, выполняют экстирпацию пищевода по Добромыслову— Тереку. В отдельных случаях, у крепких молодых людей допустима одномоментная операция типа Суита с наложением высокого пищеводно-желудочного анастомоза. При раке нижнегрудного отдела пищевода выполняют резекцию пищевода и накладывают пищеводно-желудоч-ный анастомоз.
 Послеоперационная летальность
при одномоментных операциях очень высока и достигает 30%. В настоящее время
при раке средне-грудного отдела большинство хирургов склоняются в пользу
двухмоментной операции: вначале экстирпация пищевода по Добромыслову —
Тереку, а затем (спустя 3—6 мес), когда больной достаточно окрепнет, — пластика
пищевода тонкой или тостой кишкой. Пластику пищевода в этом случае следует
делать наиболее простым и безопасным способом, т. е. предгрудинно.
Послеоперационная летальность
при одномоментных операциях очень высока и достигает 30%. В настоящее время
при раке средне-грудного отдела большинство хирургов склоняются в пользу
двухмоментной операции: вначале экстирпация пищевода по Добромыслову —
Тереку, а затем (спустя 3—6 мес), когда больной достаточно окрепнет, — пластика
пищевода тонкой или тостой кишкой. Пластику пищевода в этом случае следует
делать наиболее простым и безопасным способом, т. е. предгрудинно.
Показания к операции. При решении вопроса об оперативном лечении следует учитывать, что операция при раке пищевода чрезвычайно сложна, травматична и, несмотря на прогресс хирургии, анестезиологии и реаниматологии, сопровождается высокой летальностью. Следует различать два понятия — операбельность и резектабельность. Под операбельными понимают возможность оперировать больного. Неоперабельными больные при раке пищевода бывают по двум причинам: 1) из-за распространенности очага поражения (отдаленные метастазы, эзофаготрахеальный свищ и др.); 2) из-за общих противопоказаний к тяжелой операции (преклонный возраст больных в сочетании с «дряхлостью», сердечно-легочная недостаточность и др.).
 Резектабельность — это возможность удалить опухоль.
Возможность или невозможность удаления опухоли обычно становится ясной только
во время операции. Таким образом, больной может быть вполне операбелен, но опухоль
может оказаться нерезектабельной.
Резектабельность — это возможность удалить опухоль.
Возможность или невозможность удаления опухоли обычно становится ясной только
во время операции. Таким образом, больной может быть вполне операбелен, но опухоль
может оказаться нерезектабельной.
Паллиативные резекции и операции. Следует исходить из концепции, что если опухоль при операции оказывается резектабельной, то хотя бы эта операция по онкологическим соображениям и не считалась радикальной (солитарные неудалимые метастазы, необходимость оставления участка опухолевой ткани на каком-либо органе), нужно решать вопрос в пользу резекции, ибо такая операция позволяет, во-первых, избавить больного от дисфагии и, во-вторых, провести в послеоперационном периоде повторный курс лучевой терапии прицельно на область оставленной опухолевой ткани. Во время операции можно маркировать рентгеноконтрастным материалом (тантал и др.) очаг поражения. Если общее состояние больного позволяет, при нерезектабельной опухоли, сопровождающейся выраженной дисфагией, показано наложение обходных пищеводно-желудочных или пищеводно-тонкокишечных соустьев. С этой же целью может быть выполнена реканализация опухоли лавсановым протезом (эндопротезирование).
Техника эндопротезирования. После того как при лапаро- или торакотомии установлено, что радикальная операция невыполнима, через опухоль проводят металлический проводник с пружиной на конце. По этому проводнику бужируют опухоль бужами возрастающих номеров. Затем, когда в опухоли проделан достаточной ширины канал, на буж надевают полую пластмассовую трубку и проводят ее с бужом по проводнику через опухоль. Трубка своим раструбом прочно «садится» на опухоль. Буж и проводник извлекают. Если невозможно выполнить паллиативную операцию этого типа, а у больного выражена дисфагия, целесообразно наложить гастростому. Наиболее герметична гастростома по Витцелю.
Радикальные операции. Наиболее распространенная радикальная операция разработана В. Д. Добромысловым (1900—1902) на трупах и в эксперименте. В клинике эта операция впервые с успехом выполнена в 1913 г. Тереком. Она заключается в экстирпации всего внутригрудного отдела пищевода с наложением эзофагостомы на шее и формированием гастростомы (рис. 4).
Операцию Добромыслова — Терека выполняют из правостороннего трансторакального доступа в пятом — шестом межреберье. Рассекают медиастинальную плевру от уровня диафрагмы до купола плевры. Перевязывают и пересекают непарную вену. Мобилизуют и берут на держалки пищевод выше и ниже опухоли (потягивая за держалки, легче мобилизовать пищевод в области опухоли). При выделении пищевода с опухолью широко удаляют клетчатку и лимфатические узлы заднего средостения. Сосуды, питающие пищевод, перевязывают и пересекают. Таким образом, постепенно мобилизуют весь грудной отдел пищевода. Тупо выделяют пищевод на шее. Пищевод пересекают в области кардии и погружают конец его в кисетный шов. Оральный отдел пищевода с помощью аппарата УКЛ-40 пересекают в верхней трети у купола плевры. Резецированный отдел пищевода с опухолью удаляют (его не следует выводить на шею из-за опасности имплантационных метастазов). На ушитый оральный отдел пищевода надевают резиновый колпачок, грудную полость зашивают с оставлением дренажей. Далее из дополнительного разреза на шее выделяют оральный отдел пищевода и формируют эзофагостому. Накладывают гастростому по Витцелю.
При резекции пищевода с наложением пищеводно-желудочного соустья в послеоперационном периоде следует опасаться развития недостаточности швов пищеводно-желудочного анастомоза. При развитии этого осложнения плевральную полость дренируют и проводят интенсивную терапию. Другие возможные осложнения—эмпиема плевры, пневмония, сердечно-легочная недостаточность, эмболия легочной артерии. Пятилетний срок переживают 18—20% радикально оперированных больных.
ПОСЛЕОЖОГОВЫЕ СТРИКТУРЫ ПИЩЕВОДА
Химический ожог пищевода
Химический ожог пищевода чаще всего является результатом случайного или, реже, с суицидальной целью приема кислот (чаще уксусная эссенция) или щелочей (чаще каустическая сода).
Клиника при ожоге пищевода меняется соответственно развитию патологических изменений в его стенке и может быть разделена на четыре периода: 1) острый, который длится до 2 нед. и патологоанатомически характеризуется некрозами в стенке пищевода; 2) период мнимого благополучия продолжительностью 2—3 нед, когда происходит отторжение некротических тканей; 3) период формирования рубцового сужения (с 3—4-й недели), во время которого происходит развитие грануляций, начинаются процессы эпителизации и формирования стриктуры; 4) период сформировавшейся рубцовой стриктуры (от 2 до 6 мес).
В остром периоде, вслед за проглатыванием едкого вещества, отмечаются различной степени явления шока (клиника отравления), а также боли, рвота, дисфагия, которая может быть резко выраженной из-за спазма пищевода в области ожога, а затем и отека слизистой оболочки. При сопутствующем ожоге гортани и голосовых связок может наблюдаться асфиксия. В случае тяжелых некрозов в стенке пищевода может развиться гнойный медиастинит, при перфорации желудка—перитонит. Летальность в остром периоде составляет 4—10%.
Диагностика химического ожога пищевода основывается на анамнестических данных и клинике.
Лечение. Основная задача — начать лечебные мероприятия как можно раньше. В течение первых часов при ожоге кислотами целесообразно питье 2% раствора гидрокарбоната натрия, жженой магнезии, альмагеля, а при отравлении щелочами — 1—1,5% раствора уксуса. Полезен также прием молока, яичных белков, активированного угля. Следует назначить анальгетики. Сразу же после доставки больного в стационар необходимо начать противошоковые мероприятия. Таких больных следует помещать в реанимационное отделение или хирургический стационар, ибо они постоянно нуждаются в наблюдении: может потребоваться наложение трахеостомы, а в случае перфорации пищевода или желудка — экстренное оперативное вмешательство. Необходимо наладить внутривенное введение белковых препаратов, кровезаменителей и жидкостей с учетом водно-электролитного баланса. В этот период назначают жидкую пищу— молоко, сливки, соки, сырые яйца, мороженое, сливочное масло. Перед каждой едой нужно принимать столовую ложку растительного масла или рыбьего жира. С первых дней после ожога следует начать гормональную терапию (гидрокортизон, кортизон, преднизолон), которая способствует уменьшению воспалительных изменений в пищеводе. Назначают антибиотики широкого спектра действия. В настоящее время доказана целесообразность раннего бужирования (начиная с 8—10 дня после ожога), которое следует проводить в течение 1—11/2 мес. Одновременно назначают лидазу в инъекциях в течение 12 дней.
Рубцовое сужение пищевода
Рубцовое сужение пищевода чаще всего возникает в результате химического ожога. Реже причиной его являются термический ожог при проглатывании чрезвычайно горячей пищи, пептический эзофагит, туберкулез, сифилис и актиномикоз. При химическом поражении пищевода, даже при большой концентрации едкого вещества, дело нередко ограничивается некрозом только слизистой оболочки, в результате чего могут формироваться перепончатые стриктуры. При воздействии более концентрированных щелочей и кислот поражаются все слои стенки пищевода, в том числе мышечная оболочка, с развитием массивных некрозов, что может привести к перфорации стенки пищевода и желудка и вызвать смерть. Если же этого не случилось, то на месте некроза развивается грануляционная ткань и дело заканчивается интенсивными фиброзными изменениями, что приводит к сужению просвета пищевода. Стриктура чаще формируется в зонах физиологического сужения пищевода: позади перстневидного хряща, на уровне аортального и наддиафрагмального сегментов. Нередки множественные сужения. Наиболее тяжелые ожоги бывают от приема щелочей. Стриктуры могут быть полными и неполными. Ход стриктуры нередко бывает извилистым, эксцентрично расположенным. Супрастенотический отдел пищевода часто расширен, особенно при резких сужениях. В области стриктуры определяются зоны изъязвлений, покрытые грануляционной тканью. По протяженности стриктуры бывают короткими — до 3 см и длинными, нередко захватывающими 2/3 пищевода и более вплоть до тотального его поражения.
Клиника рубцовой стриктуры пищевода зависит от степени нарушения проходимости. Основным симптомом сужения является дисфагия различной степени — от легкой до полной непроходимости пищевода. Нарастающая дисфагия возникает после периода мнимого благополучия, начиная с 3—4-й недели после ожога. Если не принять мер, возможно развитие полной непроходимости пищевода. Дисфагия сопровождается регургитацией, пищеводной рвотой, усиленной саливацией. Вольной постепенно истощается вплоть до развития кахексии. Если присоединяется застойный эзофагит, то появляются загрудинные сильные боли.
 В случае сочетания ожоговой
стриктуры с недостаточностью кардии имеется клиника рефлюкс-эзофагита.
В случае сочетания ожоговой
стриктуры с недостаточностью кардии имеется клиника рефлюкс-эзофагита.
Диагностика. Обычно диагноз устанавливают уже клинически на основании анамнеза. Рентгенологическое исследование и эндоскопия позволяют уточнить степень, локализацию и протяженность сужения.
 Исследование начинают с введения жидкой бариевой взвеси,
а при резких сужениях — с водорастворимых контрастных веществ (кардиотраст и
др.). При этом обычно довольно четко определяются протяженность стриктуры, ее
ход, наличие супрастенотического расширения и осложнений
(пищеводно-медиастинальный или пищеводно-респираторный свищи). Для выбора
метода лечения весьма важно определить нижнюю границу сужения. У больных с
полными стриктурами, непроходимыми во время рентгенологического исследования,
у которых, однако, имеется гастростома, следует выполнить ретроградную эзофагоскопию.
При эндоскопическом исследовании определяют состояние супрастенотического
отдела пищевода, наличие эзофагита, рубцов, их характер, наличие карманов.
Кстати, у ряда таких больных слюна и вода могут периодически проходить, что
связано с изменением тяжести сопутствующего воспаления.
Исследование начинают с введения жидкой бариевой взвеси,
а при резких сужениях — с водорастворимых контрастных веществ (кардиотраст и
др.). При этом обычно довольно четко определяются протяженность стриктуры, ее
ход, наличие супрастенотического расширения и осложнений
(пищеводно-медиастинальный или пищеводно-респираторный свищи). Для выбора
метода лечения весьма важно определить нижнюю границу сужения. У больных с
полными стриктурами, непроходимыми во время рентгенологического исследования,
у которых, однако, имеется гастростома, следует выполнить ретроградную эзофагоскопию.
При эндоскопическом исследовании определяют состояние супрастенотического
отдела пищевода, наличие эзофагита, рубцов, их характер, наличие карманов.
Кстати, у ряда таких больных слюна и вода могут периодически проходить, что
связано с изменением тяжести сопутствующего воспаления.
Бужирование — основной метод лечения доброкачественных Рубцовых стриктур пищевода, которое приводит к стойкому выздоровлению у 90—95% больных.
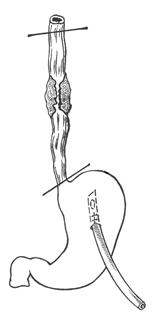
Лучшим методом бужирования в настоящее время является расширение пищевода рентгеноконтрастными полыми пластмассовыми бужами по металлическому проводнику. На конце этого проводника укреплена металлическая пружинка, которая позволяет провести проводник через сужение без лишней травмы (рис. 5).
Бужирование показано всем больным с ожеговыми стриктурами пищевода, когда удается провести через сужение металлический проводник, а также в ряде случаев стриктур пищеводно-желудочных и пищеводно-кишечных анастомозов, развившихся после предшествующих вмешательств на пищеводе, и у части больных с пептическими стриктурами.
Бужирование противопоказано при стриктурах, осложнившихся свищами пищевода (пищеводно-медиастинальные и пищеводно-респираторные свищи).
Хирургическое лечение. Оперативному лечению должны подвергаться больные с полными ожеговыми стриктурами пищевода, а также те, у которых бужирование не удается из-за невозможности проведения металлической струны через стриктуру. Операция показана также в случае слишком быстрых повторных рецидивов сужений, наступающих после расширения. Оперативное вмешательство показано больным с пищеводными свищами. Подготовка больного к операции сводится к лечению кожи в тех случаях, если у больного имеется гастростома с мацерацией вокруг нее. За 3 сут. до операции всем больным назначают бесшлаковую диету (бульон, соки, сырые яйца и др.) и прием 25% раствора сульфата магния по 1 столовой ложке 3 раза в день. Вечером ставят очистительные клизмы «до чистой воды».
Выбор метода пластики зависит от ряда условий: возраста, общего состояния больного, локализации ожоговой стриктуры. В качестве пластического материала в настоящее время используют желудок, тонкую и толстую кишки.
При очень коротких стриктурах протяженностью 1—1,5 см можно прибегнуть к местной реконструкции, которая может быть трех видов: 1) продольное рассечение сужения с поперечным швом; 2) субмускулярная резекция стриктуры с раздельным сшиванием слизисто-подслизистого слоев и мышечной оболочки; 3) наложение обходного пищеводно-пищеводного анастомоза, которое возможно при значительном супрастенотическом расширении пищевода и нависании стенки его в виде кармана. Все эти операции целесообразно выполнять под увеличением (специальные очки или микроскоп) с применением атравматических игл. К сожалению, местную реконструкцию удается выполнить не часто, так как подобные сужения встречаются редко.
При обширной субтотальной стриктуре пищевода показана тотальная пластика с предгрудинным или загрудинным расположением трансплантата, причем накладывают анастомоз с глоткой или, если имеется небольшой свободный участок пищевода, с шейным отделом пищевода. При сегментарных стриктурах показаны различного рода частичные пластики. Если стриктура начинается от кардиального отдела желудка и захватывает часть грудного отдела пищевода, можно выполнить резекцию стриктуры с пластикой желудком или пластику по типу обходного шунтирования тонкой или толстой кишкой. Если над кардией имеется свободный участок пищевода, то представляется возможным выполнить шунтирование пищевода с наложением двух анастомозов с пищеводом в плевральной полости. Окончательно выбирают трансплантат уже после лапаротомии. Вначале всегда следует тщательно изучить кровоснабжение желудка, тонкой и толстой кишок и только после этого приступать к выкраиванию трансплантата.
Тонкокишечная эзофагопластика по методу Ру — Герцена — Юдина. Операция основана на том, что у большинства людей первые 5—7 кишечных артерий соединяются друг с другом посредством сосудистых аркад. Это позволяет, формируя трансплантат и пересекая сосуды, сохранять питающую аркаду, которая иногда располагается двумя ярусами (первичные и вторичные аркады). Выделяют первый, второй и, если необходимо, третий сосуд и пережимают их мягкими зажимами (пробное пережатие). Если кровоснабжение хорошее, сосуды перевязывают и пересекают. Кишку пересекают вблизи трейцевой связки, дистальный конец ее ушивают. Проксимальный конец пересеченной кишки анастомозируют с тощей кишкой ниже основания трансплантата. По брыжеечному краю трансплантата пришивают прочную нить, которая не позволяет трансплантату перерастягиваться. Соединение желудка с тонкокишечным трансплантатом производят сразу же или в дальнейшем в зависимости от того, насколько надежно кровоснабжение трансплантата. Затем, согласно плану операции, трансплантат проводят подкожно, загрудинно или внутриплеврально и решают вопрос об одномоментном соединении его с пищеводом. Понятно, что при внутриплевральном расположении трансплантата необходимо сразу сформировать соустье, а при подкожном и загрудинном, если кровоснабжение кишки вызывает сомнение, соединение пищевода с трансплантатом можно отложить на неделю.
Толстокишечная эзофагопластика. Преимущество такой пластики перед тонкокишечной заключается в возможности более легкого создания трансплантата любой длины с более надежным кровоснабжением. Для выполнения операции нужно мобилизовать всю толстую кишку, не пересекая питающих сосудов и их аркад, вплоть до сигмовидной кишки. После этого, применяя тот же прием предварительного пережатия сосудов мягкой клеммой, выбирают участок кишки с наилучшей пульсацией сосудов и мобилизуют его. Трансплантат достаточной длины можно получить из правой, ободочной части и левой половины толстой кишки, как изо-, так и антиперистальтически. Восстанавливают непрерывность кишечника, соединяют трансплантат с желудком и далее, согласно плану, поступают так же, как в случае с тонкокишечным трансплантатом.
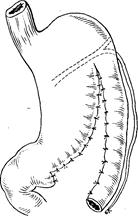
Эзофагопластика желудком. Следует различать использование желудка для тотальной и частичной (внутриплевральной) пластики пищевода. Использовать лоскут желудка, выкроенный из передней стенки его при пластике пищевода, предложил в 1911 г. Жиану. В 1912 г. Я. О. Гальперн предложил выкраивать трубку из большой кривизны желудка изоперистальтически. В 1959 г. Гаврилиу видоизменил методику Жиану — Гальперна: он выкраивает трансплантат из большой кривизны антиперистальтически. Такой трансплантат питается за счет селезеночной артерии (рис. 6). В настоящее время операция Гаврилиу приобрела много сторонников, ибо в большинстве случаев этим методом удается получить достаточной длины трансплантат для выполнения тотальной пластики желудка. В случае стриктур, расположенных в нижней трети пищевода, можно применить резекцию суженного участка с наложением пищеводно-желудочного анастомоза, как это делают при раке.
 Послеоперационный период. Наиболее опасным осложнением послеоперационного
периода является полный или частичный некроз трансплантата, который, по
литературным данным, наблюдается у 10—12% больных. Для профилактики некроза в
первые часы и дни после пластики пищевода целесообразно проводить повторные
сеансы гипербарической оксигенации, которая способствует адаптации и стабилизации
кровообращения в трансплантате и помогает справиться с явлениями преходящей
ишемии, которые почти неизбежны после мобилизации кишки или желудка в связи
как с операционной травмой, так и изменившимися условиями кровоснабжения. При
развившемся некрозе трансплантат необходимо удалить полностью или частично.
Это легко сделать при подкожном его расположении и гораздо сложнее (с худшим
прогнозом) при загрудинном и особенно внутриплевральном.
Послеоперационный период. Наиболее опасным осложнением послеоперационного
периода является полный или частичный некроз трансплантата, который, по
литературным данным, наблюдается у 10—12% больных. Для профилактики некроза в
первые часы и дни после пластики пищевода целесообразно проводить повторные
сеансы гипербарической оксигенации, которая способствует адаптации и стабилизации
кровообращения в трансплантате и помогает справиться с явлениями преходящей
ишемии, которые почти неизбежны после мобилизации кишки или желудка в связи
как с операционной травмой, так и изменившимися условиями кровоснабжения. При
развившемся некрозе трансплантат необходимо удалить полностью или частично.
Это легко сделать при подкожном его расположении и гораздо сложнее (с худшим
прогнозом) при загрудинном и особенно внутриплевральном.
Другим серьезным осложнением является недостаточность швов анастомоза между пищеводом и трансплантатом. В таких случаях необходимо полностью исключить питание через рот; гастростому следует держать открытой в целях декомпрессии. Область скопления гноя дренируют, назначают массивную антибактериальную терапию и полноценное парентеральное питание.
Отдаленные результаты восстановительных операций в большинстве случаев хорошие.
ИНОРОДНЫЕ ТЕЛА ПИЩЕВОДА
Причинами попадание инородных тел в пищевод могут быть: привычка держать некоторые предметы во рту (у маленьких детей, у работников некоторых профессий), небрежность в приготовлении пищи и поспешная еда, преднамеренное поглатывание разнообразных предметов психически больными. Более чем в 50% случаев инородное тело свободно проходит по пищеводу и через другие отделы пищеварительного тракта и выходит естественным путем. Острые инородные тела застревают в начале пищевода, крупные задерживаются в местах физиологических сужений. Задержке инородного тела в пищеводе способствуют патологические изменения (опухоль, доброкачественная стриктура, дивертикул и т.д.), а также спазм пищеводной мускулатуры в ответ на раздражение слизистой оболочки инородным телом.
Клиника. Симптомы зависят от характера инородного тела, уровня его задержки в пищеводе, степени повреждения стенки пищевода. Частым симптомом является дисфагия, которая обусловлена инородным телом, развитием спазма пищеводной мускулатуры и воспалительной реакции слизистой оболочки пищевода. В результате возникает полная непроходимость пищевода и регургитация при приеме жидкости или пищи. У больных возникает чувство страха, давления или боль в горле, в области яремной ямки либо за грудиной, усиливающаяся при проглатывании слюны, жидкости. При попадании крупного инородного тела в область входа в пищевод возможна мгновенная смерть от асфиксии. Перфорация стенки пищевода острыми инородными телами может привести к профузному кровотечению из поврежденных прилежащих крупных сосудов – общей сонной артерии, яремной вены, аорты и др.; возможно повреждение плевры, бронхов и легких с развитием пищеводно-трахеальных или бронхопищеводных свищей. Длительное пребывание инородного тела в пищеводе вызывает травматический эзофагит, изъязвления и перфорацию стенки пищевода.
Диагностика. При экстренном рентгенологическом исследовании обнаруживают металлические инородные тела, менее контрастные инородные тела выявляют при исследовании пищевода с водорастворимым контрастным веществом. При перфорации пищевода отмечают затекание контрастного вещества за контуры его, наличие медиастенальной эмфиземы, при развитии свищей – попадание контрастного вещества в трахео-бронхиальное дерево. Большое диагностическое значение имеет эзофагоскопия, уточняющая характер инородного тела и его расположение, позволяющая удалить его.
Лечение. При подозрении на инородное тело пищевода больного необходимо в любое время суток направить в хирургический стационар. Удаление инородного тела производят с помощью жесткого эзофагоскопа и набора специальных царапок. При невозможности извлечения инородного тела через эзофагоскоп показана операция – рассечение пищевода, удаление инородного тела и ушивание стенки пищевода.
РЕФЛЮКС-ЭЗОФАГИТ
Заболевание обусловлено повторным продолжительным воздействием на слизистую оболочку пищевода желудочного сока, желчи, панкреатического сока. Течение заболевания подострое или хроническое. Причиной рефлюкс-эзофагита. Является желудочно-пищеводный рефлюкс, который связан с нарушением замыкательной функции нижнего пищеводного сфинктера. Иногда он возникает после различных оперативных вмешательств (резекция кардии, эзофагогастростомия, резекция желудка, гастрэктомия и пр.) Рефлюкс-эзофагит наиболее часто наблюдается при грыжах пищеводного отверстия диафрагмы, а также при язвенной болезни желудка и двенадцатиперстной кишки, пилороспазме, пилородуоденальном стенозе, холецистите.
Клиника. Больных беспокоит изжога, ощущение жжения за грудиной или по ходу всего пищевода, которые возникают или усиливаются при наклоне туловища вперед (происходит забрасывание желудочного сока в рот), боли вследствие воздействия на воспаленную слизистую оболочку пищевода желудочного сока и желчи, отрыжка. Боли могут быть связаны с сильными спастическими сокращениями пищевода. При срыгивании в ночное время может происходить аспирация желудочного содержимого в дыхательные пути, что вызывает сильный кашель. Обратному поступлению содержимого из желудка в пищевод способствует лежачее положение, наклон туловища вперед, прием алкоголя, курение. С течением времени появляется дисфагия, которая вначале обусловлена функциональными нарушениями, а затем воспалительным отеком слизистой оболочки, пептической язвой и развитием рубцовых изменений в пищеводе.
Если заболевание возникает на фоне язвенной болезни, грыжи пищеводного отверстия диафрагмы и др., то в клинической картине могут превалировать симптомы основного заболевания. Осложнениями эзофагита являются кровотечение, чаще скрытое, рубцовые изменения в пищеводе, его укорочение и прогрессирование грыжи пищеводного отверстия диафрагмы.
Диагностика.
Диагноз рефлюкс-эзофагита устанавливают при наличии у больных характерных
симптомов заболевания. Рентгенологическое исследование  (особенно в положении лежа) позволяет обнаружить
желудочно-пищеводный рефлюкс, симптомы эзофагита.
(особенно в положении лежа) позволяет обнаружить
желудочно-пищеводный рефлюкс, симптомы эзофагита.
При эзофагоскопии отмечают несколько стадий воспалительных изменений слизистой оболочки пищевода: 1 стадия – одиночные эрозии; 2 стадия – сливающиеся, но не циркулярные эрозии; 3 стадия – циркулярные дефекты; 4 стадия – осложнения рефлюкс-эзофагита (язвы, стриктуры, короткий пищевод, цилиндроклеточная метаплазия эпителия).
![]() При эзофаготонокимографии отмечают снижение тонуса нижнего пищеводного
сфинктера, нарушение перистальтики пищевода типа эзофагоспазма,
желудочно-пищеводный рефлюкс, который также может быть подвержен данными
внутрипищеводной рН-метрии (снижение рН до 4,0 и ниже).
При эзофаготонокимографии отмечают снижение тонуса нижнего пищеводного
сфинктера, нарушение перистальтики пищевода типа эзофагоспазма,
желудочно-пищеводный рефлюкс, который также может быть подвержен данными
внутрипищеводной рН-метрии (снижение рН до 4,0 и ниже).
Лечение. Первостепенным мероприятием является лечение основного заболевания, создающего условия для желудочно-пищеводного рефлюкса (грыжа пищеводного отверстия диафрагмы, пилородуоденальный стеноз, пилороспазм). Консервативное лечение направлено на снижение рефлюкса, уменьшение проявлений эзофагита, предупреждение повышения внутрибрюшинного давления. Больным следует добиваться снижения массы тела до возрастной нормы, спать с высоко поднятым изголовьем кровати. В зависимости от стадии эзофагита назначают механически и химически щадящую диету, дробое питание (4-6 раз в день), последний прием пищи – за 3-4 часа до сна. Назначают блокаторы Н2-рецепторов (циметидин, ранитидин и др.), ощелачивающие, обволакивающие, вяжущие, спазмолитические средства; метоклопрамид (цирукал), местноанестезирующие препараты, седативные, антигистаминные средства, витамины; не рекомендуется употребление алкоголя и курение. При эзофагите 1-2 стадии консервативное лечение может быть успешным.
Хирургическое лечение показано при аксильной грыже пищеводного отверстия диафрагмы, сопровождающейся эзофагитом 3-4 стадии, а также при кровотечении и стенозе. Безуспешность консервативного лечения также может служить показанием к операции. В настоящее время рекомендуют применять операции, при которых корригируют угол Гиса. Чаще производят трансабдоминальную операцию Ниссена (фундопликацию), операцию Билсэй (Belsay) или Хилл (Hill).при операции Ниссена (рис.7) фундальный отдел желудка (дно) несколькими швами фиксируют в виде манжетки вокруг абдоминального отдела пищевода. У 85-90% больных, оперированных по этой методике, получены хорошие и удовлетворительные результаты, у 5% больных от чрезмерного сдавления пищевода манжеткой возникает суперудержание, при котором отрыжка становится невозможной. В последнее время для корригирования угла Гиса применяют пластинку с помощью круглой связки печени (терес-пластинка). Круглую связку отсекают от брюшной стенки, проводят вокруг пищевода через угол Гиса и фиксируют к желудку. Эта операция корригирует угол Гиса и предотвращает рефлюкс.
ОРГАНИЗАЦИЯ СЕСТРИНСКОГО ПРОЦЕССА.
Особенности ухода за хирургическими больными
Подготовка к операции. Большинство больных, поступающих в хирургические отделения, подвергаются оперативному вмешательству. Предоперационный период длится от момента поступления больного до выполнения операции. Процедуры предоперационного периода (предоперационная подготовка) проводят с целью уменьшить риск операции, приняв меры для предотвращения ее осложнений.
Общая подготовка к плановым операциям включает все исследования, связанные с установлением диагноза, выявлением осложнений основного заболевания и сопутствующих заболеваний, определением функционального состояния жизненно важных органов.
Среди элементов основного обследования — измерение роста и массы тела больного, клинический анализ крови и мочи, постановка реакции Вассермана, определение группы крови и резус-фактора, рентгеноскопия органов грудной клетки и спирометрия, электрокардиография, исследование кала на яйца глистов, биохимические исследования крови. В предоперационную подготовку входят санация полости рта, иногда удаление миндалин, при показаниях медикаментозное лечение, улучшающее деятельность сердечно-сосудистой системы. Для профилактики осложнений со стороны дыхательной системы необходимо заранее научить больного, как следует дышать (глубокий вдох и длительный выдох через рот) и откашливаться в первые же часы после операции, чтобы предупредить задержку секрета и застой в дыхательных путях. При подготовке к операции надо учитывать и сопутствующие заболевания. При сахарном диабете, например, необходимо добиться благоприятных показателей содержания сахара в крови и моче. У лиц с нарушением свертывания крови — нормализации соответствующих показателей и т. д.
Обычно операции проводят натощак. Накануне больные получают легкий ужин. При отсутствии противопоказаний всем больным накануне ставят очистительную клизму. Вечером перед операцией больной принимает ванну, ему меняют постельное и нательное белье. При изменениях состояния больных, замеченных сестрой, следует доложить врачу. Плановые операции целесообразно отложить при менструации, при подъеме температуры, ОРВИ, появлении гнойничка на коже и т. д.
Перед операцией на пищеводе по поводу непроходимости (опухоли, рубцы после ожогов) основная подготовка заключается в борьбе с истощением, обезвоживанием (из-за нарушенного глотания), нарушением всех видов обмена и малокровием с помощью парентерального питания, гемотрансфузии, назначения витаминов, глюкозы, тонизирующих и антианемических средств. Иногда перед радикальной операцией, чтобы наладить питание, приходился накладывать желудочный. Иногда удается уменьшить нарушения глотания назначением атропина, анестезина, раствора новокаина (внутрь).
Непосредственная подготовка к операции проводится накануне и в день вмешательства. К ней относятся ванна, смена белья (постельного и нательного). В день операции широко сбривают волосы с будущего операционного поля и его окружности с учетом возможного расширения доступа. Бритью безопасной и опасной бритвой следует обучиться у больничного парикмахера. Накануне операции брить не следует: волосы отрастают, а мелкие ссадины могут инфицироваться. Перед бритьем кожу протирают дезинфицирующим раствором и дают ей подсохнуть, а после бритья протирают спиртом.
Операцию проводят натощак. Утром зубные протезы вынимают, заворачивают в марлю и кладут в тумбочку. На волосистую часть головы надевают шапочку или косынку (женщинам с длинными волосами заплетают косы). Обязательно опорожняют мочевой пузырь. После премедикации больного доставляют в операционную на каталке в сопровождении сестры. Надо не забыть снять помаду с губ больной, лак с ногтей (мешают наблюдению), убрать под косынку волосы. Больного либо передают персоналу операционной на каталке, либо помогают переложить его на операционный стол.
Послеоперационный уход. Все усилия медицинского персонала направлены на восстановление функций, нормальное заживление раны, предупреждение осложнений и борьбу с ними.
Послеоперационный период начинается тотчас после окончания операции и продолжается до возвращения больного к работе и нормальному образу жизни. Ближайший послеоперационный период — первые 5 дней, отдаленный—от выписки из стационара до возвращения трудоспособности. После больших операций больные поступают в отделение реанимации или (при отсутствии такового) в послеоперационную палату. При гладком течении послеоперационного периода больного переводят из отделения реанимации через 2—4 дня.
По окончании операции и пробуждении больного от наркоза, когда восстанавливается самостоятельное дыхание, извлекают эндотрахеальную трубку и больного в сопровождении анестезиолога и сестры переводят в палату. К возвращению больного из операционной следует подготовить функциональную кровать, рационально установить необходимую аппаратуру. Постельное белье необходимо расправить, согреть, палату проветрить, яркий свет приглушить. В зависимости от состояния, характера перенесенной операции и обезболивания обеспечивают определенное положение в постели.
После брюшных операций под местным обезболиванием целесообразно положение с приподнятым головным концом и слегка согнутыми коленями: это способствует расслаблению брюшного пресса. Если нет противопоказаний, через 2—3 ч можно согнуть ноги, повернуться на бок. Наиболее часто после наркоза больного укладывают горизонтально на спину без подушки с головой, повернутой набок. Такое положение предотвращает малокровие головного мозга, аспирации слизи и рвотных масс в дыхательные пути. Оперированные под наркозом нуждаются в постоянном наблюдении вплоть до полного пробуждения, восстановления самостоятельного дыхания и рефлексов. Сразу же после операции на область раны кладут мешок с песком или пузырь со льдом, предупреждая образование гематомы. Наблюдая за оперированным, следят за общим состоянием, внешним видом (цвет кожных покровов), частотой, ритмом, наполнением пульса, частотой и глубиной дыхания, артериальным давлением, диурезом, отхождением газов и стула, температурой тела.
Для борьбы с болью подкожно назначают наркотические (морфин, омнопон, пантопон, промедол) и ненаркотические анальгетики, которые в первые сутки вводят каждые 4—5 ч. Для профилактики тромбоэмболических осложнений необходимы борьба с обезвоживанием, лечебная гимнастика с первых суток, раннее вставание при показаниях. Перемена положения в постели, банки, горчичники, дыхательные упражнения (надувание резиновых мешков, шаров), специальные манипуляции при кашле (положить ладонь на рану и слегка придавливать ее во время кашля) улучшают кровообращение и вентиляцию легких.
Если больному запрещено пить и есть, назначают парентеральное питание — введение растворов белков, электролитов, глюкозы, жировых эмульсий. Для восполнения кровопотери и со стимулирующей целью переливают кровь, плазму, кровезаменители. Несколько раз в день проводят туалет полости рта, протирая влажным шариком (смочить перекисью водорода, слабым раствором гидрокарбоната натрия, борной кислотой, перманганата калия) слизистую оболочку. Снимают налет с языка лимонной корочкой, влажным тампоном (чайная ложка гидрокарбоната натрия и столовая ложка глицерина на стакан воды), смазывают губы вазелином. Если состояние больного позволяет; надо предложить ему полоскать рот. При длительных голоданиях для стимулирования слюноотделения (профилактика воспаления околоушной слюнной железы) рекомендуется жевать (не глотать) черные сухари, дольки апельсина, лимона.
Для устранения упорной икоты вводят подкожно атропин (0,1% раствор 1 мл), аминазин (2,5% раствор 2 мл), производят шейную вагосимпатическую блокаду. Для отведения газов вставляют газоотводную трубку, назначают медикаментозное лечение. Через 2 дня после операций ставят гипертоническую клизму.
После операции нередко больные не могут самостоятельно помочиться в связи с непривычным положением, спазмом сфинктера. Если нет противопоказаний, на область мочевого пузыря кладут теплую грелку. К мочеиспусканию побуждают льющаяся вода (открыть кран), теплое судно, внутривенное введение раствора гексаметилентетрамина (уротропина), сульфата магния, инъекции атропина, морфина. Если все эти меры не оказали влияния, прибегают к катетеризации (утром и вечером), ведя учет количества выделенной мочи. Снижение диуреза может быть сигналом тяжелого осложнения — послеоперационной почечной недостаточности. Во избежание образования пролежней необходимы тщательный уход за кожей, частая смена положения тела, обработка кожи камфорным спиртом, подмывание, перемена белья по мере загрязнения, тщательное расправление складок на простынях, подкладывание резинового круга.
Послеоперационный режим определяют индивидуально. Первое вставание, первые шаги обязательно проходят с помощью сестры, под ее контролем.
Наблюдение за повязкой и дренажем. Контроль за состоянием повязки проводят несколько раз в сутки. Обращают внимание на удобство больного, сохранность повязки, ее чистоту и промокание. Если рана зашита наглухо, повязка должна быть сухой. При незначительном промокании сукровицей, кровью следует сменить верхние слои (стерильным материалом), подбинтовать, ни в коем случае не обнажая рану. Если рана закрыта не полностью, в ней оставлены дренажи, тампоны, выпускники, то может появиться отделяемое и повязка промокнет. Больному надо разъяснить, что дренирование произведено для нормального заживления раны, и принять меры, чтобы не загрязнить постель: положить на матрац клеенку, на простыню — подстилку. Длинный дренаж либо подсоединяют к отсасывающей системе, либо погружают в сосуд. По коротким дренажам и тампонам отток отделяемого идет в повязку, которая быстро промокает и подлежит регулярной смене. Для того, чтобы дренаж не выпал, его фиксируют к коже швами и полосками липкого пластыря. Если налажено дренирование в сосуд, количество отделяемого (за дневные часы, за сутки) подсчитывают и фиксируют в температурном листе. Смена, подтягивание, укорочение дренажей и тампонов — исключительно врачебная манипуляция. Выпавшие дренажи и тампоны ни в коем случае нельзя пытаться вставить обратно — о таком осложнении надо тотчас доложить лечащему или дежурному врачу. Если отделяемое по дренажу прекратилось, то это вызвано либо его отсутствием (не скапливается экссудат, хорошо опорожнился гнойник), либо закупоркой дренажа скоплением фибрина, слизи (пробка), либо перегибом трубки. Под руководством врача закупоренный дренаж промывают, из него отсасывают содержимое;
После чистых операций тампоны и дренажи, поставленные для удаления скапливающейся крови, извлекают на 2-—3-й день (манипуляция проводится в перевязочной). Дренажи и тампоны, предназначенные для отведения экссудата, гноя, желчи, удаляют постепенно, по мере уменьшения количества отделяемого. При благоприятном течении послеоперационного периода повязку на зашитой ране не меняют до снятия швов. Если круговая повязка причиняет боль, сдавливает ткани, следует ослабить туры бинта, не снимая стерильного материала с раны. Если повязка обильно промокает кровью, следует, не трогая ее, пригласить врача, приготовить стерильный материал для перевязки или привезти больного на каталке в перевязочную. При сильном кровотечении иногда самостоятельно приходится принимать экстренные меры. Если повязка на животе внезапно промокает серозно-кровянистой жидкостью, а под ней намечается выбухание (не всегда видно), следует думать о расхождении раны и выпадении в образовавшийся дефект внутренностей (эвентрация). Эвентрация наступает чаще после кашля, чиханья, резкого поворота. В таких случаях, не трогая повязку, накладывают стерильное полотенце, простыню, укладывают больного (если он сидел, ходил) и немедленно вызывают врача. В некоторой степени профилактикой эвентрации служит затягивание полотенцем живота в виде бандажа после снятия швов.
После пластики пищевода наряду с мерами, принимаемыми обычно при вмешательствах на органах грудной полости, следует ой эвентрации служит затягивание полотенцем живота в виде бандажа после снятия швов.
После пластики пищевода наряду с мерами, принимаемыми обычно при вмешательствах на органах грудной полости, следует обратить внимание на создание максимального покоя для анастомоза пищевода с кишкой.
В 1-е сутки больной должен воздержаться даже от проглатывания слюны, все время сплевывая. Этот этап очень тяжелый для больного и требует неустанного внимания персонала. Мучительная жажда, сухость во рту иногда толкают больных на поступки, причиняющие вред. Большое внимание уделяют интенсивному парентеральному питанию. Только с 4-го дня можно глотками пить жидкость. Постепенно диета расширяется. Через неделю больной получает сырые яйца кефир, кисель, бульон, сметану, жидкую кашу. Объем пищи на 5-6 приемов не должен превышать 400 мл. На 11—12-й день разрешают протертое мясо, паровую котлету, сухари, с 15-го дня назначают стол № 1. Эти больные в связи с резким истощением весьма предрасположены к образованию пролежней. В связи с этим туалет кожи, смена белья, перемена положения в постели приобретают важное профилактическое значение.
Уход за больными со свищами пищеварительного тракта. Гастростому (желудочный свищ) накладывают при непроходимости пищевода, пищу вводят непосредственно в желудок. В первые дни, пока еще не сформировался свищевой канал, весьма неприятно выпадение трубки, которую ни в коем случае нельзя самостоятельно пытаться поставить на место. Неквалифицированная попытка "вслепую" вставить трубку в свищ может окончиться попаданием в свободную брюшную полость, развитием перитонита. Для того чтобы содержимое желудка постоянно не выталкивало, трубку сгибают и перевязывают или пережимают зажимом, открывая на период кормления. При временном свище резиновую трубку фиксируют к передней брюшной стенке швами, тесемками, липким пластырем. При неоперабельном раке пищевода образуют постоянный губовидный свищ, подшивая слизистую оболочку желудка к коже. Далее, когда свищ сформируется, медицинская сестра, а затем и больной (самостоятельно) вводят трубку только для кормления. Перед кормлением на конец трубки надевают воронку. Пища должна быть высококалорийной, жидкой или полужидкой, теплой. Для получения однородной смеси ее можно смещать в миксере. В смеси вводят сырые яйца, мясные и молочные супы, протертое мясо, фрукты, овощи, сливки, сметану, масло, соки. Для лучшего усвоения добавляют желудочный сок, пепсин, хлористо-водородную кислоту. Весьма желательно часть пищи (кусочек хлеба, котлету, мягкие фрукты) дать прожевать больному. Основательно пережевав ее, он выплюнет комок в воронку, откуда она попадает в желудок. Этот прием способствует утолению голода, возбуждает секрецию пищеварительных желез, включает обработку пищи слюной. Для предупреждения раздражения кожу смазывают индифферентными мазями (цинковая, паста Лассара и др.). Хорошо защищает кожу дерматоловая паста.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. А.Н.Гаджиев. Дифференциальная диагностика нервно-мышечных заболеваний пищевода. /Российский журнал гастроэнтерологии, гепатологии и колопроктологии. №1, 2001г.
2. Хирургия. /Под ред. Ю.М.Лопухина, В.С.Савельева. – М.: ГОЭТАР Медицина, 1997г.
3. Клиническая хирургия. /Под ред. Ю.М.Панцирева. – М.: Медицина, 1988г.
4. Хирургические болезни. /Под ред. М.И.Кузина. – М.: Медицина,1995г.
5. Хирургичекие болезни. /Б.В.Петровский. - М.: Медицина, 1980г.
6. Общая хирургия. /В.И.Стручков, Ю.В.Стручков. - М.: Медицина, 1988г.
7. Справочник медицинской сестры. /И.М.Менджерицкий. – Ростов-на-Дону: «Феникс», 1997г.
8. 10000 советов медсестре по уходу за больными. /Н.Б.Садикова. – Минск: «Современный литератор», 1999г.